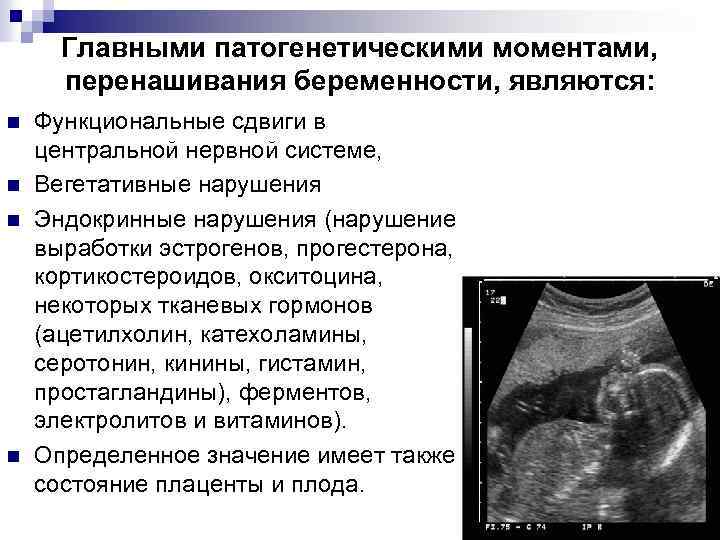
В зоне риска
Когда есть повод задуматься? Специалисты утверждают, что чаще всего перенашивают беременность женщины:
– с эндокринными нарушениями (работа щитовидной железы, сахарный диабет);
– перенесшие аборты и воспалительные заболевания органов малого таза;
– с нерегулярным менструальным циклом;
– страдающие заболеваниями печени, желудка и кишечника (при этом нарушаются процессы обмена эстрогенов);
– соблюдающие постельный режим или ведущие сидячий образ жизни (головка плода не опускается в малый таз и не раздражает рецепторы шейки матки);
– испытывающие сильные эмоциональные нагрузки.
К факторам риска относятся также поздний гестоз, тазовое предлежание плода, перенашивание предыдущей беременности, возраст первородящей женщины более 30 лет.
Иногда рекомендуются два способа уменьшения вероятности на перенашивание беременности, но оба имеют определенные недостатки. Первый – ежедневное подергивание сосков груди. Однако есть риск вызова очень сильных спазмов. Второй – ручное отделение перепонки плода от нижнего отрезка матки. Это должно быть выполнено врачом. Но многие специалисты не рекомендуют предпринимать такие действия, так как может треснуть перепонка плода или возникнуть заражение.
Последствия переношенной беременности
Существуют три момента, вызывающих опасения: это состояние плода до родов, процесс самих родов и состояние матери с ребёнком после родов. У переношенной беременности, так как и у недоношенной, свои опасности и проблемы. Плацента, через которую плод получает питание, постепенно стареет, нарушается её кровообращение, образуется осадок из кальция. Ребёнок начинает страдать от нехватки кислорода, возникают опасные отклонения. Минимизируется переработка глюкозы, что грозит развитием сахарного диабета. Происходит расслабление мышцы прямой кишки, кал попадает в околоплодные воды. Опасно, если ребёнок начнёт это вдыхать. После рождения его дыхательные пути не смогут нормально функционировать. Уменьшение количества вод увеличивает вероятность обвития плода пуповиной. Не меньшую угрозу таит в себе и отвердение костной структуры ребёнка. Это усложняет родоразрешение и может привести к серьёзным травмам. Малыш растёт так, будто бы уже родился, это делает его утробную жизнь некомфортной. Исчезает защитная слизь, покрывающая плод, что может вызвать инфицирование кожных покровов.
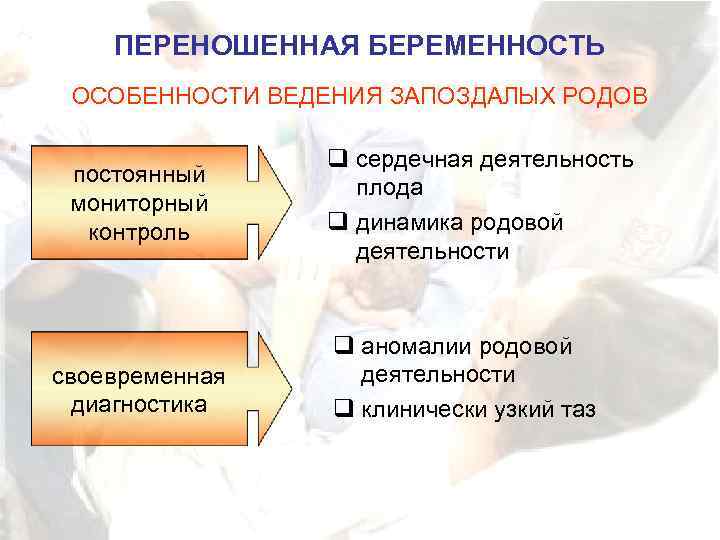
Здоровью мамочки перехаживание тоже наносит немалый урон. Родовая деятельность в таких ситуациях чаще всего выражается слабо, что приводит к затяжным родам (больше 24 часов), повышается риск повреждения самой матки или разрыва шейки матки и мышц промежности. А период послеродового восстановления чреват возникновением внезапных кровотечений.
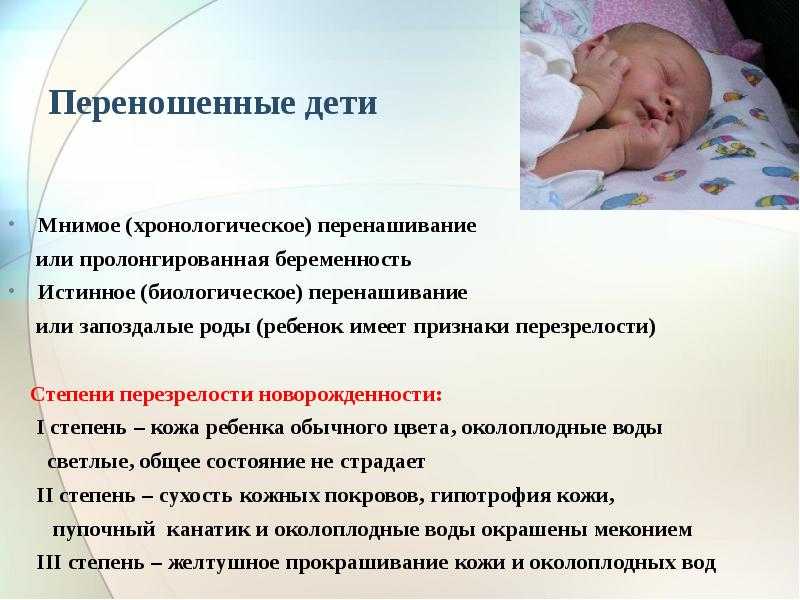
Очень важно проводить наблюдение за состоянием здоровья переношенных детей в послеродовой период. Для таких малышей характерна низкая сопротивляемость различным заболеваниям из-за снижения работы иммунной системы организма
В некоторых случаях можно наблюдать желтуху, инфекционные поражения кожи, снижение способности к адаптации, неврологические нарушения. Исследования свидетельствуют о том, что такие детки могут начать поздно стоять и ходить.
Как при ВИЧ рожают здоровых детей
Самое главное — постоянно принимать противовирусные препараты. Дело в том, что для передачи инфекции требуется определённая концентрация вируса в крови. С помощью лекарств она снижается настолько, что риск заразить ребенка стремится к нулю.
Если вы планируете беременность, обязательно обратитесь к врачу-инфекционисту. Он назначит или скорректирует курс лечения ВИЧ-инфекции, расскажет, как принимать препараты. Врачи, которые консультируют пациентов с ВИЧ, работают в СПИД-центрах и некоторых частных клиниках. Например, беременных с ВИЧ-инфекцией ведут в H-Clinic.
Во время беременности вас будут наблюдать в двух больницах: женской консультации и СПИД-центре. Несколько раз вы сдадите кровь на CD4 и РКН ВИЧ — эти анализы показывают, как много копий вируса в крови, и насколько от этого страдает иммунитет. В идеале вирус не определяется, и риск заразить ребенка сводится к минимуму.
Ещё вы сдадите кровь на биохимический анализ и мочу — на общий анализ. Они покажут, как вы переносите беременность и терапию. В зависимости от результатов вам могут скорректировать курс лечения.
Женщины с ВИЧ рожают как естественным способом, так и с помощью кесарева сечения. Во время обычных родов ребенок может заразиться ВИЧ, если его слизистая соприкоснется с влагалищной жидкостью или кровью матери.
Поэтому обычные роды показаны только тем, у кого в конце беременности менее 1000 копий вируса в 1 мл крови. Выше содержание вируса может быть и у женщин, которые принимали противовирусные препараты — терапия действует, но может быть начата недавно или не давать необходимого результата.
Во время родов при помощи кесарева сечения ребенок не проходит через родовые пути, поэтому риск передачи инфекции ниже. Процедуру всегда назначают женщинам, у которых более 1000 копий вируса в 1 мл крови, тем, кто не принимал лекарства во время беременности или не обследовался. Окончательное решение — за врачом роддома.
Но не у всех врачей в государственных роддомах достаточно опыта для ведения пациенток с ВИЧ-инфекцией. Беременных, которые наблюдаются в H-Clinic, направляют в «правильные» роддома, где регулярно принимают роды у ВИЧ-инфицированных и следуют международным стандартам.
Источники:
- ВИЧ и беременность. Обзор Всемирной организации здравоохранения.
- ВИЧ среди беременных женщин, младенцев и детей. Рекомендации Центра по контролю и профилактике заболеваний США.
Online-консультации врачей
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация нарколога |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация проктолога |
| Консультация доктора-УЗИ |
| Консультация детского психолога |
| Консультация иммунолога |
| Консультация вертебролога |
| Консультация неонатолога |
| Консультация аллерголога |
| Консультация гомеопата |
| Консультация гастроэнтеролога |
| Консультация эндоскописта |
| Консультация сексолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение Гепатита С у беременных:
Искусственное прерывание беременности противопоказано в острой стадии всех вирусных гепатитов, при угрозе прерывания прикладывают все силы для сохранения беременности. Специфическое противовирусное лечение гепатитов интерфероном и рибавирином при беременности строго запрещено. Это обусловлено тем, что рибавирин обладает тератогенным свойством, а действие интерферонов на развитие плода не изучалось. Зачатие рекомендуется не раньше, чем через полгода после окончания курса лечения. Во время беременности таким женщинам назначают безопасные гепатопротекторы (эссенциале, хофитол, карсил)
Особое внимание уделяется специальной диете
Роды у рожениц с вирусными гепатитами проводят в специализированных родильных домах или специализированных отделениях роддомов со строгим соблюдением противоэпидемиологических мероприятий.
Вероятность инфицирования ребенка гепатитом несколько ниже при плановом кесаревом сечении, чем при естественных родах. Для профилактики инфицирования ребенка гепатитом В проводят вакцинацию в первые сутки после рождения, а также уже в родзале вводят гамма- глобулин против ВГВ. Эти меры предупреждают развитие вирусного гепатита В в 90% случаев. К сожалению, подобные меры против гепатита С не разработаны.
Детей от матерей с вирусным гепатитом С наблюдают детские инфекционисты. Окончательно установить, произошло ли заражение ребенка во время беременности и родов можно только к двум годам.
Истинно переношенная беременность — беда для мамы и малыша
При переношенной беременности возникает много проблем.
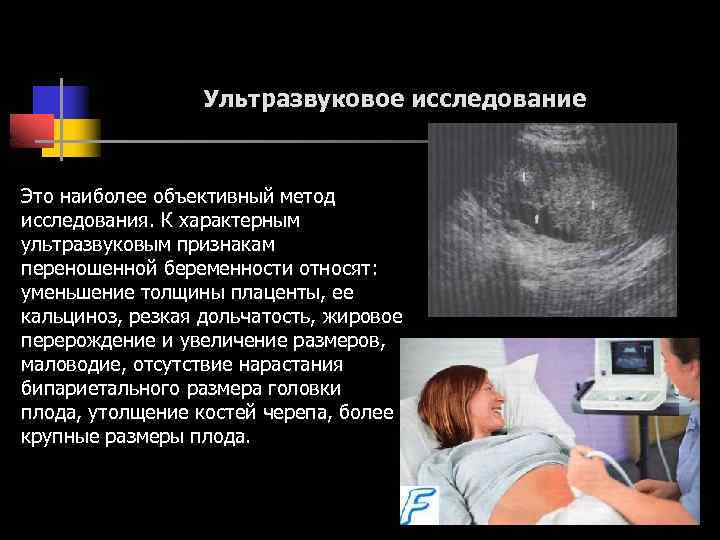
Из-за старения плаценты, которая не может полноценно снабжать детский организм кислородом, возникает гипоксия. Природа до последнего сохраняет жизнь малыша, перенаправляя снизившийся поток кислорода и питательных веществ к жизненно важным органам (сердцу, печени, почкам, мозгу), а кожа и подкожная клетчатка при этом страдают.
Замедляется работа сальных желез, смывается и исчезает сыровидная смазка, покрывающая тельце малыша. Из-за этого кожа, оставшаяся без защиты в жидкой среде, намокает. Получается, что ребенок находится 24 часа в своеобразной «ванной». Из-за этого появляется дряблость и морщинистость кожи ножек и ручек («банные» стопы и ладони). Кожа становится раздраженной и шелушащейся.
Из-за гипоксии возникает внутриутробное отхождение мекония. Воздействие желто-зеленого первородного кала усугубляет кожные проявления. Кожа и ушные раковины в период рождения имеют необычный зеленовато- желтый оттенок.
Постепенно кислорода перестает хватать всем органам. Возникают серьезные осложнения:
- Поражения головного мозга. Гипоксия вызывает гибель мозговых клеток. У таких детей в будущем наблюдаются задержка умственного развития и нарушения работы нервной системы.
- Аспирация первородным калом. Меконий, попавший в дыхательные пути, вызывает их раздражение. Особенно опасно попадание кала в трахею. Когда ребёнок после рождения начнет дышать самостоятельно, частички мекония проникнут в легкие и бронхи, вызвав проблемы с дыханием. Такие дети дышат тяжело, задействуя все мышцы грудной клетки. Это заметно по расширенным крыльям носа, втягивающимся межреберными промежуткам и грудине, посинению ногтей и носогубного треугольника. 10% новорождённых при этой патологии умирают в первые дни после рождения.
- Поражения печени. У перезрелых малышей возникает желтуха, вызванная поражением печени, плохая работа которой, отравляет весь организм. В отличие от здоровых детей, у которых желтушность кожи проходит к 5-7 дню без лечения, при запоздалых родах она сохраняется очень долго. После рождения ребенку понадобится серьезная педиатрическая помощь.
Переношенная беременность – повод для госпитализации и срочного родоразрешения. Проводится стимуляция, а если она не дает результата – оперативное родоразрешение. Роженицам с узким тазом и неправильным предлежанием плода сразу проводят кесарево сечение.