Лечение
Лечение внематочной беременности одно — прерывание. Полноценно развиваться вне полости матки плодное яйцо не может, по мере роста оно растягивает трубу, в результате приводит к ее разрыву.
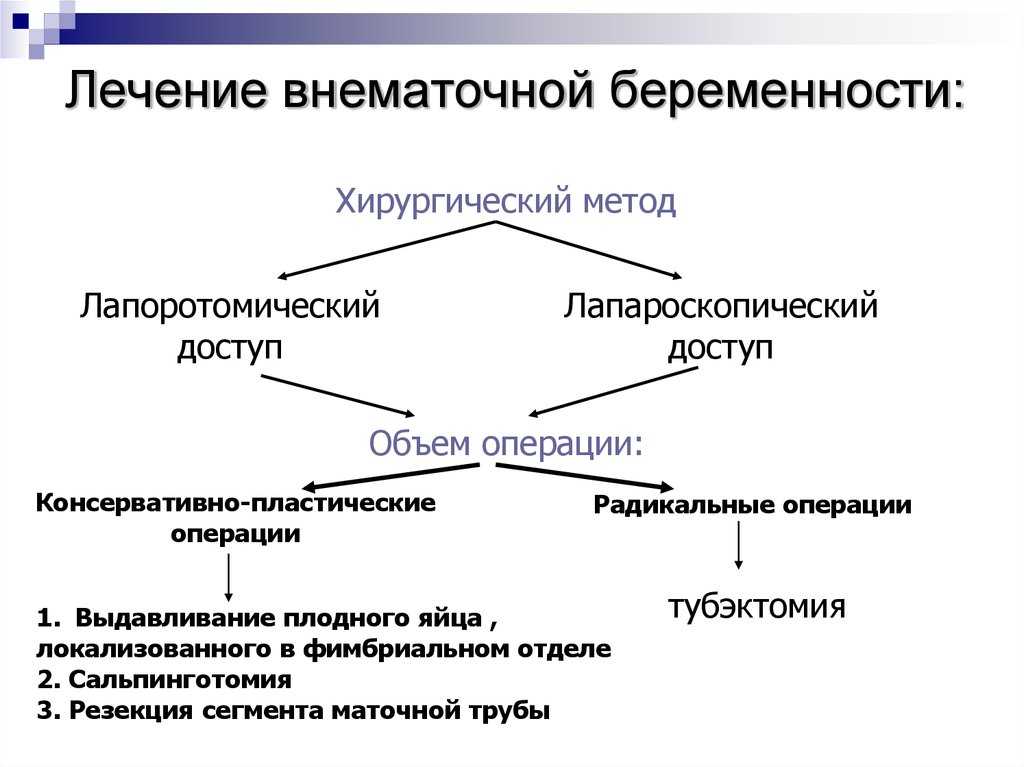
В большинстве случаев плодное яйцо удаляют одним из хирургических методов:
- Лапароскопия проводится до срока 8 недель беременности при своевременной диагностике. Это малоинвазивная операция, при которой плодное яйцо извлекается через небольшой прокол в брюшной стенке. Метод позволяет сохранить трубу и дать надежду женщине на повторное зачатие.
- В экстренных ситуациях, при обильном кровотечении, большом размере плодного яйца проводится полостная операция (лапаратомия) — зародыш удаляют через разрез на брюшной стенке нередко вместе с трубой/яичником. Это становится единственным способом спасти женщине жизнь, если ее доставили в больницу на скорой.
При своевременной диагностике патологии в некоторых случаях возможно сохранение маточных труб и яичников, у женщины высоки шансы повторной беременности. После лапаратомии шансы забеременеть снижаются, возрастает риск развития бесплодия.
Клинические проявления и симптомы
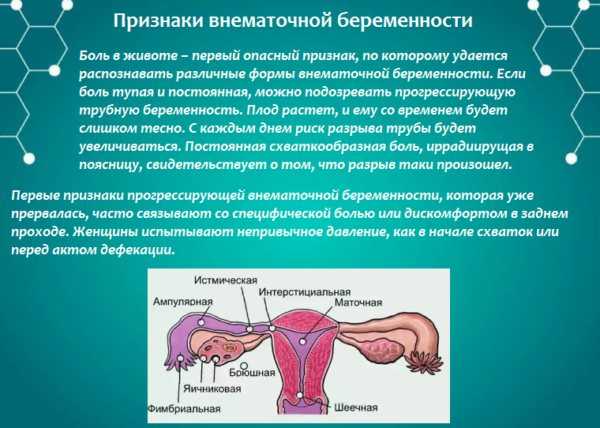
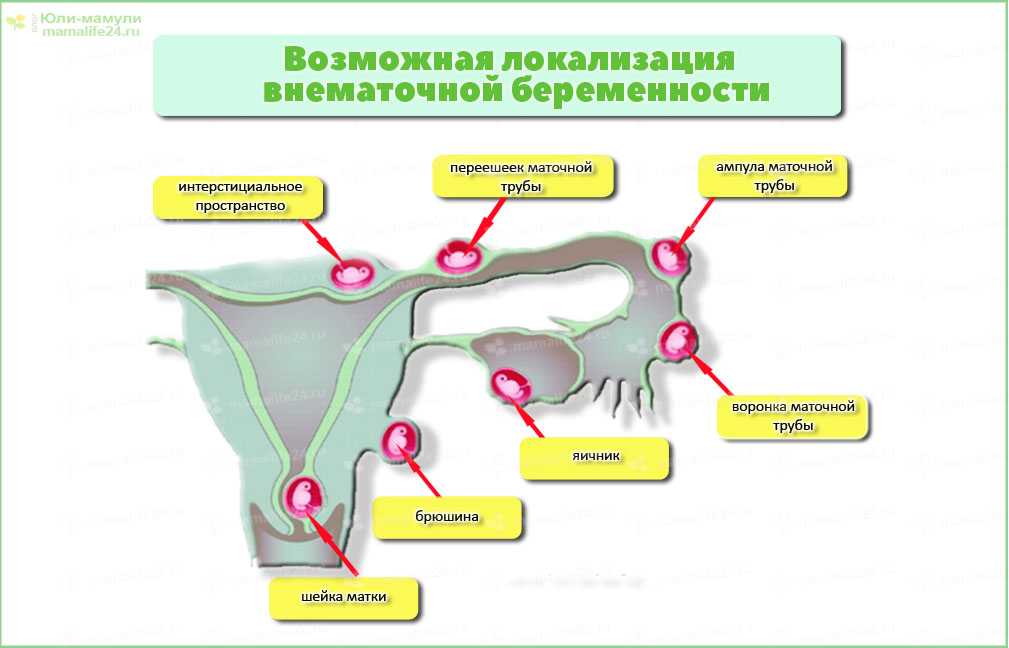
В большинстве случаев имеет место трубная беременность, которая чаще формируется в правой маточной трубе. Клиническая картина зависит от расположения плодного яйца, срока беременности, прогрессирует ли беременность или она прерывается. В последнем случае клинические проявления зависят от характера прерывания беременности – по типу трубного аборта или разрыва трубы.
Классическая клиническими признаками прервавшейся эктопической беременности являются: боль, задержка менструации и влагалищное кровотечение. Однако далеко не во всех случаях имеют место эти типичные проявления. У пациенток с внематочной беременностью встречаются и некоторые другие симптомы, которые могут иметь место в ранние сроки и при маточной беременности: тошноту, увеличение молочных желез, слабость, схваткообразные боли внизу живота, боль в области плеча.
Симптомов, характерных только для прогрессирующей трубной беременности, не существует. У пациентки отмечаются точно такие же ощущения, как и при обычной прогрессирующей маточной беременности.
Однако при гинекологическом исследовании при прогрессирующей трубной беременности отмечаются следующие признаки:
- недостаточное размягчение матки и ее перешейка;
- слабовыраженный цианоз слизистых оболочек влагалища и шейки матки;
- сохранение грушевидной формы матки; отсутствие ранних признаков маточной беременности;
- в области придатков определяется опухолевидное образование, овальной или колбасовидной формы, мягкой или эластической консистенции;
- ограниченная подвижность и болезненность этого образования.
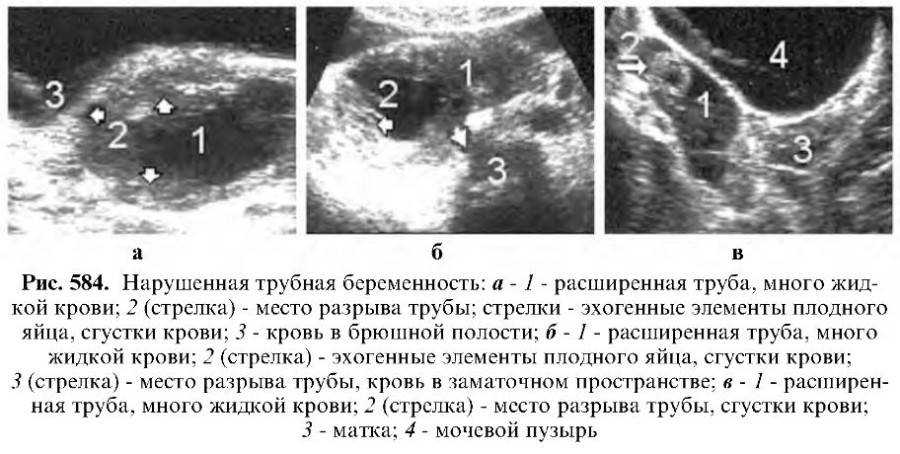
Трубная беременность обычно прерывается на 4-6-й неделе (значительно реже развивается до 8-недельного срока). Чаще трубная беременность прерывается по типу трубного аборта, что сопровождается схваткообразными болями, свидетельствующими о повреждении целостности плодного яйца. Характерно внезапное начало боли, которая может сопровождаться жалобами на резкую слабость, головокружение, тошноту, потливость. Возможна также потеря сознания. Боли могут отдавать в задний проход, поясницу, ноги.
Обычно через некоторое время (несколько часов) после болевого приступа у 50-80 % пациенток из половых путей отмечается кровотечение или скудные темные, иногда коричневые кровянистые выделения. На ранних сроках эмбрион погибает, кровотечение прекращается, происходит рассасывание плодного яйца. В более поздние сроки плодное яйцо целиком отторгается и, попадая в брюшную полость, может имплантироваться на различных органах, что может реализоваться в виде брюшной беременности. Однако чаще всего после отторжения плодного яйца кровотечение не прекращается, и клиническая картина зависит от выраженности кровопотери. В большинстве случаев при трубном аборте не характерно наличие массивного внутрибрюшного кровотечения и острой анемии. Симптоматика стертая, течение заболевания обычно медленное, от нескольких дней до нескольких недель.
У каждой третьей пациентки нарушение внематочной беременности протекает по типу разрыва трубы, что сопровождается обильным кровотечением. У больных, как правило, отмечается резкая сильная боль внизу живота, отдающая в область прямой кишки, ключицу, подреберье. Имеет место резкое ухудшение состояния, слабость, холодный пот, потеря сознания, головокружение, тошнота, рвота. При внешнем осмотре отмечается заторможенность, апатия; бледность кожи и слизистых оболочек; бледность или цианоз губ; холодный пот; одышка. Вследствие значительной кровопотери при внутрибрюшном кровотечении имеет место шум в ушах, мелькание «мушек» перед глазами, падение систолического артериального давления ниже 80 мм рт. ст. Живот мягкий, умеренно вздут, определяется резкая болезненность в нижних отделах. При влагалищном исследовании определяется цианоз или бледность слизистых оболочек влагалища и шейки; отсутствие наружного кровотечения; увеличенная и мягкая консистенция матки; резкая болезненность при смещениях шейки матки к лобку; отмечается сглаженность чаще одного бокового свода; опухолевидное образование тестоватой консистенции, выявляемое в области придатков.
Какие признаки патологии?
На ранних стадиях развития патология по симптомам ничем не отличается от обычной беременности, сопровождается задержкой менструации, тошнотой, сонливостью, сменой вкусовых пристрастий, болезненностью молочных желез.
Специфические симптомы патологии обычно проявляются на сроке от 3 до 8 недель:
- болит живот в нижней части,
- болезненное мочеиспускание,
- диарея, дискомфорт при дефекации,
- головокружение, слабость,
- скудное продолжительное кровотечение из влагалища.
Если патологию вовремя не диагностировать, плодное яйцо разорвет трубу, спровоцировав внутреннее кровотечение. При этом проявляются признаки шока:
- холодный пот,
- потеря сознания,
- учащенное сердцебиение и дыхание,
- падение артериального давления,
- потеря сознания.
Разрыв трубы происходит на сроке 4-10 недель, все зависит от места прикрепления яйцеклетки. Это экстренная ситуация, требующая срочной госпитализации женщины. В противном случае высоки шансы летального исхода от внутреннего кровотечения и шока.
Внематочная беременность при ЭКО: что нужно знать
Если вы выбрали метод ЭКО как способ зачатия ребенка, прислушивайтесь к рекомендациям репродуктолога и эмбриолога, которые помогут вам избежать неприятных ситуаций. Не пренебрегайте постельным режимом после пересадки эмбрионов, чтобы избежать перемещений яйцеклетки, и вы сможете избежать внематочной беременности.
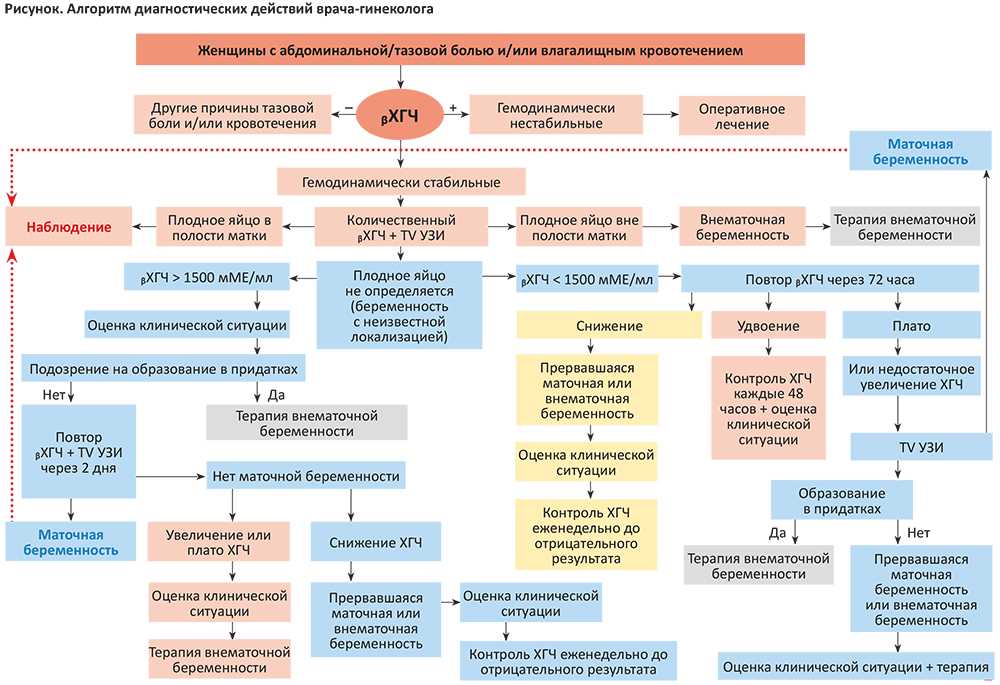
Спустя две недели после подсадки нужно сдать анализ ХГЧ, а спустя еще 10 дней — УЗИ, которые дадут точную информацию о наступлении и ходе беременности. Плодное яйцо определяется с помощью ультразвука уже на 3-4 неделе после зачатия, поэтому любые нестыковки и несоответствия нормам можно определить в короткие сроки и осуществить необходимые действия для сохранения здоровья.
Специалисты клиники «Центр ЭКО» в Екатеринбурге помогут решить все вопросы, связанные с беременностью. Если у вас была внематочная беременность или не удается забеременеть, обратитесь в нашу клинику. Высококвалифицированные специалисты проведут полную диагностику и вместе с вами выберут оптимальное решение имеющейся проблемы.
Причины
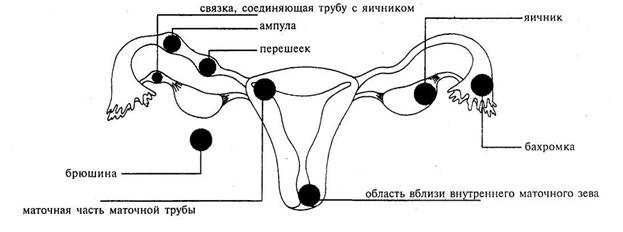
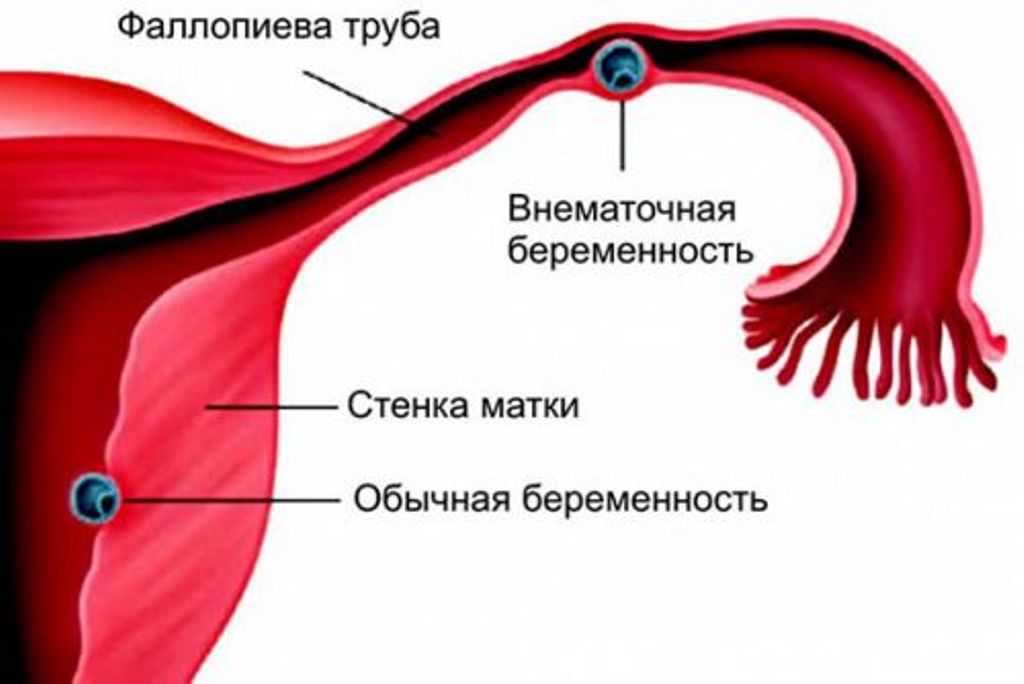
В норме оплодотворение (слияние яйцеклетки женщины и сперматозоида мужчины) происходит в маточной трубе. Сразу после слияние образовавшееся плодное яйцо за счет поступательного сокращения маточных труб продвигается в полость матки. Здесь оно фиксируется к стенке (происходит имплантация) и дальше развивается.
Если плодное яйцо по каким-то причинам остается в маточной трубе или выталкивается в обратную сторону, в брюшную полость, и крепится к яичникам и другим внутренним органам, возникает внематочная беременность. Ее опасность в развитии внутреннего кровотечения. Происходит это за счет того, что плодное яйцо по мере своего роста может травмировать окружающие ткани. В итоге происходит разрыв маточной трубы, угла тела матки (если эктопическая беременность расположена в дополнительном роге). Несвоевременное оказание медицинской помощи может стоить жизни женщины.
Какие причины?
Главная причина возникновения ВБ — невозможность прикрепления оплодотворенной яйцеклетки в полости матки. Преградой могут быть спайки маточных труб, новообразования, неправильная форма маточных труб. Другие факторы риска:
- Воспалительные процессы внутренних половых органов.
- Эндометриоз.
- Непроходимость маточных труб.
- Перенесенные операции на фоллопиевых трубах, органах брюшной полости.
- Внематочная беременность в анамнезе.
- Внутриматочная спираль.
- Гормональные сбои в организме.
- Недиагностированные ЗППП.
- Врожденные патологии матки.
- Новообразования в малом тазу.
- Неудачное ЭКО.
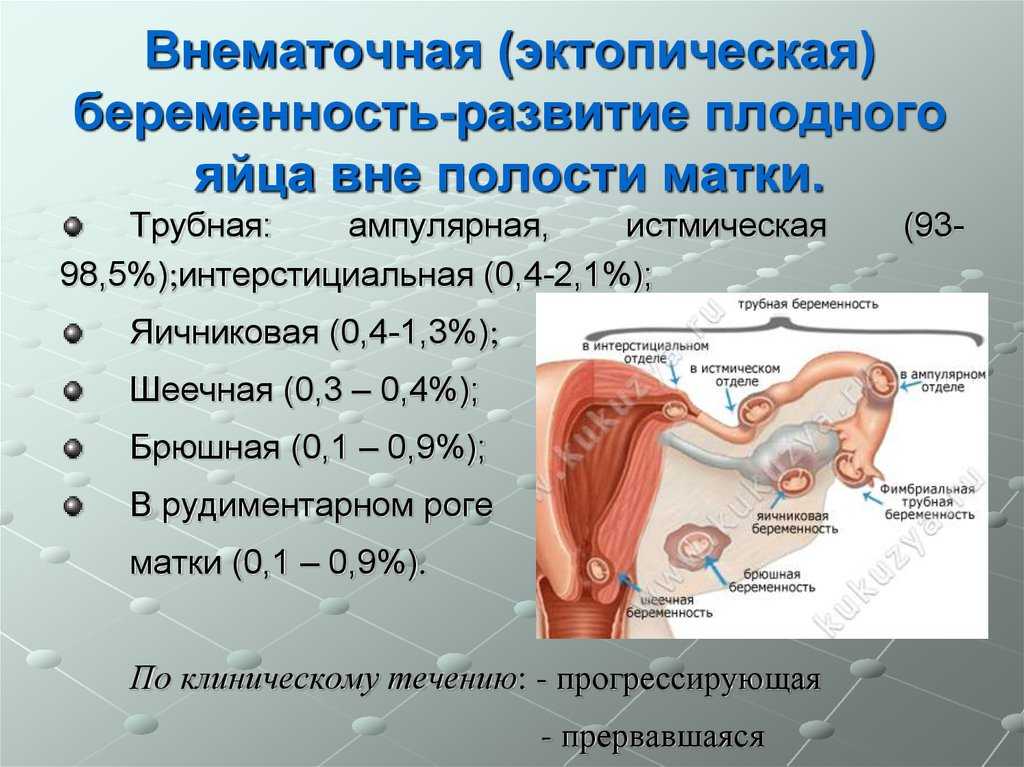
РЕДКИЕ ФОРМЫ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ
Яичниковая беременностьчаще
развивается вторично, когда оплодотворенное плодное яйцо из трубы
попадает на яичник, но возможно и первичное прикрепление к нему
оплодотворенного плодного яйца. При этом ворсины хориона проникают в
ткань яичника. Амниальная и хориальная оболочки образуют как бы капсулу,
в которой в течение 6-8 нед развивается эмбрион, а затем наступает
разрыв плодовместилища с кровотечением в брюшную полость.
Клиническая
картина прогрессирующей яичниковой беременности не отличается от
таковой при трубной беременности. Чаще в таких случаях думают о трубной
беременности и только при осмотре органов брюшной полости во время
чревосечения или лапароскопии устанавливается точный диагноз. При
яичниковой беременности производят резекцию яичника в пределах здоровой
ткани. Если таковую обнаружить не удается, то яичник удаляют.
Беременность в рудиментарном роге
встречается редко и представляет особую опасность в плане брюшного
кровотечения, что сопряжено с особенностями кровоснабжения рога маточной
артерией.
Клиническая картина прогрессирующей
беременности в добавочном роге мало отличается от клинической картины
маточной беременности. Иногда диагноз трудно установить как при
пальпации, так и при УЗИ. Это объясняется тем, что определить плодное
яйцо в маточном углу или дополнительном роге не всегда возможно. Точный
диагноз устанавливают только при операции, во время которой отсекают
рог.
Брюшная беременность встречается редко.
Ворсины хориона при этом могут прикрепляться к любым внутренним органам:
кишечнику, сальнику и даже печени. Брюшная беременность прерывается на
ранних стадиях, но описаны наблюдения доношенной беременности с
сохранением жизни плода. Диагноз прогрессирующей беременности установить
непросто. Большую помощь оказывает УЗИ, при котором определяется
интактная матка. Разрыв плодовместилища сопровождается кровотечением в
брюшную полость. В случае своевременного установления диагноза
целесообразно произвести сначала эмболизацию соответствующих питающих
плодное яйцо артерий, а затем чревосечение и удаление, как беременности,
так и ворс хориона.