Введение
Рост заболеваемости аденомиозом отмечается во всех возрастных группах, в том числе и у молодых женщин, планирующих реализовать свою репродуктивную функцию. Диапазон частоты встречаемости аденомиоза составляет по данным разных исследований от 1 до 88 %, что непосредственно связано с проблемами диагностики данного заболевания на ранних этапах развития . В последнее десятилетие большинство исследователей пришло к выводу, что информативность и чувствительность УЗИ и МРТ достаточны для постановки диагноза аденомиоза на дооперационном этапе, то есть при наличии распространенного процесса . Совершенствование методов ранней неинвазивной диагностики аденомиоза, включая ультразвуковую визуализацию «переходной зоны» матки и динамическую допплерометриюбассейна маточных артерий позволяют заподозрить и диагностировать заболевание и на ранних стадиях и профилактироватьего дальнейшее развитие.
Проблема нарушения фертильности и пути ее преодоления при аденомиозе активно обсуждаются, так как частота аденомиоза среди бесплодных пациенток составляет 15-45 % случаев . Напротив, вопрос о влиянии аденомиоза на процесс гестации малоизучен, так как авторы в основном анализируют течение индуцированных беременностей на фоне распространенных форм заболевания. Причем, результаты наиболее крупных популяционных исследований проведенныхвнутри Датской национальной когорты женщин, родивших в 1997 — 2014 гг. и исследование, выполненное в Шотландии, включавшее женщин с эндометриозом, в том числе и внутренним,за 30-летний период времени (1981 — 2010 гг.), показали статистически значимое увеличение частоты преэклампсий, преждевременной отслойки нормально расположенной плаценты, преждевременных родов, ранних потерь беременности, рождения детей с низкой массой тела, а также увеличения смертности новорожденных по сравнению со здоровыми женщинами .
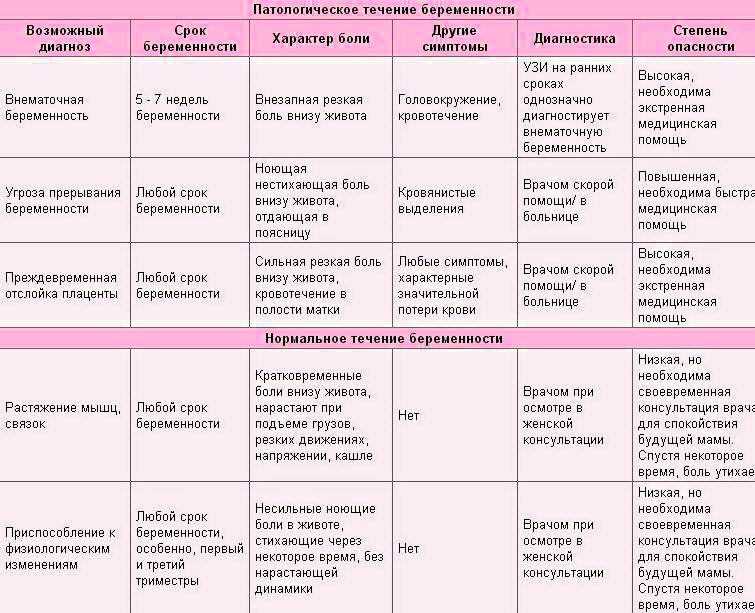
Вопрос о возникновении осложнений гестации, патологии родовой деятельности и послеродового периода в разрезе ранних степеней аденомиоза при отсутствии инфертильности практически не изучен. При этом, имеющиеся многочисленные исследования, доказывающие иммуногистохимические изменения в области «переходной зоны», нарушения рецептивности эндометрия, наличия исходного избыточного провоспалительного каскада цитокинового баланса, нарушение механизмов пролиферации и апоптоза клеток эндометрия, нарушающие механизмы формирования «имплантационного окна» при аденомиозе даже 1-й, а тем более 2 степени, при наступлении спонтанной беременности могут явиться основополагающими факторами формирования патологии беременности, родов и послеродового периода.
Цель исследования — оценить течение беременности, родов и послеродового периода у пациенток с адено- миозом 1 и 2 степени.
Беременность и эндокринная система
Железы внутренней секреции при беременности изменяются, что способствует наступлению, развитию и правильному течению родов.
В яичнике развивается желтое тело беременности, а гормон желтого тела — прогестерон помогает имплантации яйца и развитию беременности. Фолликулы в яичнике перестают созревать и овуляция прекращается.
Важное значение для развития беременности имеют гормоны, вырабатываемые в плаценте. В первые недели и месяцы происходит усиленный синтез хорионического гонадотропина
Именно этот вид гормона, помогает функционированию желтого тела, и способствует физиологическому течению процессов, которые возникают в матке на ранних сроках беременности.
Эстрогенные гормоны вырабатываются в плаценте — это эстриол, эстрон, эстрадиол. Эстриола, особенно много вырабатывается, он играет важную роль при беременности. А вот в конце беременности увеличивается количество эстрона и эстрадиола, повышающих возбудимость матки.
Во время беременности увеличивается количество гонадотропных гормонов, больше всего лютеинизирующего илютеотропного (пролакгин). Именно эти гормоны усиливают развитие и эндокринную функцию желтого тела, а также совместно с эстрогенами и прогестероном подготавливают молочные железы к лактации.
Также повышается образование тиреотропного и адренокортиктропного гормонов,гормона роста (соматропного).
У 35-40% женщин при беременности отмечено увеличение щитовидной железы. А в первые месяцы беременности бывает повышение функции щитовидной железы, а во второй половине беременности иногда наблюдается ее гипофункция . Иногда также возникают нарушения обмена кальция, что приводит к спастическим явлениям (судороги в икроножных мышцах и др.).
В связи с изменениями в деятельности надпочечников повышается в крови холестерин и другие липиды, а также появляется пигментация кожи во время беременности.
Иммунная система. В иммунной системе также наблюдаются изменения, но иммунные реакции не ведут к отторжению плода и оболочек.
Как проводится фертилоскопия?
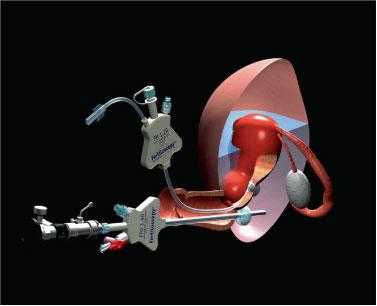
Для проведения данной процедуры требуется специальное оборудование – тонкий оптический скоп, специальный катетер для введения в маточные трубы через полость матки контрастного вещества, специальные тонкие безопасные биполярные электроды (для возможности рассечения спаек сразу во время процедуры). Фертилоскопия (диагностика причин бесплодия) проводится как под местным обезболиванием, так и под общим наркозом. Длительность процедуры 10 – 20 минут
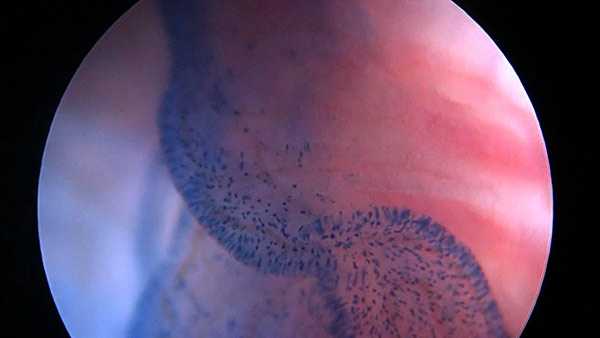
Первый этап – ультразвуковая диагностика (вагинальным датчиком) и осмотр на кресле для уточнения, что нет противопоказаний к проведению фертилоскопии. К противопоказаниям относятся выраженные формы эндометриоза, некоторые образования органов малого таза, выраженный спаечный процесс.
Второй этап – обезболивание и введение тонкого одноразового диагностического катетера в полость матки.
Третий этап – введение оптической системы через задний свод влагалища для визуальной оценки маточных труб и яичников.
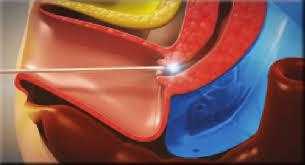
Четвёртый этап – проведения теста на проходимость маточных труб с метиленовым синим и микроосмотр внутренней поверхности маточных труб (уникально только для гидролапароскопии)
Пятый этап – при наличии спаек и небольших кист или гидатид – устранение их. Возможно также выполнить лечение поликистоза яичников и ановуляции с помощью биполярного дриллинга.
Шестой этап – гистероскопия – оценка состояния полости матки и, при необходимости, удаление полипов, спаек, взятие биопсии эндометрия, и т.д.
Лечение умеренного многоводия при беременности
В зависимости от протекания патологии (острой и умеренной) принято назначать лечение. Если количество амниотической жидкости со временем и ростом плода не увеличивается, имеет место говорить об умеренном многоводии. В такой ситуации может быть назначено лечение лишь тогда, когда определяется риск для развития плода.
Острое многоводие при беременности должно сопровождаться медикаментозной терапией в стационаре или амбулаторно, в зависимости от состояния беременной. При обнаружении отклонений в развитии плода и нарушении кровотока назначают сосудосуживающие препараты: Курантил, Трентал, Гинипрал, Актовегин. В качестве дополнения к этому беременные могут применять витамины группы В и С для лучшего усвоения глюкозы.

Еще определить умеренное многоводие при беременности можно при измерениях окружности живота, как на фото
При проявлении положительной динамики после умеренного многоводия при беременности, женщина способна родить естественным путем и доносить беременность до нужного срока.
Прогноз и профилактика
Если субинволюция не осложняется инфекцией, то она неплохо поддается лечению. Уже через несколько недель размеры матки приходят в норму, потому прогноз при таком типе патологии довольно благоприятный. При эндометриозе на фоне субинволюции и других воспалительных заболеваниях терапия более сложная, а последствия могут быть тяжелыми. Есть риск развития сепсиса, перитонита, инфицирования других органов малого таза. Профилактику субинволюции необходимо проводить у пациенток с патологиями беременности (поздний гестоз, многоводие), при вынашивании крупного плода, двух и более детей. Таким роженицам в обязательном порядке колют окситоцин или его аналоги, вне зависимости от протекания родового процесса и сокращения матки в первые дни.
Лекарства
Фото: yaprelest.ru
При многоводии могут назначаться следующие группы лекарственных средств:
- противовоспалительные средства – назначаются при наличии воспалительного процесса в организме женщины. Механизм действия препаратов направлен на подавление активности медиаторов воспаления, которые могут вырабатываться под воздействием различных экзо- и эндогенных повреждающих факторов;
- антибактериальные средства – используются для лечения инфекционного заболевания бактериальной этиологии. Выбор конкретного препарата осуществляется в зависимости от чувствительности возбудителя, явившегося источником развития инфекционного заболевания. Безусловно, должны назначаться лишь те антибактериальные средства, которые не обладают тератогенным эффектом;
- лекарственные средства, способствующие улучшению микроциркуляции. Представители данной группы препаратов нормализуют проницаемость капилляров, а также улучшают обменные процессы в стенках сосудов;
- витаминно-минеральные комплексы, назначение которых помогает насытить организм женщины всеми необходимыми витаминами и минералами, благодаря чему усиливаются защитные свойства организма.
Возможные последствия
Случается, что умеренное многоводие при беременности не всегда влияет на плод, и часто не вызывает аномалий в его развитии. Однако вы все равно должны остерегаться проявления следующих последствий:
- отсталость в развитии ребенка после рождения;
- нарушения нервной системы (проблемы со зрением и слухом);
- возникает гидроцефалия;
- повышается внутричерепное давление;
- плохой набор веса;
- возможна инвалидность ребенка.
В некоторых случаях происходят преждевременные роды со слабой родовой деятельностью. Также медики нередко фиксируют замирание плода на более поздних сроках беременности.
Рекомендуем посмотреть видео об умеренном многоводии при беременности.
Почему появляется умеренное многоводие при беременности?

Умеренное многоводие при беременности проявляется чаще отеками и варикозом.
Неблагоприятное течение беременности, связанное с умеренным многоводием, часто носит определенные причины, на основе которых и назначается лечение. Наиболее распространенными и известными в медицине следствиями к появлению умеренного многоводия у беременных, начиная с 20 недели, являются:
- многоплодная беременность;
- внутриутробные инфекции;
- патологии развития плода (нарушения в ЦНС и головном мозге);
- генетические заболевания, передающиеся по наследству;
- крупный плод;
- аномальное строение матки (загибы).
Многоводие: что это значит?
Многоводием называется такое патологическое состояние, которое возникает в период вынашивания плода, когда накапливается чрезмерное количество околоплодных вод. Например, на 36 неделе беременности, то есть в конце срока вынашивания ребенка количество амниотической жидкости достигает 600 мл – 1,5 литра, то при данной патологии объем околоплодных вод превышает оговоренную норму (1500 – 2000 мл).
Количество околоплодных вод напрямую связано со сроком гестации и по мере его увеличения возрастает и объем вод (см. калькулятор расчета срока беременности по неделям). Например, в 10 недель количество вод незначительно и составляет всего 30 мл, а к 14 неделе объем амниотической жидкости достигает уже 100 мл, и так далее. Частота встречаемости многоводия составляет 0,3% — 1% всех учтенных беременностей.
Диагноз
Диагноз ставится на основании данных исследования матки: увеличение размеров матки не соответствует срокам беременности, матка теряет обычную тестоватую консистенцию, становится тугоэластической и напряженной; пальпируется округлая или бочкообразная матка (в норме овоидной формы). При пальпации живота определяется отчетливая флюктуация. Плод подвижен, часто меняет свое положение, пальпация его затруднена. При легкой степени М. можно определить подвижную головку плода, дающую ясно выраженное ощущение баллотирования; при сильно выраженном М. части плода не прощупываются. Выслушивание тонов сердца плода затруднено, иногда они не определяются. При влагалищном исследовании шейка матки укорочена, нередко почти сглажена, плодный пузырь, как правило, напряжен. Дифференцировать М. нужно от многоплодной беременности (см.), пузырного заноса (см.), кистомы и тонкостенной быстрорастущей кисты яичника (см.), асцита (см.). Диагноз подтверждается электрокардиографией, эхографией и другими методами исследования плода.
Фотоматериалы из собственной практики:
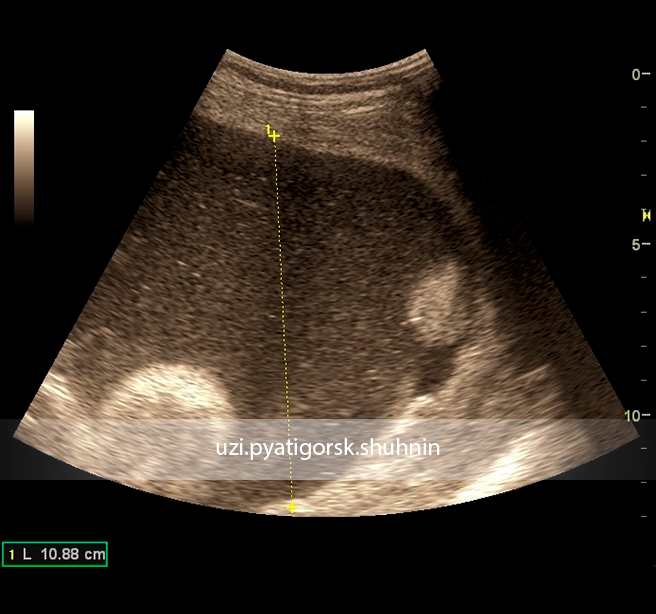
УЗИ. Беременность 32 нед. Многоводие. Одиночный водный карман 10.9 см – признак умеренного многоводия.
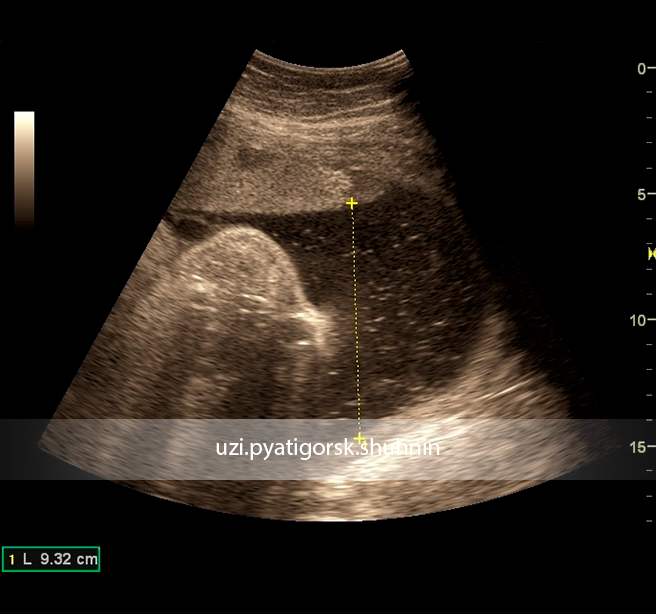
Беременность 30 нед. Многоводие. Одиночный водный карман 9.3 см – признак умеренного многоводия.
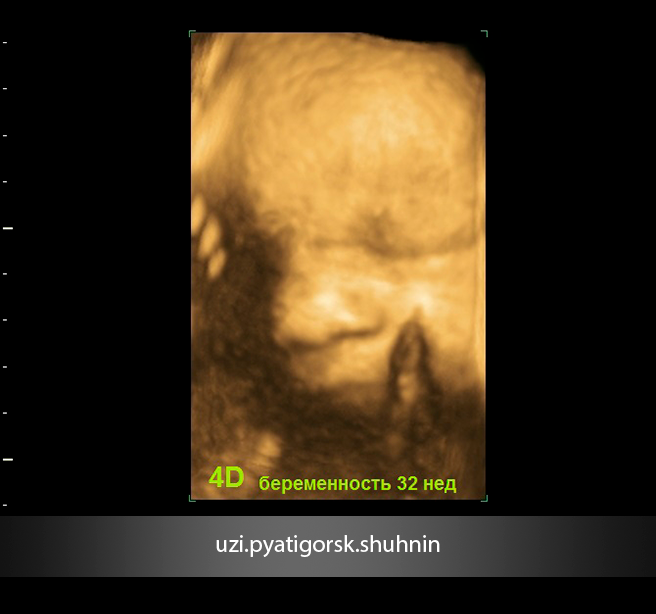
УЗИ 4D. Беременность 33 нед. Многоводие на фоне инфекции (ЦМВ).
Фото лица плода лучше всего получаются именно в условиях многоводия, однако в случае загрязненных, «мутных» вод, видны помехи от содержащейся в водах взвеси и «портрет плода» кажется нечетким
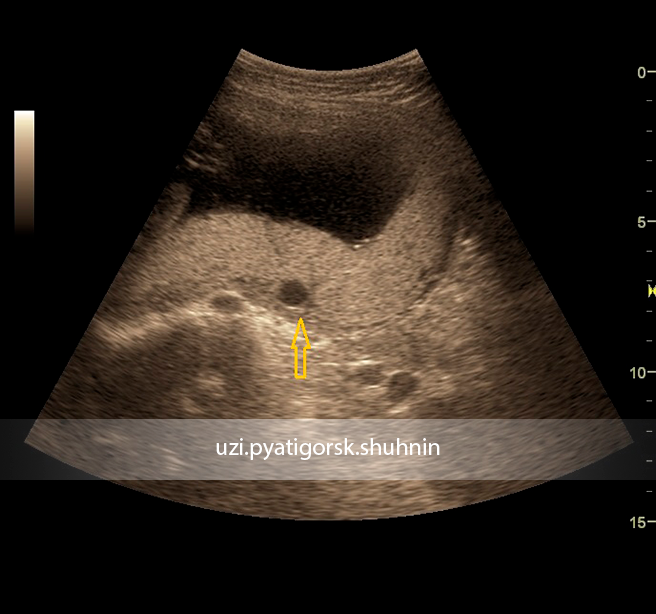
Хорионангиома плаценты – одна из причин развития многоводия.
Врожденные пороки развития плода
врожденный порок сердца плода
многоводие
узибеременности4д