Профилактика предлежания плаценты
Основные меры профилактики предлежания плаценты — это вовремя выявленные и вылеченные генитальные заболевания, гормональные расстройства, а также предупреждённые аборты.
При возникновении данной патологии во время беременности очень важно как можно раньше провести диагностику, взять пациентку под наблюдение, своевременно корректировать все нарушения и приложить максимум усилий для оптимального родоразрешения. Во время родов также могут возникнуть экстренные ситуации, такие как кровотечение, необходимость хирургических вмешательств
Необходимо заранее провести разъяснительную беседу с роженицей, потому что многое зависит от реакции матери на ту или иную ситуацию.
Симптомы низкого расположения плаценты
Опасность данной патологии в том, что она практически никак себя не проявляет. Обычно признаки того, что с плацентой не всё в порядке, являются следствием уже запущенных и необратимых процессов — например, её отслоения. Это могут быть:
- тянущие боли, чувство тяжести в области живота;
- кровянистые выделения при низком расположении плаценты — тревожный сигнал того, что необходимо вызывать скорую помощь;
- замирание плода в утробе на продолжительное время или же, наоборот, его слишком бурная активность — это вызвано гипоксией;
- на УЗИ при такой патологии в 50% случаев является неправильное предлежание плода;
- в 30% случаев женщины мучаются сильным токсикозом.
Сама беременная не может заподозрить у себя низкое расположение плаценты. Это можно увидеть только на плановых УЗИ, которые необходимо проходить всем обязательно. После ультразвукового обследования смогут не только уточнить или опровергнуть диагноз, но и определить вид патологии.

Причины предлежания плаценты
Этиология предлежания плаценты заключается в нарушении целостности эндометрия — слизистой части матки. Яйцеклетка после оплодотворения не имеет возможности укрепиться на дне матки, в самом удобном месте. В этом положении матка минимально растягивается и за счёт оптимального кровоснабжения обеспечивается хороший обмен веществ между матерью и плодом.
Плод не может нормально имплантироваться, если есть повреждения эндометрия, рубцы.
Причинами предлежания плаценты бывают многократные аборты, разного рода воспалительные процессы, оперативные вмешательства, а также перенесенные в прошлом осложнённые роды.
Также в категорию риска попадают женщины, у которых есть деформации в полости матки, вызванные врождёнными либо приобретенными патологиями (к числу таких относится миома матки). Генетические заболевания также влияют на развитие данного недуга. Велика вероятность возникновение патологии и у женщин с отягощённым анамнезом гинекологического плана, к списку таких пациенток можно отнести женщин с частыми нарушениями циклов менструации, со сниженным уровнем прогестерона в крови, имеющих гипоменструальный синдром. При развитии общего гормонального дисбаланса, предрасполагающего к секреторным и пролиферативным нарушениям эндометрия, также появляется риск предлежания плаценты.
Этиология предлежания плаценты частично относится ко всем заболеваниям, которые вызывают застойные процессы в малом тазу, даже таких, как заболевания почек или сердца. Но причина может заключаться не только в проблемах репродуктивной системы матери. Иногда плод отстаёт в развитии, не добирается ко дну матки, прикрепляется сразу возле входа в матку, рядом с малым зевом.
Статистика гласит о том, что повторно рожающие женщины подвержены риску возникновения предлежания плаценты на 30% больше, чем те женщины, у которых беременность первая. Возраст женщины также играет достаточно важную роль. Женщины, которые впервые беременеют после тридцати пяти лет, часто попадают в зону риска развития патологических предлежаний плаценты.
Роды при предлежании плаценты
Предлежание плаценты очень опасно при родах. Во время схваток есть риск полного отслоение плаценты и острой гипоксии плода, может развиться обильное кровотечение, угрожающее жизни роженицы. Иногда единственным выходом является проведение экстренного оперативного родоразрешения.
Степень риска зависит от вида предлежания плаценты. Как уже сказано выше, при низком предлежании плаценты практически нет опасений. При неполном предлежании плаценты нужно рассматривать каждый отдельный случай. При центральном предлежаннии плаценты обязательно кесарево сечение на 38 неделе. Данную операцию проводят на разных строках беременности.
Основная масса родов с кесаревым сечением заканчиваются благополучно, поэтому не стоит паниковать, предлежание плаценты — это не приговор. Главное — положительный настрой и постоянное наблюдение медицинских работников.
Что такое низкая плацента?

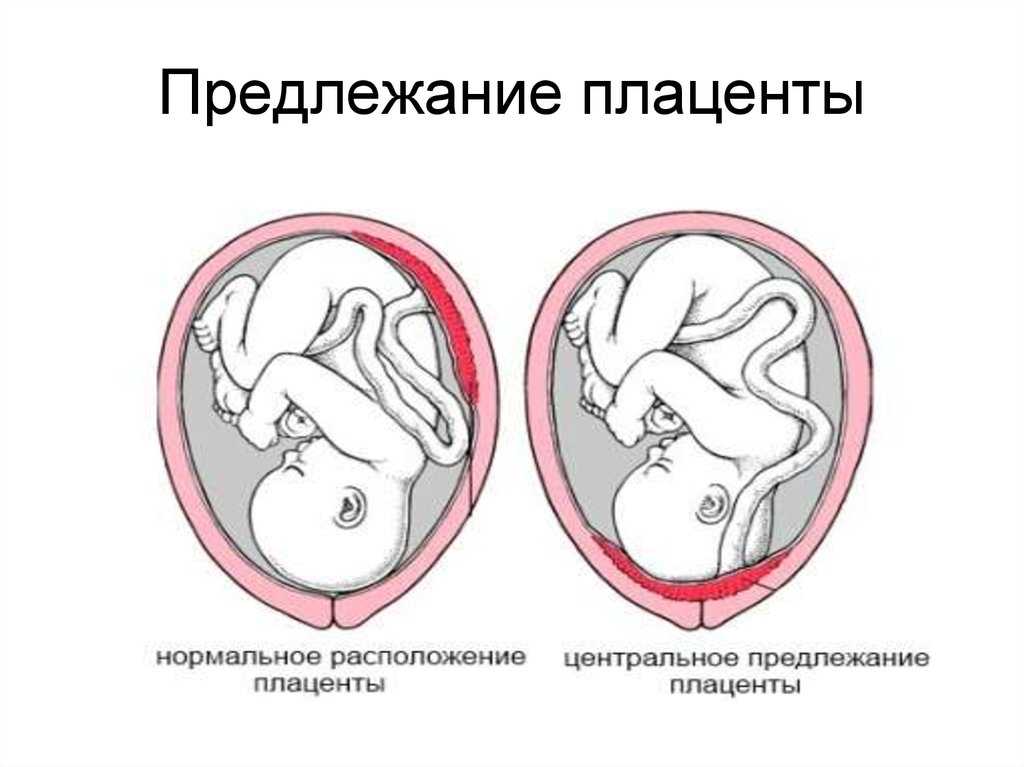
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
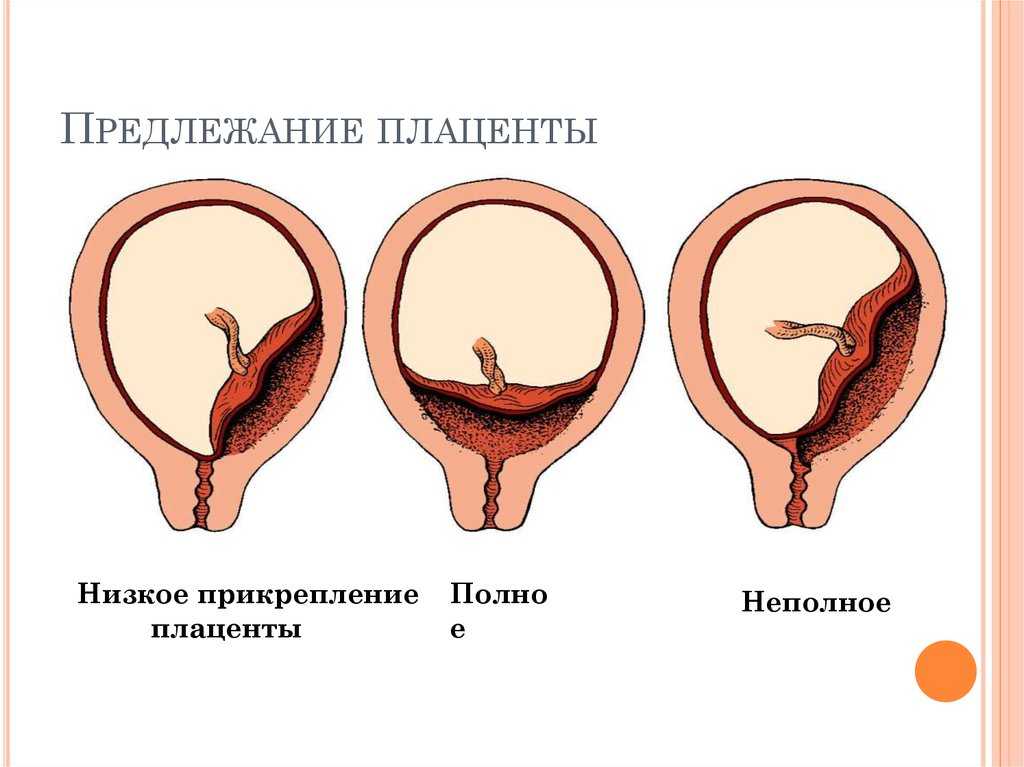
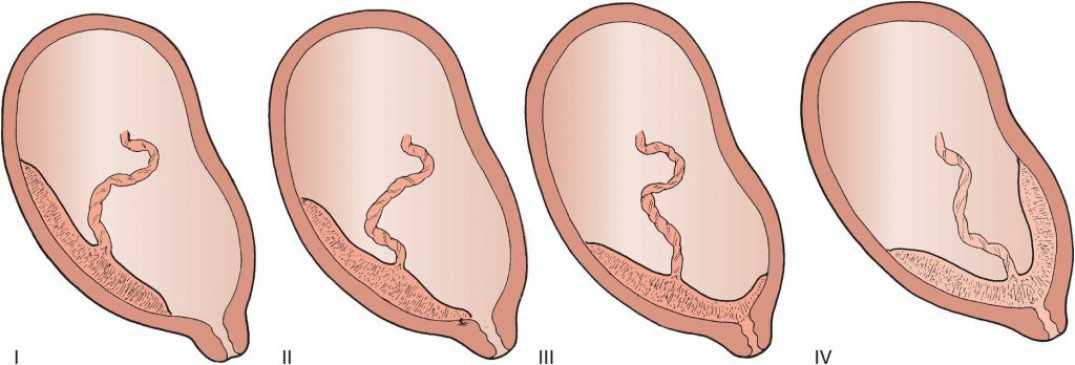
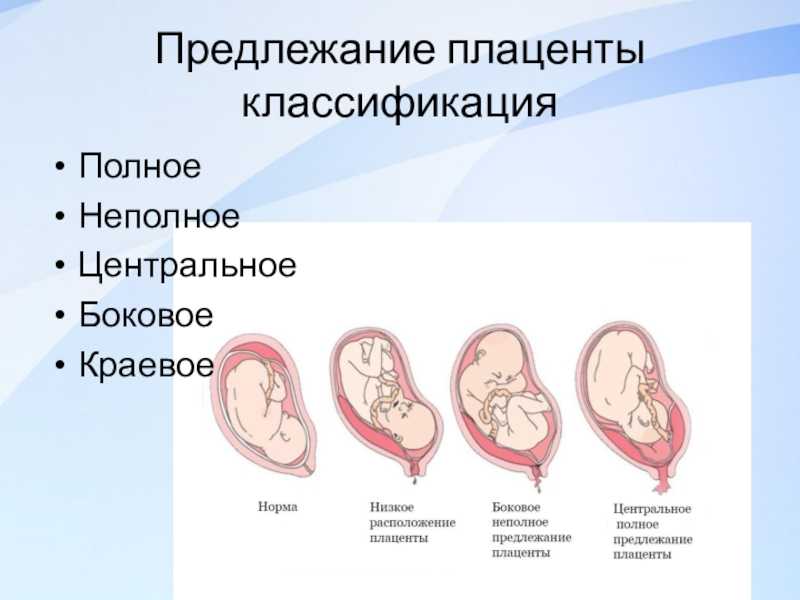
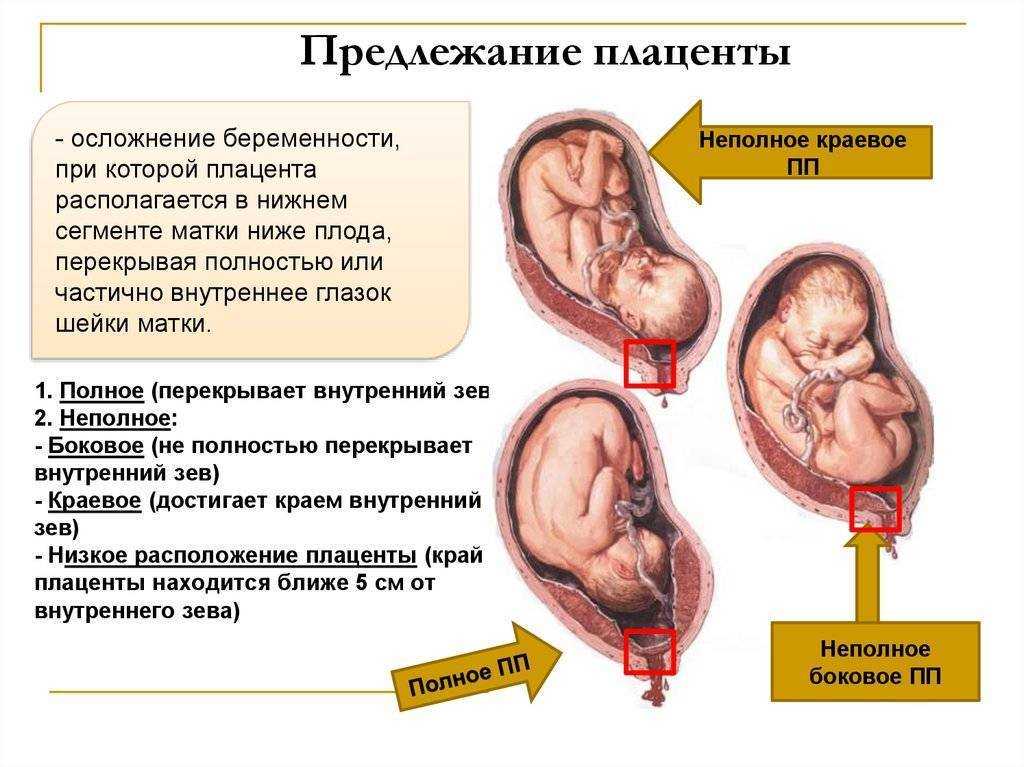
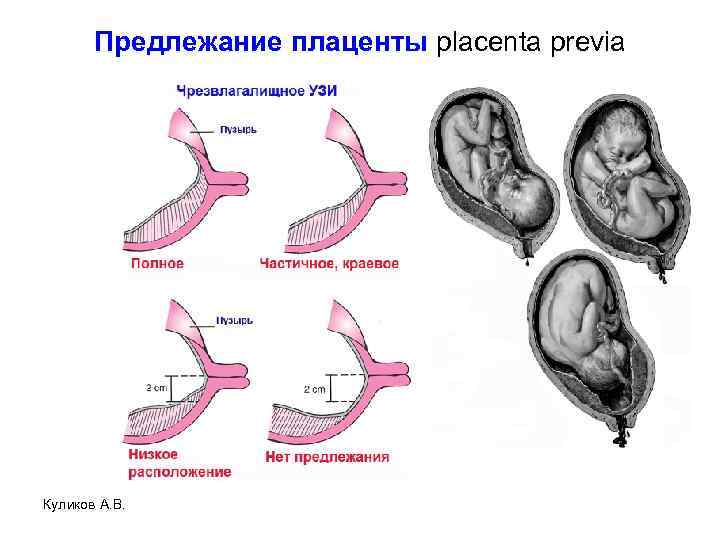
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют
Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала
Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Причины низкого расположения плаценты
Многие причины низкого расположения плаценты обусловлены внутренними факторами — заболеваниями во время беременности и состоянием половых органов женщины. Ими могут стать:
- повреждения слизистой оболочки матки;
- воспалительные процессы;
- инфекции;
- предыдущие аборты;
- выкидыши в прошлом;
- кесарева сечения;
- различные гинекологические операции;
- патологии строения, развития, функционирования матки;
- многоплодная беременность;
- неправильный образ жизни: активное курение, чрезмерное употребление алкоголя;
- перенесённые ранее заболевания матки: эндометрит, миома;
- паритет — много родов в прошлом;
- возраст женщины более 35 лет.
Выскабливание матки в прошлом — основная причина данной патологии. Повреждение слизистой мешает плодному яйцу закрепиться в верхнем сегменте этого органа, и оно остаётся внизу, у шейки.
Что такое низкая плацентация?
Плацента – орган, необходимый для развития и успешного вынашивания
плода. Он формируется в матке. Через кровеносную систему плаценты эмбрион
получает полезные вещества и кислород.
Когда формируется плацента? Начальный этап этого процесса начинается
ближе к седьмому дню после зачатия. В этот период вокруг плода развивается
предшественник плаценты – внешняя оболочка. Процесс ее формирования
завершается к 20 неделе беременности.
От места прикрепления плаценты на стенке матки зависит протекание
беременности и родов. В идеале плацента прикрепляется в самой верхней точке
внутри матки: здесь лучшие условия для развития эмбриона и отличный кровоток.
Но нередко у беременной диагностируют низкое расположение плаценты. Это и
есть низкая плацентация. При этом состоянии эмбрион прикрепляется ближе к
выходу из матки (зеву) ближе, чем на 5,5-6 см.
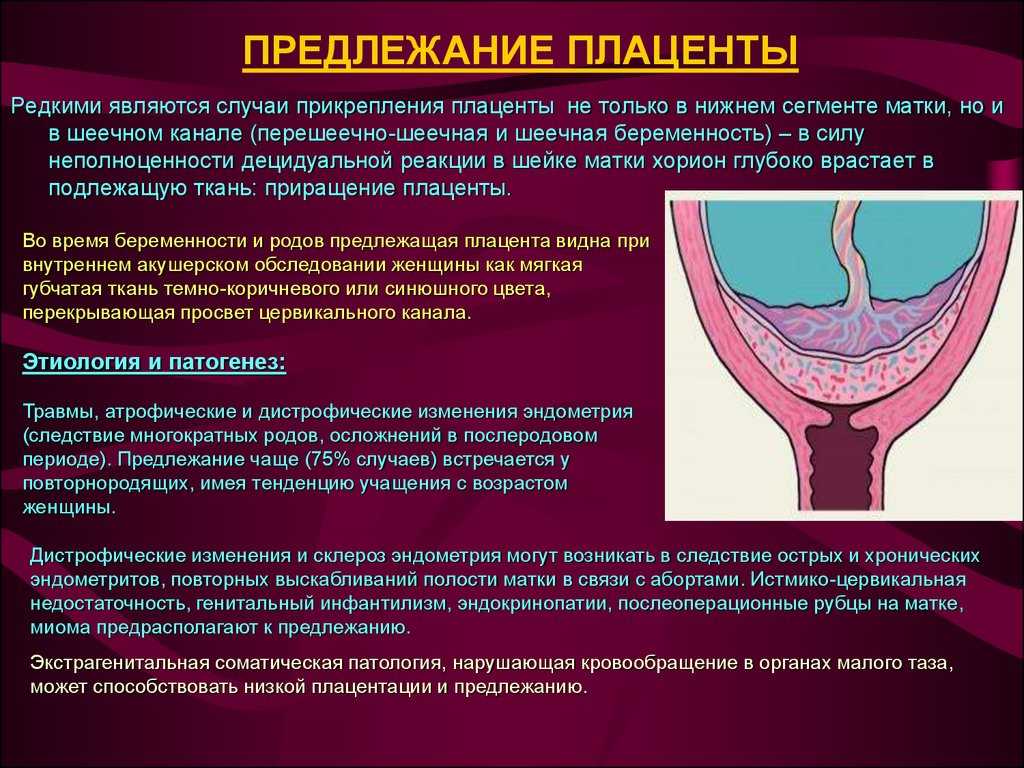
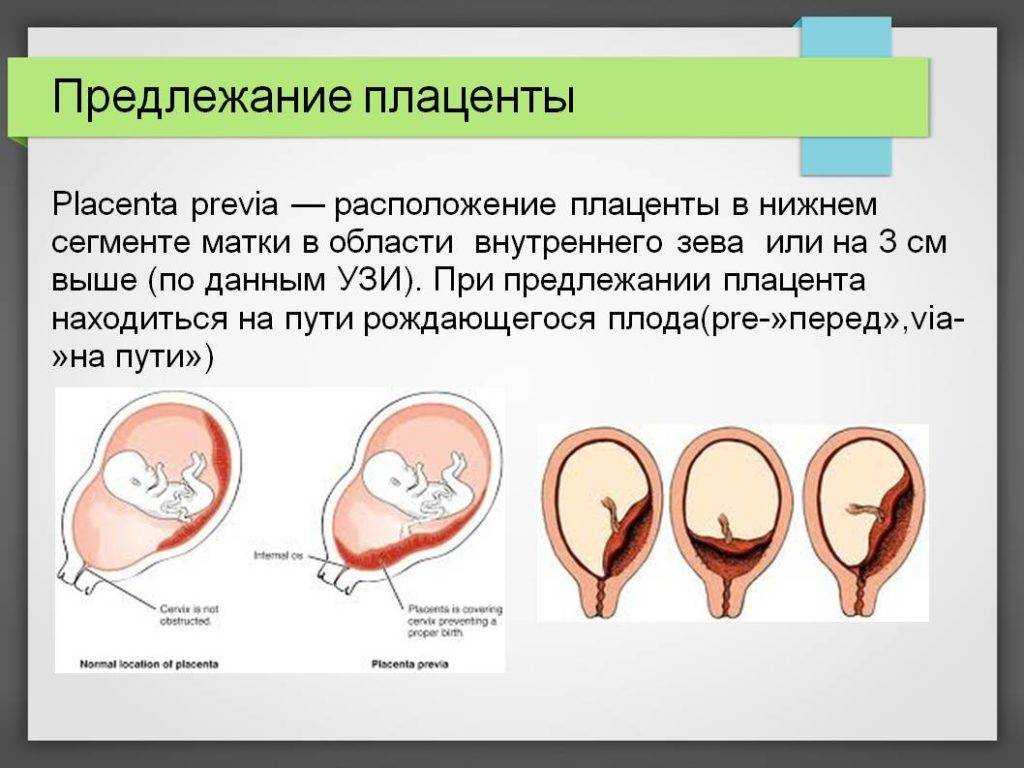
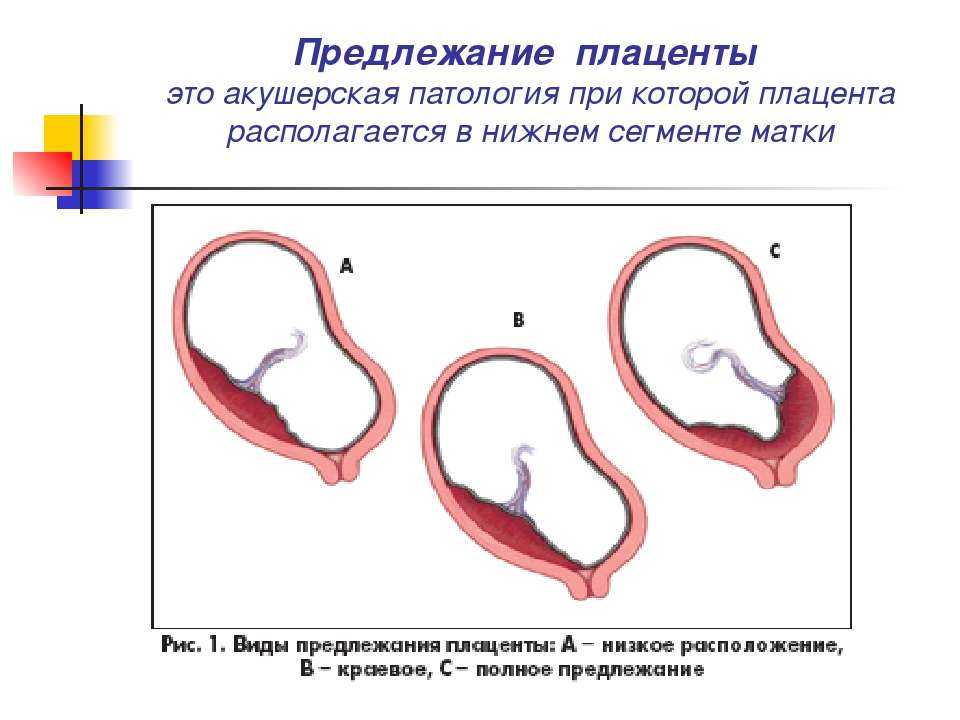
Что такое предлежание плаценты?
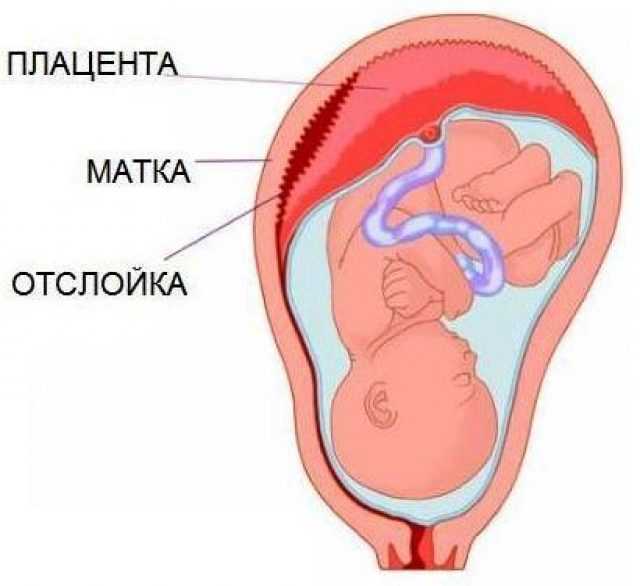
При нормальном развитии беременности плацента обычно располагается в верхней части матки или на ее стенках. Предлежание плаценты — редкий случай, когда плацента, наоборот, находится в нижних отделах матки, частично или полностью перекрывая внутренний зев шейки матки. Предлежание плаценты может спровоцировать сильное кровотечение не только при родах, но и во время самой беременности.
У многих женщин, которым ставят данный диагноз на ранних сроках, плацента с течением беременности принимает «нормальное положение», особенно в случае частичного предлежания, когда она не целиком перекрывает вход в шейку матки. В случае же полного предлежания плаценты, когда вход перекрыт полностью, шансы, что положение плаценты изменится до родов, малы.
Лечение
Лечение П. п. проводят в стационаре. При массивном кровотечении вне зависимости от вида П. п. и состояния плода показано кесарево сечение. Эту операцию производят при полном П. п. и при умеренном кровотечении, а также при сочетании П. п. с неправильным положением плода. Для обезболивания применяют интубационный комбинированный наркоз. Матку рассекают в нижнем сегменте поперечным разрезом, к корпоральному разрезу прибегают, когда женщина или плод находятся в угрожающем состоянии. Во время и после кесарева сечения проводят переливание крови, инфузионную терапию. При шеечном прикреплении плаценты кесарево сечение завершают экстирпацией матки (см.).
При небольшом, временами прекращающемся кровотечении назначают строгий постельный режим, препараты, уменьшающие интенсивность маточных сокращений (свечи с папаверином, сульфат магния, прогестерон, снотворные), повышающие свертываемость крови (викасол), укрепляющие сосудистую стенку (аскорутин), способствующие регенерации крови (витамин B12, антианемин), проводят профилактику гипоксии плода, гемотрансфузии. В. М. Садаускас при недоношенной беременности рекомендует обшивание шейки матки в области внутреннего маточного зева циркулярным швом, что способствует остановке кровотечения и предотвращению преждевременных родов (см.). Если кровотечение прекращается, то спустя 2—3 дня производят исследование с помощью зеркал, а затем влагалищное исследование (в операционной, готовой для выполнения лапаротомии). В тех случаях, когда кровотечение не прекращается или возобновляется, несмотря на проводимую терапию, в операционной при влагалищном исследовании устанавливают вид П. п. При полном предлежании прибегают к кесареву сечению, при частичном — инструментально, желательно с помощью зеркал, вскрывают плодный пузырь (см. Роды). Если кровотечение не останавливается, маточные сокращения недостаточны, головка плода не опускается и не тампонирует отслоившуюся часть плаценты, накладывают кожно-головные щипцы по Уилту или по Иванову (см. Кожно-головные щипцы), к к-рым подвешивают груз, имеющий вес не более 400 г. Низведение ножки с подвешиванием такого же груза в случаях ягодичного предлежания применяют при мертвом или нежизнеспособном плоде. Сразу после рождения ребенка через естественные родовые пути производят ручное отделение и удаление последа (см. Последовый период), для остановки кровотечения вводят метилэргометрин, окситоцин. При атонических кровотечениях, глубоком врастании ворсин предлежащей плаценты в стенку матки показана экстирпация матки. Во избежание присоединения инфекции назначают антибиотики, продолжают гемотрансфузии, контролируют и корригируют состояние свертывающей системы крови. Новорожденные в случаях П. п. требуют особого внимания неонатологов, а в последующем — педиатров.
Характер ведения и лечение беременных
Характер ведения и лечение беременных зависит от выраженности кровотечения и количества кровопотери. Беременные с данной патологией относятся к группе высокой степени риска по кровотечению, и за ними должно проводиться тщательное наблюдение на протяжении всей беременности и родов.
Если в первой половине беременности кровяные выделения отсутствуют, то женщина может находиться дома на амбулаторном наблюдении, с соблюдением режима, который исключает действие провоцирующих факторов (ограничение физической нагрузки, стрессовых ситуаций, половой жизни, тепловых процедур). Свыше 24 недель наблюдение и лечение беременной осуществляется только в стационаре.
Полное или частичное предлежание плаценты может послужить причиной для планового или экстренного кесарева сечения, т.к. роды через естественные родовые пути не возможны.
Обслуживание и наблюдение беременных, правильное ведение беременной в женской консультации и своевременное родоразрешение — гарантия рождения здорового ребенка.
Статью подготовила Кузнецова Е.Ф.
Предыдущая запись Экстракорпоральное оплодотворение
Следующая запись Лечение цитомегаловирусной инфекции