Когда назначают исследование?
Анализ МНО может понадобиться врачу любой специальности для постановки окончательного диагноза и выбора тактики лечения пациента. Нередко направление на диагностику выдают кардиологи, акушеры—гинекологи, гепатологи, терапевты общей практики.
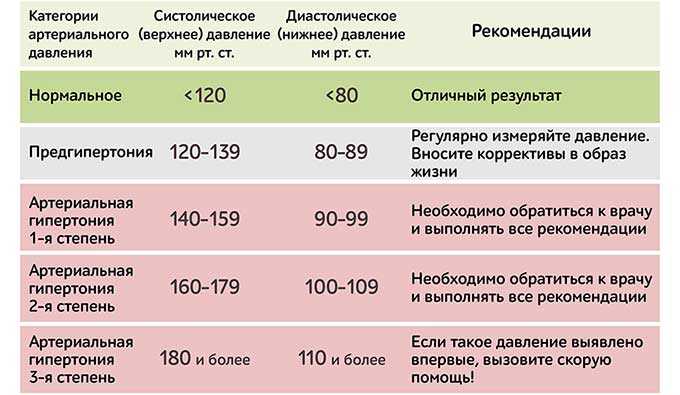
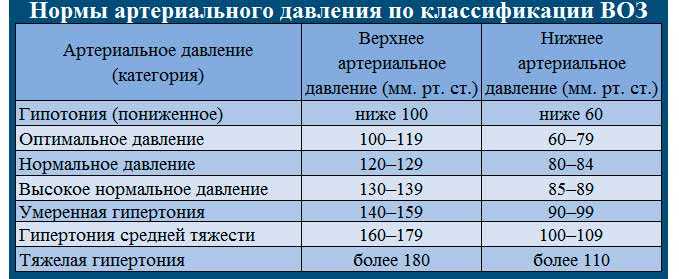
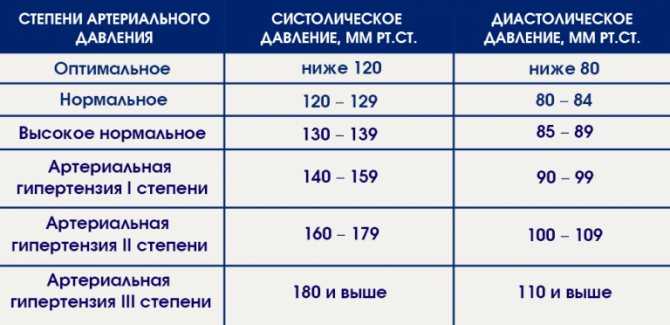
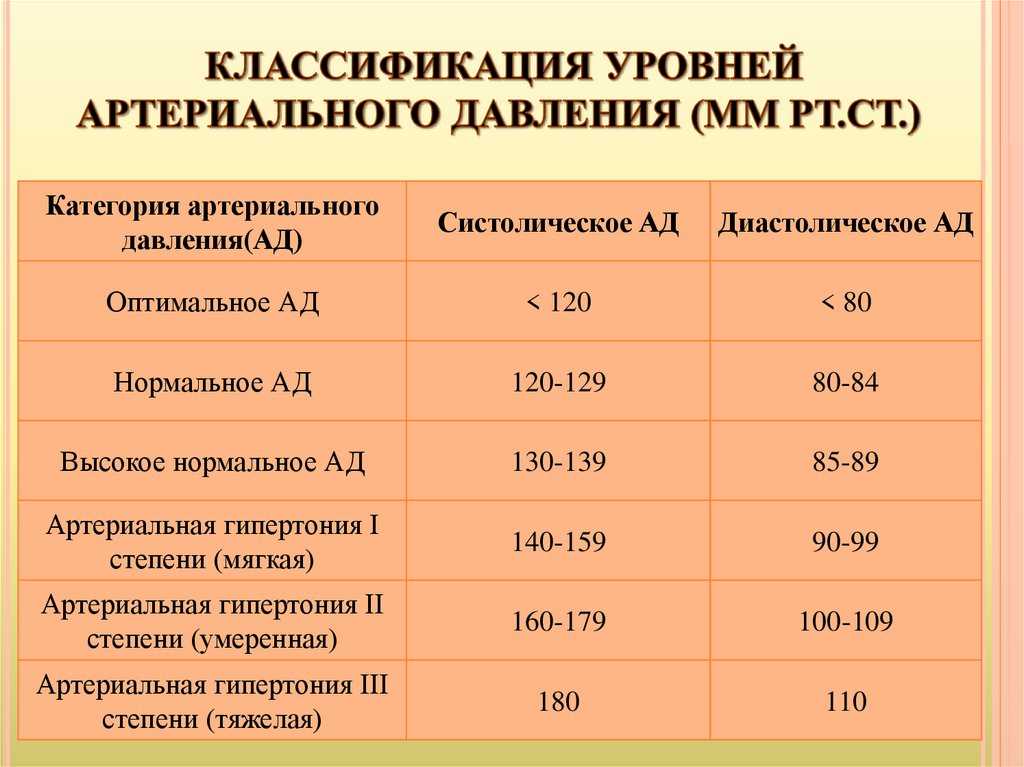
МНО крови необходимо определить в следующих тревожных ситуациях:
- обильные, частые и длительные носовые кровотечения у пациента, которые могут возникать внезапно и беспричинно;
- появление гематом непонятного происхождения в различных областях тела человека;
- наличие у пациента тромбоза крупных сосудов;
- анемические состояния;
- подозрение на развитие синдрома диссеминированного внутрисосудистого свертывания;
- наличие стойкой тахикардии неизвестной этиологии;
- наличие подтвержденной патологии сердечно—сосудистой системы;
- патология беременности — наличие у женщины в анамнезе нескольких самопроизвольных абортов, эпизодов прерывания беременности;
- особенности менструального цикла женского организма — длительные, обильные менструации, которые приносят значительную боль;
- наличие данных о патологии системы свертывания крови у ближайших родственников.
Расчет МНО крови у пациента необходим также перед оперативным вмешательством. При патологических изменениях в анализе МНО в некоторых случаях запрещено хирургическое вмешательство, потому что на операционном столе у пациента может развиться интенсивное кровотечение.
Кроме того, расшифровка МНО необходима для назначения пациенту антикоагулянтной терапии в индивидуальной дозировке. При использовании антикоагулянтов МНО необходимо оценивать регулярно — для коррекции схемы лечения при необходимости.
Основные причины храпа у беременных
Возникновение храпа в процессе беременности достаточно частое явление. Если же женщина храпела и раньше, то в процессе роста животика ситуация может только усугубиться. Зачастую синдром обструктивного апноэ сна развивается уже вскоре после зачатия малыша из-за определенных физиологических изменений.
- Набор веса. Женщина за период вынашивания ребенка может набрать 20 и даже 30 кг веса, вместо положенных ей в норме 10-15 кг. Жир откладывается и на мягких тканях шеи, мягком небе, миндалинах, уменьшая просвет глотки.
- Отеки. Отеки физиологического и патологического характера также сужают просвет дыхательных путей из-за набухания слизистой оболочки стенок глотки.
- Ринит беременных. Повышение уровня женских гормонов во время беременности в числе прочего приводит к переполнению тканей кровью и отеку слизистых носоглотки. Все это сужает верхние дыхательные пути и затрудняет носовое дыхание.
Ринит беременных – одна из частых причин развития храпа и апноэ сна у женщин «в положении»
- Смещение диафрагмы наверх. Этот процесс уменьшает примерно на четверть емкость легких. А ведь дыхательный объем легких и без того сокращается во время сна. Это способствует более тяжелому голоданию в момент остановки дыхания.
Так как развитие обструктивного апноэ у беременных во многом обусловлено физиологическими процессами, неудивительно, что природа позаботилась о защитных механизмах. К ним относят:
- ускоренную выработку прогестерона, который существенно повышает активность дыхательного центра;
- уменьшение во 2-м и 3-м триместрах продолжительности фазы быстрого сна, в течение которого сильнее всего расслабляются мышцы и происходит наибольшее число эпизодов обструктивного апноэ;
- повышенное насыщение гемоглобина кислородом, поэтому при незначительной нехватке воздуха плод не испытывает дискомфорта;
- наиболее удобная поза для ночного отдыха на поздних сроках – сон на боку: именно в этом положении тела эпизоды остановки дыхания случаются реже.
Неосложненный храп и легкие формы ночного апноэ не представляют угрозы для здоровья и чаще всего проходят самостоятельно после родов. Но в ряде случаев нельзя обойтись без специального лечения.
Почему их назначают
По словам терапевта GMS Clinic Натальи Поленовой, весь предыдущий год врачи большинства специальностей занимались лечением одной «главной» болезни — новой респираторной вирусной инфекции, COVID-19. Это заболевание принципиально отличается от своих инфекционных предшественников риском развития быстро прогрессирующих осложнений, в том числе, опасных для жизни. И тесты на воспаление, особенно на С-реактивный белок (СРБ) играют в его диагностике очень важную роль.
«Одну из главных опасностей для жизни при Covid представляет так называемый цитокиновый шторм, — рассказывает Наталья Поленова. — Предвестниками этого шторма можно считать стойкую (в течение 5 дней) лихорадку более 38°С, снижение уровня лейкоцитов менее 3 тыс/мл, повышение уровня СРБ более 30 мг/дл, ферритина более 500 нг/мл, интерлейкина-6 более 40 пк/мл. Последний является биологически активным веществом, цитокином, непосредственно ответственным за продукцию белков острой фазы: СРБ, прокальцитонина и ферритина».

Если пациенту с коронавирусной болезнью не становится легче, а лихорадка сохраняется в течение нескольких дней, оценка уровня воспалительных маркеров в крови позволяет заподозрить риск тяжелого течения болезни. В результате врач вовремя понимает, когда нужно госпитализировать пациента, или принимает решение усилить терапию — например, назначить ему глюкокортикостероиды, антибактериальную терапию и другие лечебные мероприятия.
«Оценка параметров системного воспаления позволяет определить тактику лечения, не допустить развития тяжелых осложнений, а также оценить эффективность проводимой терапии при повторном тестировании», — заключает Наталья Поленова.