Последствия переношенной беременности
Существуют три момента, вызывающих опасения: это состояние плода до родов, процесс самих родов и состояние матери с ребёнком после родов. У переношенной беременности, так как и у недоношенной, свои опасности и проблемы. Плацента, через которую плод получает питание, постепенно стареет, нарушается её кровообращение, образуется осадок из кальция. Ребёнок начинает страдать от нехватки кислорода, возникают опасные отклонения. Минимизируется переработка глюкозы, что грозит развитием сахарного диабета. Происходит расслабление мышцы прямой кишки, кал попадает в околоплодные воды. Опасно, если ребёнок начнёт это вдыхать. После рождения его дыхательные пути не смогут нормально функционировать. Уменьшение количества вод увеличивает вероятность обвития плода пуповиной. Не меньшую угрозу таит в себе и отвердение костной структуры ребёнка. Это усложняет родоразрешение и может привести к серьёзным травмам. Малыш растёт так, будто бы уже родился, это делает его утробную жизнь некомфортной. Исчезает защитная слизь, покрывающая плод, что может вызвать инфицирование кожных покровов.
Здоровью мамочки перехаживание тоже наносит немалый урон. Родовая деятельность в таких ситуациях чаще всего выражается слабо, что приводит к затяжным родам (больше 24 часов), повышается риск повреждения самой матки или разрыва шейки матки и мышц промежности. А период послеродового восстановления чреват возникновением внезапных кровотечений.
Очень важно проводить наблюдение за состоянием здоровья переношенных детей в послеродовой период. Для таких малышей характерна низкая сопротивляемость различным заболеваниям из-за снижения работы иммунной системы организма
В некоторых случаях можно наблюдать желтуху, инфекционные поражения кожи, снижение способности к адаптации, неврологические нарушения. Исследования свидетельствуют о том, что такие детки могут начать поздно стоять и ходить.
Диагностика переношенной беременности
Диагностика переношенной беременности представляет определенные трудности. Учитываются как клинические признаки, так и данные дополнительных методов исследования. При объективном акушерском исследовании врача должно насторожить уменьшение окружности живота и снижение высоты стояния дна матки за 7 дней и более. Данные влагалищного исследования (незрелая шейка матки, плотные кости черепа и прочее) подтверждают диагноз.
В обязательном порядке высчитывается срок беременности и даты предполагаемых родов всеми способами:
- по дате последних месячных;
- по сроку овуляции;
- по шевелению;
- по первой явке в женскую консультацию (чем раньше встала женщина на учет, тем точнее определяется срок беременности).
Из дополнительных методов диагностики применяют:
-
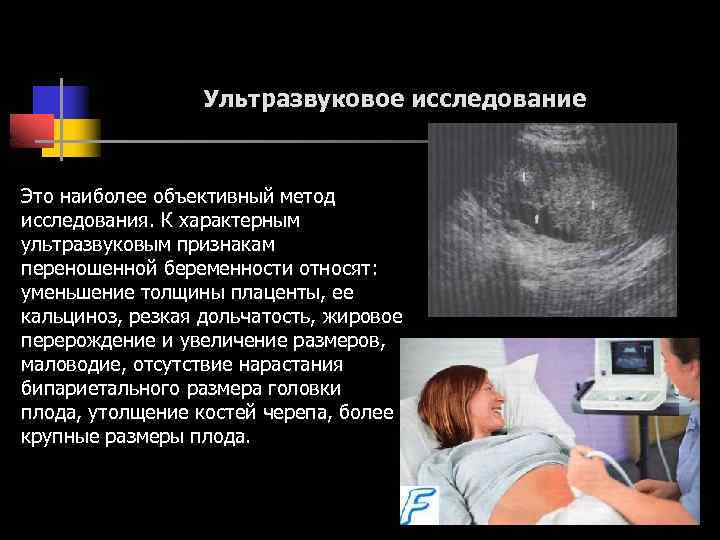
Ультразвуковое исследование
Отмечается «похудение» плаценты, дольчатость ее становится резковыраженной, определяются признаки старения плаценты (3 – 4 степени созревания), количество амниотической жидкости уменьшено, кости черепа плода утолщены, а его (плода) размеры больше нормы. Доплерография, которая проводится в дополнение к УЗИ позволяет выявить нарушения в маточно-плацентарном кровотоке, кальцификаты плаценты и все остальные признаки ее старения. -
Амниоскопия
Этот метод заключается в исследовании амниотических вод с помощью специального инструмента – амниоскопа (эндоскоп), который вводится в цервикальный канал. Его использование возможно только в конце беременности, когда канал шейки матки становится проходим. При перенашивании отмечаются характерные признаки: количество околоплодных вод уменьшено, они имеют зеленоватую окраску (примесь мекония в водах, свидетельствующая о гипоксии плода), не наблюдаются хлопья сыровидной смазки. -
Кардиотокография
С помощью кардиотокографа оценивается сердечная деятельность плода. В норме частота сердечных сокращений находится в пределах 120 – 140 ударов в минуту. Урежение (брадикардия) или учащение (тахикардия) сердцебиения говорит о внутриутробном страдании плода.
Диагностика переношенной беременности
Диагностика базируется на точном установлении срока гестации. Основаниями для утверждения диагноза «переношенная беременность» являются:
- данные анамнеза: время последней менструации, срок беременности по результатам первого УЗИ, первое шевеление плода;
- данные обследования: уменьшение объёма живота, ухудшение сердечной деятельности и снижение активности плода, уплотнение костей черепа;
- данные дополнительных методов обследования, которые проводятся при выявлении первых признаков переношенности плода. К таким специализированным наблюдениям относятся:
- Кардиотокография — исследование сердечных ритмов плода. При положительном течении беременности и нормальном состоянии плода частота сердцебиений варьируется от 110 до 160 ударов в минуту. Увеличение или уменьшение частоты сердечных сокращений сигнализирует об ухудшении состояния ребёнка;
- Доплерометрия — исследование кровотока в сосудах пуповины и головного мозга плода, маточных артериях и плаценте;
- Амниоскопия — исследование состояния околоплодных вод. Их зелёный цвет свидетельствует о внутриутробном выделении первородного кала. Амниоскопию можно проводить, только если шейка матки пропускает датчик аппарата, что говорит о готовности к родам.
ПРЕЖДЕВРЕМЕННЫЕ РОДЫ
Преждевременными считаются роды, произошедшие в срок до 37 нед. Частота преждевременных родов варьирует от 6 до 15%.
Согласно
рекомендациям ВОЗ, в развитых странах границей между выкидышами и
родами считается срок 22 нед (154 дня) беременности. Роды, произошедшие с
22 до 28 нед беременности при массе новорожденного более 500 г,
считаются ранними преждевременными. Показатели перинатальной смертности
исчисляются с этого срока. В показатели перинатальной смертности до 28
нед не включаются плоды, погибшие от врожденных пороков, не совместимых с
жизнью.
В России роды считаются преждевременными с 28
нед беременности при массе плода 1000 г и более. Спонтанное прерывание
беременности в 22-27 нед относится к поздним выкидышам. Несмотря на это
детям, родившимся в указанные сроки с массой более 500 г, оказывается
реанимационная помощь в полном объеме в условиях акушерского стационара.
Согласно
современной классификации, масса тела недоношенного новорожденного
менее 2000 г считается низкой, менее 1500 г — очень низкой и менее 1000 г
— экстремально низкой.
В развитых странах и
перинатальных центрах нашей страны среди рожденных в 23 нед выживает
20%, в 26 нед — 60%, в 27-28 нед — 80%.
Выживаемость
недоношенных детей обусловлена организацией отделений интенсивной
терапии в перинатальных центрах, применением сурфактанта, использование
специальной дыхательной аппаратуры для недоношенных.
Выживаемость
недоношенных детей тесно связана с их последующим развитием. У 10-12%
детей, родившихся с низкой и экстремально низкой массой тела,
развиваются тяжелые церебральные поражения (ДЦП), ретинопатии, нередко
бывает отставание в физическом и умственном развитии.
Причины преждевременных родов, как и привычного невынашивания, многочисленны. Преждевременным родам могут способствовать:
Основные признаки
Поскольку переношенная беременность обусловлена целым комплексом причин, ее симптоматика также отличается значительным разнообразием. Признаки перенашивания определяются следующим образом:
- Плацентарная недостаточность, которая возникает вследствие нарушения метаболизма в матке и плаценте. Такое состояние провоцирует развитие у плода дистресс-синдрома, что может вызвать его внутриутробную гибель.
- Изменение гормонального баланса, в частности, снижение концентрации эстрогенов.
- Развитие маловодия. Амниотическая жидкость помогает ребенку защититься от внешнего воздействия и обеспечивает ему свободу движения. Кроме того, при перенашивании околоплодные воды меняют свои свойства, они становятся мутными от мекония и могут стать источником инфицирования плода. Помутнение амниотической жидкости также является симптомом развития у малыша гипоксии.
- Недостаточная зрелость шейки матки на сроке положенных по времени родов.
- Слабая родовая деятельность.
- Изменение состояния кожи беременной – она теряет эластичность и упругость.
При отсутствии указанных симптомов речь может идти о ложном перенашивании беременности.
Смотрите в этом видео о переношенной беременности:
https://youtube.com/watch?v=fRiJtf7JE7c
Почему перенашивают беременность?
Точные причины, приводящих к перенашиванию беременности, не выяснены, но известно, что данное осложнение вызывает сочетание многих факторов, которые неблагоприятно воздействуют на функцию деторождения женщины. К ним относятся:
- задержка полового развития;
- любые нарушения менструального цикла (как позднее, так и ранее менархе, болезненные менструации и/или нерегулярные);
- генитальный инфантилизм;
- детские инфекции в анамнезе (корь, скарлатина, дифтерия и прочие);
- нарушенный обмен веществ;
- патология эндокринной системы (сахарный диабет, проблемы со щитовидной железой и другое);
- воспаление матки и придатков (страдает гормональная регуляция);
- опухоли матки (нарушается сократительная способность);
- длительные или хронические стрессы, психоэмоциональные расстройства;
- гестозы;
- первая беременность в возрасте старше 30 лет;
- крупные размеры плода;
- неправильное предлежание плода (ягодичное или ножное);
- малое количество околоплодных вод;
- внутриутробные аномалии развития плода (синдром Дауна, анэнцефалия и прочие);
- переношенная беременность в анамнезе;
- перманентная угроза прерывания настоящей беременности с медикаментозным лечением;
- гиподинамия.
Чем опасно для ребенка перенашивание
Малыш, находящийся в утробе матери дольше положенного срока, страдает от кислородного голодания, причиной которого является старение плаценты. Ее ресурсы жизнеобеспечения плода истощаются, и ребенок испытывает постоянный дискомфорт, который может негативно сказаться на его здоровье.
Говоря о том, чем опасно перенашивание для будущего ребенка, медики выделяют следующие риски:
- гипоксия в период последних недель гестации и во время родов;
- асфиксия в ходе родовой деятельности;
- проблемы с неврологическим статусом после появления на свет;
- родовые травмы вследствие большого веса и повышенной твердости костей, особенно часто происходит перелом ключицы или конечностей, дисплазия тазобедренного сустава;
- патологии со стороны дыхательной системы;
- развитие сахарного диабета вследствие нарушения метаболизма глюкозы.
По каким признакам можно заподозрить переношенную беременность
Многие женщины не помнят сроки беременности или путают их, поэтому важно учитывать и другие факторы, указывающие на запоздалые роды:
- Уменьшение объема живота на 5-10 см, связное со снижением объема околоплодных вод.
- Потеря веса. Женщина перестает набирать вес, а наоборот, отмечает его снижение.
- Выделение молока вместо молозива.
- Признак Дольфа – отсутствие болезненности при надавливании на матку или переворачивании на живот.
- Изменение интенсивности движения плода. Сначала они становятся чаще и сильнее. Так ребёнок пытается активизировать движение крови и ликвидировать нехватку кислорода. Он практически задыхается. Если не принять меры, малыш начнет шевелиться реже. Это серьезный признак, показывающий, что у него не осталось сил
При пролонгированной беременности объем живота и интенсивность шевеления плода не меняются. Однако поставить точные диагноз может только врач, поэтому при наступлении 40 недель женщине обязательно нужно пройти УЗИ плода.
Чтобы узнать, не страдает ли сердечная деятельность ребенка, делается кардиотокография. Снижение количества сокращений менее 120 уд/мин. и увеличение свыше 160 уд/мин.указывает на недостаточное снабжение плода кислородом.
Есть ли опасность при переношенной беременности?
Когда срок беременности переваливает за 42 недели, можно с уверенностью сказать, что она переношенная. Чем больше период, который женщина носит ребёнка, тем больше опасность. В это время истощаются ресурсы плаценты и околоплодных вод, потребности плода увеличиваются.
Рассмотрим основные проблемы, которые возникают при переношенной беременности. Так, с каждым днём плацента стареет. Стенки сосудов становятся не такими приспособленными для нормального кровотока, в плаценте возникают микроинфаркты и тромбозы. Также опасность заключается в том, что уменьшается синтез эстриола. Этот гормон необходим для стимуляции родовой деятельности.
Не менее опасное последствие заключается в изменении количества и состава околоплодных вод. После 40 недели беременности объём околоплодного пузыря снижается, сокращаясь на 150-200 миллилитров каждую неделю. Это говорит о развитии маловодия, которое сказывается на выработке простагландинов, которые тоже нужны для начала родов.
Также меняется состав околоплодных вод, что приводит к дисбалансу веществ, составляющих сурфакатную систему лёгких ребёнка. Это может привести к проблемам с дыханием во время рождения. Опасность таится и в ухудшении естественной очистки околоплодных вод, в связи с чем они плохо справляются с защитной функцией, а это угрожает развитием внутриутробной инфекции.
Следующая опасность — растёт плод. В соответствии с этим возрастают потребности ребёнка в кислороде. Из-за того, что увеличиваются кости, возникает риск травматичных родов.
Истинно переношенная беременность — беда для мамы и малыша
При переношенной беременности возникает много проблем.
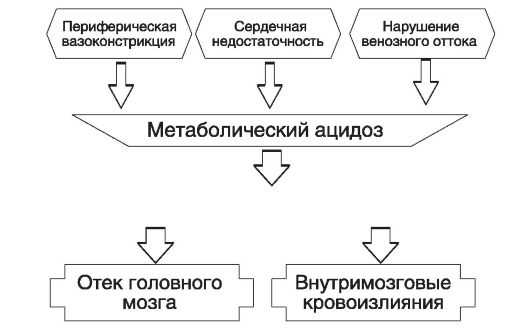
Из-за старения плаценты, которая не может полноценно снабжать детский организм кислородом, возникает гипоксия. Природа до последнего сохраняет жизнь малыша, перенаправляя снизившийся поток кислорода и питательных веществ к жизненно важным органам (сердцу, печени, почкам, мозгу), а кожа и подкожная клетчатка при этом страдают.
Замедляется работа сальных желез, смывается и исчезает сыровидная смазка, покрывающая тельце малыша. Из-за этого кожа, оставшаяся без защиты в жидкой среде, намокает. Получается, что ребенок находится 24 часа в своеобразной «ванной». Из-за этого появляется дряблость и морщинистость кожи ножек и ручек («банные» стопы и ладони). Кожа становится раздраженной и шелушащейся.
Из-за гипоксии возникает внутриутробное отхождение мекония. Воздействие желто-зеленого первородного кала усугубляет кожные проявления. Кожа и ушные раковины в период рождения имеют необычный зеленовато- желтый оттенок.
Постепенно кислорода перестает хватать всем органам. Возникают серьезные осложнения:
- Поражения головного мозга. Гипоксия вызывает гибель мозговых клеток. У таких детей в будущем наблюдаются задержка умственного развития и нарушения работы нервной системы.
- Аспирация первородным калом. Меконий, попавший в дыхательные пути, вызывает их раздражение. Особенно опасно попадание кала в трахею. Когда ребёнок после рождения начнет дышать самостоятельно, частички мекония проникнут в легкие и бронхи, вызвав проблемы с дыханием. Такие дети дышат тяжело, задействуя все мышцы грудной клетки. Это заметно по расширенным крыльям носа, втягивающимся межреберными промежуткам и грудине, посинению ногтей и носогубного треугольника. 10% новорождённых при этой патологии умирают в первые дни после рождения.
- Поражения печени. У перезрелых малышей возникает желтуха, вызванная поражением печени, плохая работа которой, отравляет весь организм. В отличие от здоровых детей, у которых желтушность кожи проходит к 5-7 дню без лечения, при запоздалых родах она сохраняется очень долго. После рождения ребенку понадобится серьезная педиатрическая помощь.
Переношенная беременность – повод для госпитализации и срочного родоразрешения. Проводится стимуляция, а если она не дает результата – оперативное родоразрешение. Роженицам с узким тазом и неправильным предлежанием плода сразу проводят кесарево сечение.
Профилактика перенашивания беременности
Профилактика данных осложнений аналогична профилактике всех прочих патологий беременности. Женщины, имеющие эндокринные заболевания, страдающие хроническими инфекционными и воспалительными процессами, пережившие частые интоксикации, входят в группу риска перенашивания беременности. Таким пациенткам следует с особой тщательностью определять сроки родов.
Для профилактики развития осложнений при переношенной беременности ваш врач может предпринять следующие меры:
- максимально точно определить срок предполагаемых родов;
- подобрать полноценно витаминизированную диету на период беременности;
- направить на занятия по физической и психологической подготовке к родам;
- произвести госпитализацию на 39-40 неделе при незрелой шейке матки;
- осуществлять УЗИ — контроль за состоянием зрелости плаценты;
- провести ускоренную подготовку шейки матки к родам после 40 недели.
Для самой беременной важно сохранять подвижный образ жизни на протяжении всех 9 месяцев, чаще гулять на свежем воздухе.
Признаки переношенной беременности
В целом женщина, которая по срокам «перехаживает», чувствует себя хорошо. Предположить и выявить переношенную беременность может только акушер. При наружном акушерском осмотре фиксируется уменьшение окружности живота, которое может составлять 5 – 10 см, что объясняется обезвоживанием организма беременной. Тургор (напряженность и гладкость) кожи снижается, так же снижается и вес женщины на 1000 гр. и более. При пальпации матки отмечается ее повышенная плотность (в норме матка мягкая), вследствие развивающегося маловодия. Во время проведения влагалищного исследования пальпируются плотные кости черепа у ребенка, швы практически не определяются и роднички сужаются. Выслушивая сердцебиение плода, врач отмечает, что звучность и частота ритма изменилась (стало приглушенное, редкое, или напротив, частое), что говорит о кислородном голодании (гипоксии) ребенка. Двигательная активность (шевеление плода) снижается. Шейка матки, как правило, остается незрелой. При надавливании на соски отделяется не молозиво, а молоко.
Последствия для ребенка при переношенной беременности
Плод продолжает расти и развиваться, в то время, как плацента уже не справляется со своей задачей. Ребенок регулярно недополучает кислород и питательные вещества. Развивается гипоксия. Более серьезным осложнением может стать заглатывание ребенком околоплодной жидкости с примесями мекония. В будущем это может стать причиной дыхательной недостаточности и пневмонии у новорожденного. Потребуется длительное лечение и вентиляция легких. Кожа малыша от затяжного пребывания в утробе матери постепенно теряет сыровидную смазку, подвергаясь воздействию околоплодной жидкости. В результате ребенок появляется на свет с сухой морщинистой кожей, особенно на ручках и стопах. Не менее серьезной проблемой становится затвердение костей черепа. В норме они должны быть подвижны на момент родов для более легкого прохождения по родовым путям. При переношенной беременности эта особенность утрачивается, что может привести к внутричерепной травме плода.
Что делать, если роды не начинаются?
В сроке 39-40 недель необходимо посетить врача,
сделать УЗИ и КТР для контроля состояния плаценты и плода, тест для определения
готовности к родам. Если обнаружатся признаки угрозы перенашивания беременности,
нужно ложиться в роддом и готовиться к родам. В случае, если роды не наступят,
показано родовозбуждение или операция кесарева сечения.
Если в 40 недель плацента остается «молодой» и
справляется со своими функциями, малыш продолжает развиваться и чувствует себя
великолепно, значит с родами можно подождать. Одно но: необходим ежедневный
контроль состояние малыша, чтобы в случае необходимости быстро закончить
беременность.
Внимание! Срок
беременности 40 недель — не повод для прекращения
посещения врача и пассивного ожидания родов. Требуется постоянное наблюдение.
НЕСОСТОЯВШИЙСЯ ВЫКИДЫШ (НЕРАЗВИВАЮЩАЯСЯ БЕРЕМЕННОСТЬ)
Иногда
беременность без видимых причин перестает развиваться, эмбрион или плод
погибает без признаков прерывания беременности. Это несостоявшийся
аборт (missedabortion).
Погибшее
плодное яйцо может оставаться в матке иногда больше месяца, подвергаясь
некрозу и мацерации. На ранних стадиях гестации иногда наблюдается его
аутолиз. В некоторых случаях происходят мумификация и петрификация
зародыша или плода. В связи с нарушением нейрогуморальной регуляции
половой системы сокращения матки могут отсутствовать.
Клинические
проявления: сомнительные признаки беременности исчезают; матка меньших
размеров, чем должна быть соответственно сроку задержки менструаций; при
УЗИ не определяется сердцебиение плода; возможны мажущие кровяные
выделения.
Какой срок считается критичным
Чтобы определить срок перенашивания беременности, нужно отсчитать от дня последних месячных 294 дня, что соответствует 42 неделям. Если до этого момента не началась родовая деятельность, речь может идти о запоздалых родах.
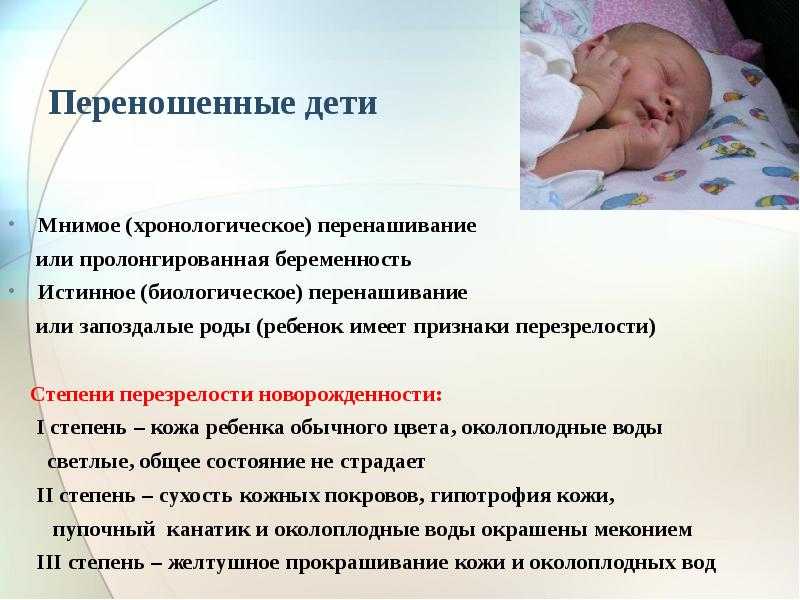
В акушерстве выделяются три степени перенашивания:
- При первой срок не превышает 41 неделю, и такое состояние не наносит особого вреда здоровью ребенка. В некоторых случаях у плода отмечается учащенное сердцебиение и повышенная двигательная активность. Состояние плаценты соответствует норме, а при гинекологическом осмотре определяется недостаточная подготовленность к родам шейки матки. Маловодие выражено незначительно и не вызывает беспокойства.
- Вторая степень переношенности соответствует 42 — 43 неделе гестации, на этом сроке уже диагностируется выраженное маловодие. В этих условиях плод начинает ощущать недостаток кислорода, у него определяется прогрессирующая гипоксия и явные симптомы перезрелости.
- Самой тяжелой считается третья степень переношенности, но она является и самой редкой. Обычно врачи никогда не допускают, чтобы срок гестации превысил 42 недели, и, если роды в этот срок не происходят, делается кесарево сечение. Превышение срока в 42 недели грозит плоду внутриутробной гибелью.

Какая беременность считается переношенной?
Нормальная (физиологическая) беременность длится 10 акушерских месяцев или 280 дней. Роды, которые наступили примерно в этот срок (+ или – 7 – 10 дней), называются срочными. О переношенной беременности говорят, когда срок гестации достигает 42 недель и даже больше, роды, наступившие в это время, будут называться запоздалыми, а ребенок будет иметь все признаки перезрелости. Соответственно, перенашивание беременности – это одно из патологических состояний, которое может привести к ряду осложнений.
Различают истинно переношенную беременность, когда беременность превышает 290 – 294 дня, то есть роды задерживаются на 10 – 14 дней и больше от предполагаемого срока, а малыш рождается с признаками перезрелости и нарушенным состоянием здоровья; а также пролонгированную (мнимую или хронологическую беременность). В случае пролонгированной беременности ее продолжительность составляет 294 и больше, но ребенок рождается абсолютно здоровым, зрелым и доношенным, то есть, признаков перезрелости нет. Это может наблюдаться, например, при удлиненном менструальном цикле.
САМОПРОИЗВОЛЬНЫЙ АБОРТ
Самопроизвольный
аборт (выкидыш) происходит в 15-20% всех желанных беременностей.
Полагают, что в статистику не входит большое число прерываний
беременности в очень ранние сроки.
Многие
исследователи считают, что самопроизвольные выкидыши в I триместре
служат проявлением естественного отбора, так как при исследовании
абортного материала до 80% эмбрионов имеют хромосомные аномалии.
Причины
самопроизвольных выкидышей не всегда удается выявить, поскольку нередко
они смешанные. Основными причинами считают социальные факторы: вредные
привычки; воздействие неблагоприятных производственных факторов
(химические агенты, нахождение в помещении с высокой температурой или
вибрацией и т.д.); медицинские факторы: врожденная патология
эмбриона/плода; пороки развития матки; эндокринные нарушения;
инфекционные заболевания; предшествующие аборты; беременность после ЭКО и
др.
Самопроизвольное прерывание беременности
начинается либо с сокращения матки с последующей отслойкой плодного
яйца, либо c началом отслойки плодного яйца от стенок матки, к которой
затем присоединяется сокращение маточной мускулатуры. Иногда эти два
механизма действуют одновременно.
Различают угрожающий
аборт, начавшийся аборт, аборт в ходу, неполный аборт, несостоявшийся
аборт, инфицированный аборт и привычный аборт.
Угрожающий аборт — повышение сократительной активности матки; плодное яйцо сохраняет связь со стенкой матки.
Тактика ведения беременности
Беременные женщины, срок которых достиг 40 недель, госпитализируются в отделение. После физикального осмотра, оценки состояния плода и зрелости шейки матки выбирают тактику ведения беременности. Это может быть либо антенатальное наблюдение плода (с УЗИ и доплерометрией, КТГ) до тех пор, пока шейка не созреет, либо применение мероприятий, направленных на ее созревание. Из не медикаментозных средств используют иглоукалывание, физиолечение, введение в цервикальный канал палочек-ламинариев и прочее, а в качестве медикаментозной терапии назначается гель с простагландинами интрацервикально. При зрелой шейке матки приступают к родовозбуждению. Сначала производят амниотомию, если на протяжении 4 часов схватки не появились или они слабые и нерегулярные, внутривенно капельно вводят окситоцин или простагландины. При отсутствии от эффекта родовозбуждающей терапии решается вопрос о кесаревом сечении. В некоторых случаях кесарево сечение планируется сразу, при наличии совокупности других показаний (возраст, тазовое предлежание, экстрагенитальные заболевания и прочее).
Почему перенашивают беременность
Установить истинную причину переношенной беременности сложно. К тому же, причин бывает сразу несколько, и они взаимосвязаны. Проблема может крыться в материнском организме, в работе плаценты или же в развитии плода. Физическое и психологическое состояние женщины становятся главным фактором, который отодвигает дату начала родов. Это могут быть:
заболевания желудочно-кишечного тракта, что приводит к недостатку витаминов группы В, Р, Е;
нарушения в работе эндокринной системы, что ведет к дисбалансу гормонов;
состояние мочеполовых органов, пострадавших от воспалительных заболеваний, абортов или выкидышей;
тяжелое эмоциональное состояние женщины, страх перед родами, неготовность к переменам после рождения ребенка.
Немаловажным фактором может стать наследственность. Если у женщин-родственниц наблюдается постоянное перенашивание, возможно, что деткам из этого рода просто требуется больше времени на созревание. Если первая беременность не завершилась в 40 недель, то следует ожидать, что вторая и последующие беременности тоже будут переношенными.
Проблемы в работе плаценты влияют на выработку гормонов и биологически активных веществ в организме женщины. Если их недостаточно, то сигнал для начала родовой деятельности не поступает, и беременность затягивается.
Проблема может возникнуть и со стороны плода. По причине некачественной работы плаценты развитие ребенка может идти медленнее, в результате чего роды наступят позже – когда малыш «созреет». Не только женский организм вырабатывает нужные для начала родов гормоны – эстрогены. Надпочечники плода тоже вырабатывают специальные гормоны, которые сигнализируют о готовности появиться на свет. Если в результате пороков внутриутробного развития (синдром Дауна, пороки нервной трубки) эти гормоны вырабатываются в недостаточном количестве, то и начало родов отодвигается на неопределенный срок.
Причины перенашивания беременности
Слишком длительная гестация может быть обусловлена множественными факторами, такая патология встречается примерно у 8% женщин. В медицине считается, что основные причины перенашивания беременности связаны с нарушением нейрогуморальной регуляции, которое могут спровоцировать изменения гормонального баланса, сбои в работе эндокринной системы, различные заболевания генетической природы и другие патологии.
Помимо проблем с функционированием центральной нервной системы причинами перенашивания беременности могут быть следующие:
-
наследственный фактор, когда сама женщина или ее близкие родственники были рождены на поздних сроках;
- нарушения полового развития, проявляющиеся в половом инфантилизме, позднем половом созревании или нарушениях менструального цикла;
- различные новообразования в полости матки;
- беременность, наступившая в подростковом возрасте;
- заболевания, связанные с нарушениями функций эндокринной системы, например, болезни щитовидной железы, сахарный диабет, нарушение жирового обмена;
- гестоз в последнем триместре;
- психологические проблемы у будущей матери, навязчивый страх рождения ребенка;
- многочисленные аборты и привычный выкидыш;
- поздняя первая беременность;
- заболевания органов мочеполовой системы инфекционной природы;
- нарушения функции яичников;
- недостаток витаминов группы В, С и Е;
- слишком крупный плод или тазовое предлежание.
В некоторых случаях причиной перенашивания беременности может стать низкая физическая активность женщины, например при длительном постельном режиме при угрозе прерывания.
Также на задержку родов могут влиять различные нарушения в процессе развития будущего ребенка. Например, дети с синдромом Дауна часто появляются на свет в результате переношенной беременности. У малышей, родившихся позже положенного срока, часто диагностируются пороки почек и нарушения функции надпочечников.
Рекомендуем прочитать об отслойке плаценты на поздних сроках беременности. Из статьи вы узнаете о причинах и симптомах отслойки плаценты, диагностике состояния, последствиях для мамы и ребенка.
А здесь подробнее о выделениях при беременности на поздних сроках.
Переношенная и пролонгированная беременность
Переношенной, а точнее истинно переношенной, считается
беременность, которая заканчивается в срок около 42 недель рождением
перезрелого плода. Если ребенок слишком долго находится в утробе мамы, кожа его
истончается, становится дряблой, начинает шелушиться, приобретает
зеленовато-желтушный цвет, кости черепа становятся плотными, швы между ними
зарастают, а роднички уменьшаются.
Не всякую беременность, протекающую дольше положенных 294
дней, можно назвать переношенной.
Как отличить переношенную и пролонгированную беременность?
У женщин с длинным менструальным циклом роды
могут задерживаться до 42-43 недель без признаков перенашивания плода.
Длительность беременности определяется временем зачатия и зависит от времени
овуляции. При длинном менструальном цикле она может происходить не на 10-11
день, как бывает у большинства женщин, на 15-18 день, а значит, срок родов при
этом отодвигается.
Если после 40 недель беременности окружность
живота не увеличивается, а наоборот уменьшается до 10 см, можно заподозрить,
что околоплодных вод становится меньше, а малыш уже не растет, то есть
беременность перенашивается. Как правило, при этом женщина замечает уменьшение
массы тела, отсутствие опущения живота, усиление, а затем ослабление шевелений
плода,
При истинном перенашивании беременности УЗИ
выявляет признаки старения плаценты. Она становится тоньше, в ней появляются
кальцификаты, снижается маточно-плацентарный кровоток. В этом случае в заключении
врачпишет «плацента 3-4 степени зрелости». Старение плаценты приводит к нарушению
питания и дыхания растущего малыша, он страдает от нехватки питательных веществ
и кислорода, худеет и начинает «задыхаться». В околоплодных водах появ
Если после 40 недель беременности окружность
живота не увеличивается, а наоборот уменьшается до 10 см, можно заподозрить,
что околоплодных вод становится меньше, а малыш уже не растет, то есть
беременность перенашивается. Как правило, при этом женщина замечает уменьшение
массы тела, отсутствие опущения живота, усиление, а затем ослабление шевелений
плода,
При истинном перенашивании беременности УЗИ
выявляет признаки старения плаценты. Она становится тоньше, в ней появляются
кальцификаты, снижается маточно-плацентарный кровоток. В этом случае в заключении
врачпишет «плацента 3-4 степени зрелости». Старение плаценты приводит к нарушению
питания и дыхания растущего малыша, он страдает от нехватки питательных веществ
и кислорода, худеет и начинает «задыхаться». В околоплодных водах появляется первородный
кал (меконий), движения плода становятся редкими, его ритм биение его сердечка
нарушается, что тоже заметно при УЗИ и доплеровском исследовании.
О том, что беременностьперенашивается, можно
заподозрить, если при гинекологическом осмотре в 40 недель обнаруживается
незрелость шейки матки, и высокое стояние предлежащей части (головки) плода.
Опытный врач без труда определяет, что плод крупный, кости его черепа уже
плотные, а роднички начинают зарастать.