Тонус при беременности:
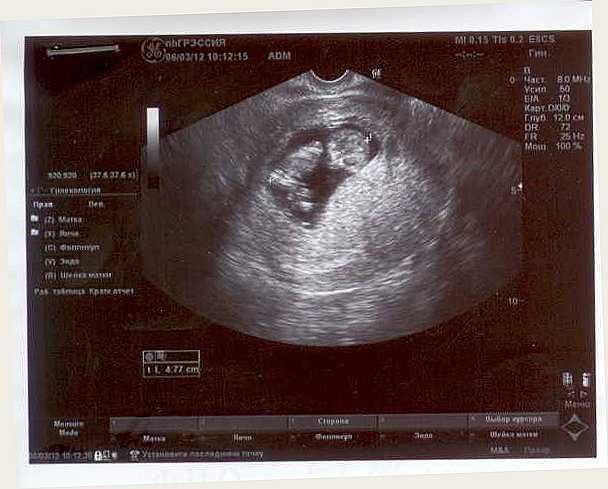
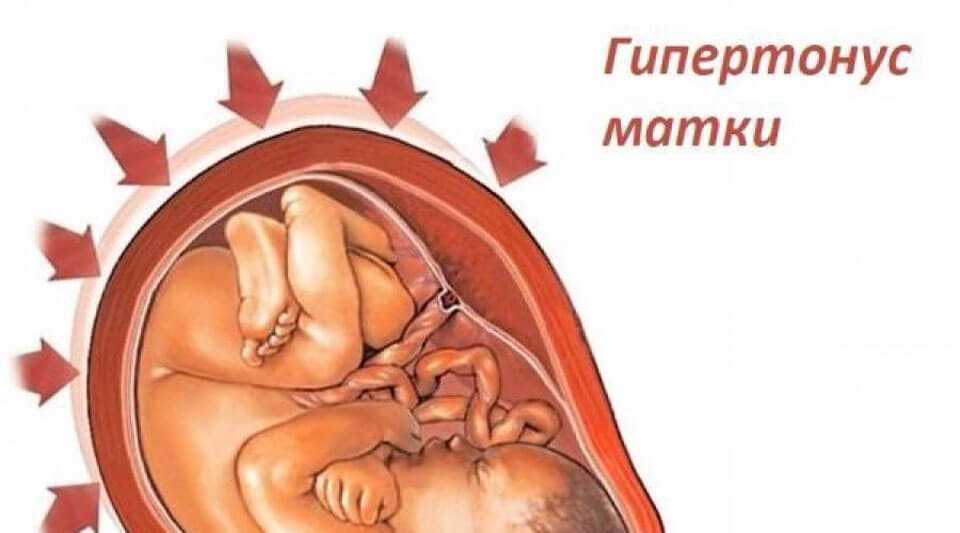
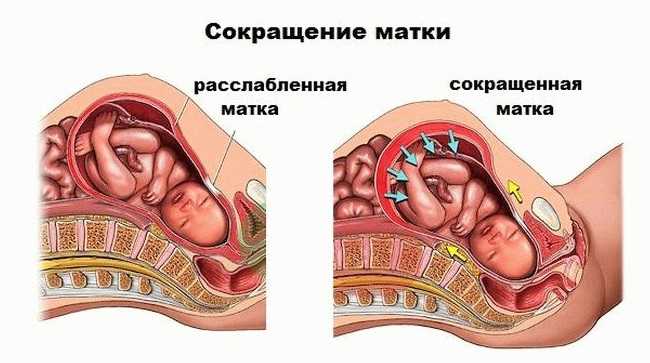
Во время беременности высокий уровень прогестерона обеспечивает расслабление матки. Шейка матки же, напротив, сохраняется в норме длинной и закрытой. Это необходимо для благополучного вынашивания беременности. Повышение тонуса матки во время беременности может быть чревато серьезными осложнениями (отслойкой хориона и плаценты от стенки матки, что может вызвать кровотечение, укорочение, раскрытие шейки матки и досрочное прерывание беременности, гипоксию и гипотрофию плода). Повышенный тонус матки, обнаруженный во время УЗИ беременной, часто является причиной тревоги и паники.
Однако, далеко не всегда все так критично. И вовсе не всем требуется экстренная госпитализация в стационар и даже вообще какое-либо активное медикаментозное лечение. Матка имеет право на «тонус» как любой мышечный орган. Нередко беременные чувствуют, как матка «приходит в тонус», а потом сама расслабляется. Это может происходить несколько или даже много раз за день, безболезненно и не приводить к преждевременным родам или выкидышу.
В настоящее время по существующим стандартам обнаружение бессимптомного «тонуса матки» во время УЗИ вообще не относят к признакам «угрозы прерывания беременности», если нет отслойки хориона, кровотечения или укорочения цервикального канала. Главное, чтобы этот тонус не превысил критический уровень, не длился долго, не привел к осложнениям. И конечно, хотелось бы, чтобы он не доставлял беспокойства и дискомфорта самой беременной.
Как поступить, если Вы столкнулись с подобной проблемой? Если вас беспокоит и тревожит «повышенный тонус матки», вы тревожитесь за малыша? Не стоит паниковать!
Безусловно, в ситуациях, когда есть кровянистые выделения, подозрение на подтекание околоплодных вод, сильные боли, исчезновение или выраженное ослабление шевелений плода, развитие регулярных схваток — не теряем время и вызываем «Скорую».
В остальных случаях — не стоит также пытаться заниматься самолечением и многочасовым поиском информации по данной проблеме в интернете. Надо обратиться к врачу гинекологу, акушеру-гинекологу, который оценит Ваш анамнез, индивидуальные особенности, проведет необходимые обследования и назначит необходимое лечение. В ряде случаев оно свеодится к соблюдению режима дня, нормализации сна, работы кишечника, состояния вегетативной нервной системы. В некоторых ситуациях понадобится медикаментозная терапия (спазмолитики, седативные препараты, токолитики, препараты прогестерона). Может быть рекомендовано сокращение физических нагрузок, половой покой (по показаниям), правильное питание, достаточное употребление жидкости, неутомительные, но достаточные по времени пешие прогулки на свежем воздухе.
Избегайте стрессов и отрицательных эмоций, больше гуляйте и отдыхайте, не носите тесную, неудобную одежду. Не применяйте без назначения врача никаких лекарственных препаратов. Если вы работаете, обсудите с врачом и при необходимости, осуществите переход на «легкий труд».
Невроз после родов
Послеродовой невроз проявляется у мнительных и тревожных женщин. Им сложно свыкнуться с новой ролью, они постоянно боятся за здоровье ребенка, его жизнь, правильное развитие. На фоне усталости после родов возникает психическое расстройство.
Женщина постоянно раздражена, у нее отсутствует аппетит, нарушается сон. Невроз влияет на продукцию молока и нарушает нормальное кормление ребенка.
Другой вариант — женщине кажется, что она любит ребенка не так сильно, как должна. Несоответствие общепринятой картине расстраивает ее еще сильнее, неизбежная реакция окружающих на «плохую мать» похожа на конец света.
При послеродовом неврозе женщине важно не замыкаться к себе, а обратиться за помощью к семье, друзьям. А еще лучше — к квалифицированному специалисту, который поможет справиться с проблемой.. Так же, как и при беременности, можно использовать немедикаментозные методы, чтобы не воздействовать на малыша лекарствами
Индивидуальная психотерапия снижает тревожность и успокаивает женщину. Психотерапевт учит навыкам релаксации — правильному дыханию, избавлению от негативных мыслей. БОС-терапия учит расслабляться более современным способом — с помощью компьютерной программы.
Так же, как и при беременности, можно использовать немедикаментозные методы, чтобы не воздействовать на малыша лекарствами. Индивидуальная психотерапия снижает тревожность и успокаивает женщину. Психотерапевт учит навыкам релаксации — правильному дыханию, избавлению от негативных мыслей. БОС-терапия учит расслабляться более современным способом — с помощью компьютерной программы.
Как материнские инфекции влияют на ребенка?
Многочисленные заражения могут повлиять на развивающегося ребенка. Тем не менее, врачам сначала трудно сказать, будет ли поражен плод и в какой степени.
Инфекции могут повлиять на малыша одним из трех способов:
- Они могут нанести вред матери, делая ее организм менее способным к вынашиванию ребенка или требуя использования лекарств, которые могут нанести вред плоду.
- Они могут непосредственно навредить ребенку, вызывая изменения, которые приводят к аномалиям при рождении.
- Они могут вызвать преждевременные роды или выкидыш.
По данным врачей, инфекции, которые, как известно, наносят вред развивающемуся плоду, включают:
- бактериальный вагиноз, который может вызвать преждевременные роды;
- инфекционные заболевания, такие как гепатит, сифилис, герпес и ВИЧ, которые могут заразить плод;
- хламидиоз, который может вызвать глазные инфекции и пневмонию;
- гонорею, которая загрязняет околоплодные воды, вызывает преждевременные роды и приводит к глазным инфекциям и возможной слепоте;
- стрептококк группы В, вызывающий тяжелые осложнения у новорожденных и даже летальный исход;
- токсоплазмоз, вызывающий аномалии рождения и интеллектуальные нарушения;
- цитомегаловирус, который может также вызвать аномалии рождения и интеллектуальные нарушения;
- листерию, которая может вызвать выкидыш, мертворождение и аномалии рождения.
Как влияют половые инфекции во время беременности?
Сразу стоит отметить, что наиболее уязвимый период для плода – это первый триместр беременности. Серьезные инфекции, проявляющиеся на этом сроке, чаще всего приводят к гибели эмбриона. Это связано с тем, что заболевание вызывает нарушения в развитии беременности, а также препятствует нормальной работе плаценты и хориона. Половые инфекции на поздних сроках беременности не оказывают такого губительного действия, так как у плода уже произошла закладка всех органов. В этот период половые инфекции матери могут вызвать поражение у ребенка некоторых органов, стать причиной рождения ребенка с малым весом или недоношенного.
Заражение плода при наличии половой инфекции у беременной женщины происходит двумя путями:
- гематогенным, то есть через кровь по пути плацента-пуповина;
- восходящим путем, то есть через половые пути, плодные оболочки и околоплодные воды.
Мнение эксперта
Во многом степень поражения плода определяется состоянием иммунитета матери. Ведь организм беременной женщины, в первую очередь, будет «работать» на защиту ребенка от имеющейся в организме инфекции, поэтому у молодой здоровой женщины неожиданное появление половой инфекции на позднем сроке беременности может никак не сказаться на ребенке. Однако это не стоит считать за правило.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Опасные сроки беременности, когда сексом заниматься нельзя
Существуют периоды, когда секс беременным противопоказан:
Первые недели (до 10-й недели). Разумно отказаться от секса после того, как УЗИ подтвердило беременность
После десятой недели можно начинать заниматься сексом, но осторожно.
Физиологические сроки менструаций
Обратите внимание, что опасность в плане прерывания беременности несут в себе физиологические дни менструаций. Другими словами это те календарные дни, когда у вас должны идти месячные
Именно в такие дни матка наиболее подвержена открытию и легко сокращается.
Сперма при незащищенном половом акте вызывает сокращение матки, поэтому на последних неделях нужно быть крайне осторожными. Регулярный и незащищенный секс (при отсутствии у партнеров ЗППП) полезен при перенашивании, когда стимуляция пойдет лишь на пользу.
Наиболее лояльные сроки для занятий сексом — второй триместр. Живот еще не мешает женщине, позади токсикоз, а половое влечение будто накрывает с новой силой, доставляя удовольствие обоим партнерам.
Какое кровяное давление считается нормальным?
Результат измерения давления — две цифры. Первая — систолическое давление (в момент, когда сердце сжалось и выталкивает кровь в артерии). Вторая цифра — диастолическое давление (является минимальным, соответствует моменту, когда сердце расслаблено). Абсолютной нормой считают значение 120/80 мм рт. ст., но для каждого человека нормальным будет свое значение. Индивидуальная норма зависит от многих факторов, например, от веса и возраста. Также на результатах измерений может сказаться стресс, недавнее употребление кофе или жидкости в большом количестве, переутомление, физические нагрузки, другие факторы (рис. 1).
Пониженным давление считается при значениях ниже 90/60 мм рт. ст., повышенным – если значения поднимаются выше 140/90 мм рт. ст. Эти состояния проявляются по-разному.
При гипотонии (низком артериальном давлении) могут возникать следующие симптомы:
- головокружение;
- тошнота;
- потеря сознания;
- слабость, усталость;
- снижение концентрации;
- ухудшение зрения (все становится блеклым, нечетким).
У гипертонии (высокого артериального давления) могут быть следующие проявления:
- головные боли, боли за грудиной, в области сердца;
- одышка (особенно при физических нагрузках);
- головокружение;
- кровотечения из носа;
- тошнота, рвота.
Важно! И при гипертонии, и при гипотонии симптомов долгое время может не быть. Поэтому лучше периодически контролировать кровяное давление, измеряя его тонометром
За или против: 9 месяцев воздержания приведет к депрессии
Интимные отношения у женщин в интересном положении имеют свои минусы и плюсы. Причем лишь часть из них носит медицинский характер, в большинстве своем секс для беременных важен в психологическом плане.
Плюсы наличия интимной связи:
-
- Гормональный всплеск, улучшающий общее самочувствие. Секс для беременной означает поддержку оптимального гормонального фона. Женщина даже при беременности нуждается в сексуальной разрядке, которая, как известно, связана именно с гормональным всплеском во время возбуждения и оргазма.
- Улучшение кровообращения в малом тазу. Оргазм помогает насыщать кровью органы малого таза. Но, чтобы секс принес лишь пользу, необходимо убедиться в том, что противопоказания к нему отсутствуют.
- Яркие эмоции и сексуальная раскрепощенность. Не секрет, что многие женщины становятся куда раскованнее и сексуальнее именно во время беременности. Будущая мама не боится забеременеть, на органы малого таза давит матка, повышая чувствительность, делается очень чувствительной и грудь. Что касается гормонального фона — не редки случаи, что женщины, ранее никогда не испытывавшие оргазма во время секса, начинают его чувствовать именно забеременев.
- Положительный настрой. Настроение, которым заряжаются беременные во время полового акта, благоприятно сказывается на течение беременности и состояния плода.
- Психологический комфорт. Женщина должна быть всегда уверена в том, что она желанна. Многие женщины, начиная полнеть и меняться внешне, расстраиваются, думая, что утратили привлекательность. Это большое заблуждение. Любящий мужчина, испытывает к беременной жене ещё большую гамму чувств: к страсти добавляются нежность, гордость и другие эмоции. Малыш соединяет двух людей навсегда и делает брак более полноценным.
Инфекции матки во время беременности
Инфекция в матке может быть опасной по ряду причин и может повлиять на плаценту, нанести вред развивающемуся плоду, вызвать преждевременные роды или привести к аномалиям родов.
Инфекции матки часто развиваются, когда бактерии из влагалища попадают в матку, поэтому нелеченная вагинальная инфекция является фактором риска перехода заражения в матку. Женщина более восприимчива к маточным инфекциям, если мембраны разрываются во время продолжительных родов.
Лечение включает антибиотики и может потребовать госпитализации. Если во время родов развивается лихорадка, врач или акушерка будут следить за плодом. Если симптомы серьезны, врач сделает кесарево сечение.
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Профилактика
Центры по контролю и профилактике заболеваний предоставляют некоторые методы для снижения риска развития инфекции во время беременности, в том числе.
Вы должны:
- использовать презерватив и попросить партнера сдать анализы, передающиеся половым путем (ИППП);
- тщательно мыть руки;
- избегать людей, которые имеют заразные инфекции;
- избегать непастеризованных продуктов;
- сделать прививку от гриппа
- пройти тестирование на заболевания, передающиеся половым путем и стрептококк группы В.
Многие женщины во время беременности, не получают осложнений. Своевременное лечение увеличивает вероятность рождения здорового малыша на 70-80%. Поэтому при возникновении каких-либо необычных симптомов во время вынашивания, нужно записаться к акушеру-гинекологу.
Диета при геморрое при беременности
При лечении запоров количество потребляемых молочных продуктов, таких как йогурты, пахта, кефиры и творожное молоко, должно увеличиваться. Фасоль, горох, капуста, цветная капуста и лук могут вызвать вздутие живота и проблемы с дефекацией, поэтому рекомендуется их избегать. Следует ограничить потребление шоколада, жареной пищи и газированных напитков, орехов, поскольку они также могут вызвать проблемы с дефекацией.
Женщине важно регулярно питаться. Это улучшает работу кишечника
Хороший эффект может дать добавление в блюда или употребление в пищу чернослива, абрикосов и изюма. Также рекомендуется выпивать стакан кипяченой воды с медом и лимоном натощак утром. Может помочь питье сока льняного семени и квашеной капусты.
В профилактике запоров, а значит и геморроя, очень большую роль играет физическая активность. При беременности с физиологическим течением рекомендуется заниматься гимнастикой, поскольку она уменьшает многие симптомы беременности. Бездействие и сидячий образ жизни повышают риск развития геморроя.
Варикоз вульвы и влагалища
В области гениталий появляется характерный венозный рисунок. Постепенно варикозные вены увеличиваются, набухают. Это доставляет женщине дискомфорт. Если она не обращается к врачу за помощью, к варикозу присоединяются воспаление, тромбоз, изъязвления.
Варикоз во влагалище заметить сложнее из-за схожести с обычным воспалением мочеполовой системы.
Симптомы:
- тяжесть, дискомфорт, ноющие боли внизу живота;
- ощущение жжения при мочеиспускании;зуд у входа во влагалище после опорожнения мочевого пузыря;
- болезненность при дефекации;
- дискомфорт и боль в процессе полового контакта.
Женщины обращаются к гинекологу с жалобой на дискомфорт, болезненность, кровянистые выделения во время секса. При осмотре (вагинальном исследовании)врач ставит диагноз. Он дает рекомендации, которые нужно обязательно выполнять.
Вовремя поставленный диагноз предотвращает возможность развития осложнений. С использованием современных методов лечения по экстренным показаниям беременную избавляют от варикоза влагалища задолго до родов.
Поэтому важно:
- на раннем сроке встать на учёт по беременности;
- вовремя делать анализы;
- обсуждать с лечащим врачом изменения самочувствия, особенно болезненные;
- не вступать в половые контакты, которые опасны при варикозных изменениях во влагалище и вульве.
Во время родов варикоз влагалищных вен осложняется травмой измененных сосудов и открывается венозное кровотечение. Это становится тяжелым осложнением в послеродовом периоде.
Если у врача есть серьезные основания избежать такого риска, незадолго до предполагаемой даты родов женщину помещают в стационар и делают плановое кесарево сечение.
Профилактика варикоза и его осложнений при беременности
Основные рекомендации:
- Раннее обращение к гинекологу, постановка на учёт по беременности. Выполнение рекомендаций специалиста. Регулярные визиты в женскую консультацию.
- Здоровый, подвижный образ жизни: прогулки на свежем воздухе, пилатес для беременных, йога, плавание, аква-аэробика. Отказ от сауны, бани, горячих ван, пребывания на открытом солнце.
- Правильное питание с достаточным количеством витаминов, микроэлементов, клетчатки. Исключение сладкой, жирной, жареной, копченой, мучной, крахмалистой пищи. Мониторинг массы тела.
- Употребление воды в достаточном количестве.
- Отказ от вредных привычек.
- Свободная одежда из натуральных тканей. Отказ от обуви на каблуке и тесных балеток. Ношение комфортной, мягкой обуви из натуральных материалов с удобной колодкой и супинаторами.
- Перерывы во время работы для разминки и ходьбы.
- Сон на левом боку, снижающий надавливание матки на нижнюю полую и правую яичниковую вены.
Это предотвратит дальнейшее развитие варикоза и его осложнений.
Диагностика
При поражении поверхностных вен нижних конечностей, вульвы, входа во влагалище, появлении наружного геморроя проблем с постановкой диагноза не возникает. Врач его ставит при осмотре, с учётом жалоб пациентки и общих сведений истории болезни.
Сложнее обнаружить варикоз внутренних органов малого таза: глубоких геморроидальных узлов, влагалища, матки и мочевого пузыря. Признаки:
- расширение вен матки, визуализируется на УЗИ.
- внутренние геморроидальные узлы, прощупываются при ректальном пальцевом исследовании.
- варикоз влагалища, определяют в ходе вагинального обследования.
- поражение мочевого пузыря при появлении крови в моче — если нет других причин и есть изменения вен в соседних органах.
Важны результаты рутинных обследований беременной, которые проводят в соответствии со стандартным протоколом ведения беременности. Например, анализ мочи, содержащей кровь.
Снижение уровня гемоглобина часто связано с внутренними хроническими кровотечениями из поврежденных сосудов. Повышенный сахар увеличивает уязвимость сосудистых стенок к воздействию инфекции.
В период беременности безопасно проводить ультразвуковую допплерографию (УЗДГ) венозных сосудов.
Метод определяет:
- степень развития варикоза;
- локализацию и степень деформации венозных клапанов;
- выраженность нарушения направления движения крови по венам (в обратном направлении от сердца вниз и в сторону аварийных коллатералей);
- наличие изменений в окружающих тканях.
В тяжелых случаях (при подозрении на спонтанный разрыв внутренних расширенных венозных сосудов и кровотечение) проводят магнитно резонансную томографию.
Методы лечения
К нему относятся:
- ношение компрессионного белья;
- подъем ног;
- погружение в воду
- назначение флеботоников с 3 триместра
- применение местных средств.
Компрессионные чулки.
Носят весь день, на ночь снимают. Чулки стабильно сжимают ноги, помогая венам и мышцам ног перемещать кровь. Степень сжатия зависит от типа и марки.
Подъём ног
Если несколько раз в течение дня ложиться на спину и поднимать ноги вверх, опираясь на стену или спинку кровати, состояние вен значительно улучшается. Особенно если сочетать его с прогулками пешком на свежем воздухе, гимнастикой для беременных, йогой.
Погружение в воду.
Когда отекают ноги, помогают слегка теплые ванночки с солью. Ступни погружают в таз с соленой водой на 15-30 минут. При геморроидальных узлах и варикозе вульвы также назначаются сидячие теплые ванночки с солью или слабым раствором марганцовки.
Профилактика осложнений — главный метод ведения беременных с варикозом. При осложнениях специалисты проводят лечение по ситуации, учитывая индивидуальные особенности пациента, общее состояние здоровья, тяжесть течения варикозного расширения вен и риски, связанные с ним.
Радикальные методы у беременных применяются врачами крайне редко и только по жизненным показаниям (при угрозе летального исхода).
Причины варикоза у беременных
Во время беременности изменяется гормональный фон женщины, увеличивается объем крови в организме, матка увеличивается в объеме и сдавливает просвет нижней полой вены.
Что происходит с организмом:
- перераспределяется кровоток — появляется дополнительный, эмбриональный круг кровообращения;
- растет венозная нагрузка на циркуляторное русло таза и нижних конечностей, затрудняющая отток крови от ног к сердцу;
- увеличивается масса тела;
- удваивается объем циркулирующей крови;
- возрастает нагрузка на сердечную мышцу;
- повышается свертываемость крови;
- замедляется венозный кровоток;
- венозные сосудистые стенки слабеют под действием прогестерона;
- повышается внутрисосудистое венозное давление (особенно в ногах).
Как протекает развитие варикоза
Повышенный уровень прогестерона, характерный для гормонального фона беременности, ослабляет мышечный тонус венозной стенки по всему сосудистому руслу организма.Увеличенный объем крови в кровеносных сосудах с ослабленными стенками переполняет и деформирует их. У многих беременных развивается варикозное расширение вен.
Также варикоз возможен из-за роста плода и матки. При расширении они давят на крупные сосуды полости таза (особенно на нижнюю полую и правую яичниковую вены), что нарушает отток венозной крови к сердцу. Венозный застой нижележащих отделов переполняет сосудистое русло кровью, расширяя вены таза, гениталий, паха, нижних конечностей. В результате чего происходит варикозное расширение вен поверхностной системы. При этом глубокая система вен нижних конечностей не страдает, так как они находятся в мышечном футляре.
Признаки появления варикоза
Чаще всего все начинается с визуальных проявлений. Появляются сосудистые сеточки, ретикулярные вены. Далее присоединяются клинические симптомы: отечность нижних конечностей к концу рабочего дня, тяжесть, усталость, чувство как-будто ноги горят. Некоторые пациенты испытывают такое состояние , как синдром беспокойных ног.
При более запущенных стадиях по ходу варикозно-расширенных вен могут наблюдаться кожные изменения (покраснение, уплотнение, болезненность). Такое состояние характеризуется как тромбофлебит. Так же могут присоединяться трофические изменения кожных покровов, формирование трофических язв на пораженной нижней конечности.
Геморрой при беременности – откуда он берется? Причины появления геморроидальных узлов у беременных
Геморрой – это анатомическая часть ануса. Когда вены сплетения расширены и набухают, они дают неприятные симптомы: зуд и жжение ануса, боль в этой области, кровотечение.
Наиболее частая причина геморроя при беременности — проблемы с дефекацией и частые запоры. Кроме того, усиливает запоры матка, которая увеличивается с каждым месяцем, давит на кишечник.
При беременности количество вырабатываемых гормонов, влияющих на пищеварительную систему, изменяется. Повышенный уровень прогестерона влияет на высвобождение перистальтики кишечника и замедляет пищеварительный процесс – кишечник при беременности работает медленнее.
Причиной варикоза при беременности также может быть плохо сбалансированное питание, что является дополнительной причиной запоров при беременности. Они могут появляться в первом, втором, третьем триместре, хотя геморрой после родов также является распространенной проблемой.
Редко упоминаемая причина геморроя при беременности — препараты железа, применяемые у пациенток с анемией. Они увеличивают частоту запоров при беременности.
Застой таза и застой венозной крови – еще одна причина, по которой геморрой при беременности является проблемой для многих женщин.
Как лечить геморрой при беременности? Какие препараты можно использовать?
Если не удалось предотвратить варикозное расширение вен ануса, необходимо облегчить симптомы и начать лечение геморроя. У беременных женщин применяемые методы очень ограничены. Хотя препараты от геморроя отпускаются в аптеках без рецепта, об их применении всегда следует консультироваться с врачом. Активные вещества быстро всасываются через слизистую оболочку толстого кишечника и быстро поступают в крови матери.
Хороший крем или мазь от геморроя содержит успокаивающие вещества и анестетики. Таблетки от геморроя содержат диосмин, который не следует принимать при беременности без консультации с врачом.
Ни в коем случае нельзя использовать чаи и слабительные средства во время беременности. Они могут провоцировать сокращения матки.
Сколько и как можно заниматься сексом при беременности: выбирайте позы и не злоупотребляйте
Отсутствие страха забеременеть и яркие желания, не должны стать поводом для оргий
Не важно, на каком вы сроке, ограничьтесь сексом, который состоит из одного акта. В идеале он должен продолжаться до десяти минут
Соприкасание члена и шейки матки в этом случае — минимальное, а давление на живот должно и вовсе отсутствовать.
Разрешенных поз вполне достаточно, чтобы не навредить плоду и получить наслаждение.
- Коленно-локтевая поза разрешена, но при условии, что мужчина не будет совершать резких толчков. Женщина же может расслабиться наиболее максимально.
- На ранних сроках поза наездницы разрешена, вплоть до конца второго триместра. В третьем триместре от нее лучше отказаться.
- Поза на боку — самая оптимальная на любом сроке. Пара получает при этом максимум удовольствия, а живот беременной находится в безопасности.
Самые альтернативные виды секса во время беременности — оральный и анальный. Но, если вы не занимались анальным сексом до беременности, то лучше не экспериментируйте и не начинайте — боль во время акта, неприятные эмоции и геморрой будут вам обеспечены. Не забывайте, что такой вид секса может повлиять на раннее родоразрешение, поэтому аккуратность не повредит.
Оральный секс может быть под запретом при наличии у партнеров герпеса на губах или кариеса.Независимо от срока беременности следует аккуратно заниматься сексом, и в первую очередь думать о безопасности малыша в животике.