Что сделать, чтобы избавиться от отёков во время беременности?
Отеки во время беременности можно уменьшить, употребляя продукты с высоким содержанием калия, например бананы, курагу, чернослив и ограничить употребление кофеина. Вот еще несколько полезных советов, как справиться с отеками во время беременности:
- Избегайте длительного стояния.
- Сведите к минимуму время пребывания на улице в жаркую погоду.
- Отдыхайте с приподнятыми ногами.
- Носите удобную обувь, по возможности избегая высоких каблуков.
- Носите специальные компрессионные колготки или чулки.
Компрессионный трикотаж при беременности
- Избегайте одежды, которая обтягивает ваши запястья или лодыжки.
- Отдохнуть или искупаться в бассейне.
- Используйте холодные компрессы на опухших участках.
- Пейте воду, которая стимулирует почки и помогает уменьшить задержку воды.
- Сведите к минимуму потребление натрия (соли) и избегайте добавления соли в пищу.
Профилактика отеков при беременности
Данные простые рекомендации помогут уменьшить отёки во время беременности и сделать данный период более комфортным и безопасным.
Тромбофлебит при беременности
Развитие тромбофлебита при беременности ускоряют сразу несколько факторов:
- повышение массы тела и, соответственно, рост нагрузки на вены ног;
- рост объема крови, что может приводить к общему замедлению скорости кровотока и растяжению вены
- изменение состава крови, что может повышать ее свертываемость;
- гормональная перестройка организма, которая влияет на свертывающую систему крови. В частности, повышение уровня «гормона беременности» прогестерона повышает и риск формирования тромбов.
Кроме того, у беременных повышается риск развития тромбоза. Это также образование тромбов но не в поверхностных, а в глубоких венах. Данная патология не связана с варикозом, и ее развитию способствуют другие факторы. В частности, возраст будущей мамы старше 35 лет, многочисленные предшествовавшие беременности, длительный прием оральных контрацептивов до беременности, ряд перенесенных заболеваний (например, коллагенозы), длительный постельный режим, травмы вен, в том числе в результате многочисленных инъекций в них.
Обратите внимание: тромбофлебит при беременности и тромбозы при беременности — это разные заболевания, которые поражают поверхностные (тромбофлебит) или глубокие вены ног. Симптомы тромбофлебита проявляются ярче, поэтому его проще вовремя заметить и начать лечить
Симптомы тромбоза могут быть выражены не столь явно, стерты, поэтому заболевание особенно опасно для будущих мам.
Можно ли пить антибиотики?
Практически все антибиотики, которые обычно прописывают для лечения пиелонефрита, при беременности строго запрещены. Назначение антибиотиков возможно и необходимо при воспалении почки (пиелонефрите) или мочевого пузыря (цистите), однако это очень ограниченный перечень лекарств, прежде всего препараты группы пенициллинов. Их названия стараются не придавать огласке, чтобы пациентки не занимались самолечением. В этот период важен не только правильный препарат, но и верная дозировка, время приема лекарства.
От спазмов врачи прописывают пациенткам обезболивающие препараты.
Причины отёчности ног
Итак, жидкость всегда задерживается в организме беременных. В основном — по естественным причинам. В редких случаях из-за патологий.
Начнём с физиологических отёков, которые развиваются у всех будущих матерей. Их вызывает:
Гормональный дисбаланс
Во время беременности повышается уровень гормона прогестерона. Из-за него в теле скапливается много натрия, отчего жидкость хуже выводится из организма.
Увеличение объёма крови
Для нормального развития малыша в телах беременных циркулирует больше крови. Она сильно давит на сосуды. Иногда избыток жидкости просачивается через венозные стенки и заполоняет соседние ткани.
Повышение нагрузки на сосуды
Беременные всегда набирают вес. Поэтому увеличенная масса тела увеличивает венозное давлениеы. Это может вызвать расширение сосудов и отток жидкости в окружающие ткани.
Ухудшение кровообращения
Матка давит на вены в районе таза. Это затрудняет движение крови, так что давление в сосудах возрастает, а риск скопления жидкости увеличивается.
Летняя жара
В тёплую погоду вены расширяются. Кровь чаще скапливается, что повышает риск задержки жидкости в организме.
Недостаток воды
Во время беременности нужно больше пить. Даже с отекшими ногами. Жидкость необходима вам и вашему ребёнку, а её недостаток лишь ушудшит отток воды из тканей.
Как видите, эти причины отёков легко объясняются. Так что врач быстро разберётся в проблеме и предложит простое и удобное решение.
Всё сложнее, если отёки вызваны патологиями:
Варикозное расширение вен
В скрученных сосудах концентрируется много крови, которая давит на венозные стенки. В результате жидкость просачивается в ткани. Отёчность обычно развивается к вечеру, однако на поздних стадиях болезни она может сохраняться круглосуточно.
Болезни почек
Когда работа почек нарушается, в теле задерживается больше жидкости. Почки очищают кровь. Так что проблемы с ними могут вызвать отравление организма.
Преэклампсия
Так называется состояние, во время которого давление крови повышается до опасного уровня. Из-за этого быстро отекают руки и лицо.
Порой сложно отличить безвредные отёки от опасных. Поэтому мы рекомендуем позвонить врачу при внезапном появлении отёков и других симптомов во время беременности.
При каких состояниях бывают
Причины отеков часто кроются в заболевании, появление которого спровоцировала беременность. Чаще всего этот симптом проявляется на фоне одной из патологий:
- сосудистые заболевания — флеботромбоз, тромбофлебит, варикозное расширение вен;
- аллергия, в том числе на укус насекомого;
- травмы, включая местный воспалительный процесс;
- патологии почек — гломерулонефрит, пиелонефрит;
- сердечные заболевания — дистрофия миокарда, пороки сердца, стойкая артериальная гипертензия;
- лимфостаз;
- плоскостопие;
- гипотиреоз.
Отеки ног у беременных также могут быть связаны к преэклампсией или эклампсией. Это опасное состояние, при котором значительно повышается артериальное давление. Женщины с таких диагнозом или подозрением на него должны находиться под пристальным наблюдением врача.
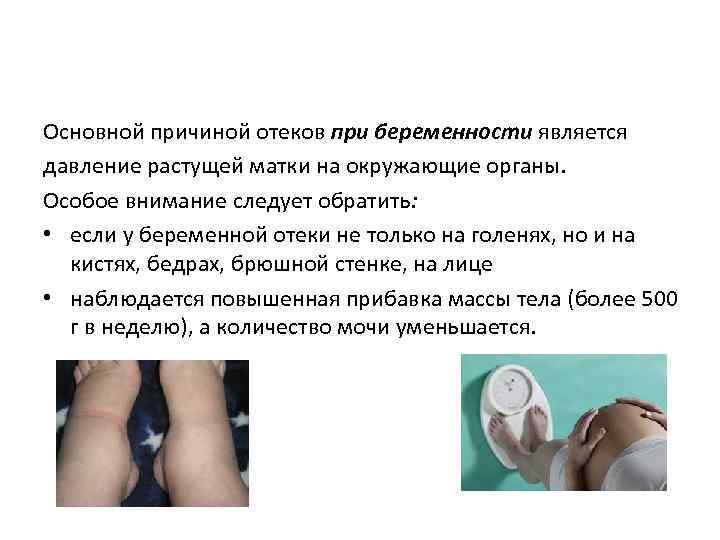
В некоторых случаях отеки не являются признаком патологии и возникают из-за физиологических причин: большой вес, долгое сидение в неудобной позе или стояние на ногах, употребление соленых продуктов в большом количестве, неправильная обувь. У беременных женщин отток крови затрудняется также растущей маткой, которая может пережимать сосуды и препятствовать нормальному оттоку крови. На стенки вен также оказывает влияние прогестерон, из-за чего они теряют упругость, в них задерживается кровь и вода, возникают отеки ног.
Записаться на прием к врачу ортопеду можно по телефону
или с помощью системы онлайн-записи на сайте
Диагностика
Обнаружить отек врач может визуально или пальпаторно. При нажимании на боковую часть ступни, на ней остается след, который не сразу выправляется. Это свидетельствует об отеке невоспалительного характера. При травмах же важную роль играет анамнез, внешние признаки (гематомы, ссадины) и внешний вид кожи (натянутая, блестящая, видно покраснение). Также нужно оценить состояние ног (возможное наличие плоскостопия) и обувь, в которой ходит женщина.
Для установления причины отека проводится комплексное обследование пациентки:
- общий анализ мочи — присутствие белка говорит о возможном начале преэклампсии;
- общий анализ крови — установит аллергическую реакцию;
- коагулограмма — покажет нарушение свертывающей системы крови, что может говорить о тромбофлебите, флеботромбозе;
- биохимический анализ крови — позволит установить недостаток белка;
- суточный мониторинг артериального давления — женщине на теле закрепляют аппарат, который круглосуточно проводит измерение давления и пульса.
После установления причины возникновения отеков назначается терапия. Беременным женщинам подбирают только разрешенные и безопасные для ребенка препараты.
Как избавиться от отеков
При обнаружении у беременной хронического или острого заболевания, врач назначает терапию согласно состоянию женщины. Если причиной отеков стало пережатие маткой сосудов, девушке рекомендуется гимнастика: принятие коленно-локтевой позы на 3–10 до 6 раз в сутки. Также стоит ограничить потребление жидкости и соленых продуктов.
Нарушение работы почек у беременных и накопление жидкости в организме корректируется растительными мочегонными препаратами. Женщинам назначается Канефрон или Бруснивер в индивидуальной дозировке. Также от отеков эффективны внутримышечные инъекции сульфата магния. При наличии гипертонии и состояние преэклампсии назначается допегит, нифедипин и метопролол. Дозировки подбираются индивидуально лечащим врачом в зависимости от тяжести течения.
Насколько опасен рентген?
Отвечая на вопросы о том, что вреднее, опаснее и информативнее, нужно исходить из предполагаемого диагноза и поставленных целей
В целом томография вреднее, она дает большую лучевую нагрузку, но при этом и её результаты дают максимум важной информации. Это избавляет от необходимости проводить дополнительные снимки в других проекциях, повторять процедуру
Еще один важный момент – можно ли делать рентген после флюорографии или вместо нее. Если речь идет о диагностике туберкулеза, врачи допускают использование либо того, либо другого метода. Поэтому выполнить можно любое из исследований, их диагностические возможности в современных условиях примерно равны.
Каковы осложнения варикозного расширения вен
Варикозная болезнь вен может привести к серьезным осложнениям. Повышен риск развития опасных состояний: тромбов и венозных язв.
Существует два основных типа тромбов. Поверхностные венозные тромбы образуются в подкожных венах. Они обычно не мигрируют в легкие. Опасны тромбозы глубоких вен. Образующиеся в них тромбы могут отрываться и попадать в легочные сосуды
Важно немедленно обратиться к врачу, если:
- варикозные вены становятся твердыми, похожими на веревку;
- окружающие ткани горячие, болезненные или отекшие;
- есть заметные изменения в цвете вен;
- на коже появляются язвы;
- появляется болезненная, сильная опухоль в одной ноге.
В этих случаях флеболог определит тактику лечения, включая малоинвазивные оперативные методы, чтобы устранить воспаление, риск опасных для жизни осложнений.
- Маризоева М.М. Течение беременности у женщин с варикозной болезнью / М.М. Маризоева // Вестник Авиценны. — 2017. — №2. – С. 142-146.
- Ottley C. HEREDITY AND VARICOSE VEINS. Br Med J. 1934;1(3820):528. doi:10.1136/bmj.1.3820.528 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2444750/?page=1
- Varicose Veins in the Legs: The Diagnosis and Management of Varicose Veins. NICE Clinical Guidelines, No. 168. National Clinical Guideline Centre (UK). London: National Institute for Health and Care Excellence (UK); 2013 Jul.
- American Pregnancy Association, Treating Varicose Veins Naturally During Pregnancy. http://americanpregnancy.org/naturally/treating-varicose-veins-naturally-during-pregnancy/.
Чем лечить отек носа при беременности?
Лечение отека носа при беременности должно проходить под контролем врача. Сегодня существует множество средств от насморка, но не все из них подходят будущей маме и ее ребенку.
Устранить отечность поможет:
- Промывание носа раствором из морской воды (можно использовать готовые средства или делать их самостоятельно).
- Физиотерапевтическое лечение с применением ультразвуковой ингаляции на основе продукции растительного происхождения.
- Использование специфических противоаллергенных препаратов в случае выявления факта наличия аллергической реакции.
- Прием антибактериальных средств для борьбы с инфекцией (в том случае, если местное лечение не дает результата).
- Употребление большого количества воды с целью предотвращения обезвоживания организма.
Эффективное средство в борьбе с отечностью носа — «Сиалор Аква» — изотонический раствор в удобной форме выпуска. Помимо очищенной морской воды, в его состав входят ценные микроэлементы: магний, натрий, кальций, калий и другие. Препарат реализуется в анатомических ампулах, которые снижают вероятность травматизма носовых пазух.
Орошение полости носа препаратом «Сиалор Аква» поможет беременной женщине поддержать естественную микрофлору слизистой оболочки, очистив ее от бактерий и вирусов. С помощью данного препарата вы стимулируете регенеративные процессы, уменьшите воспалительный процесс, а также нормализуете выработку внутренних факторов защиты иммунной системы. Все это обеспечит полноценное дыхание на долгий период времени.
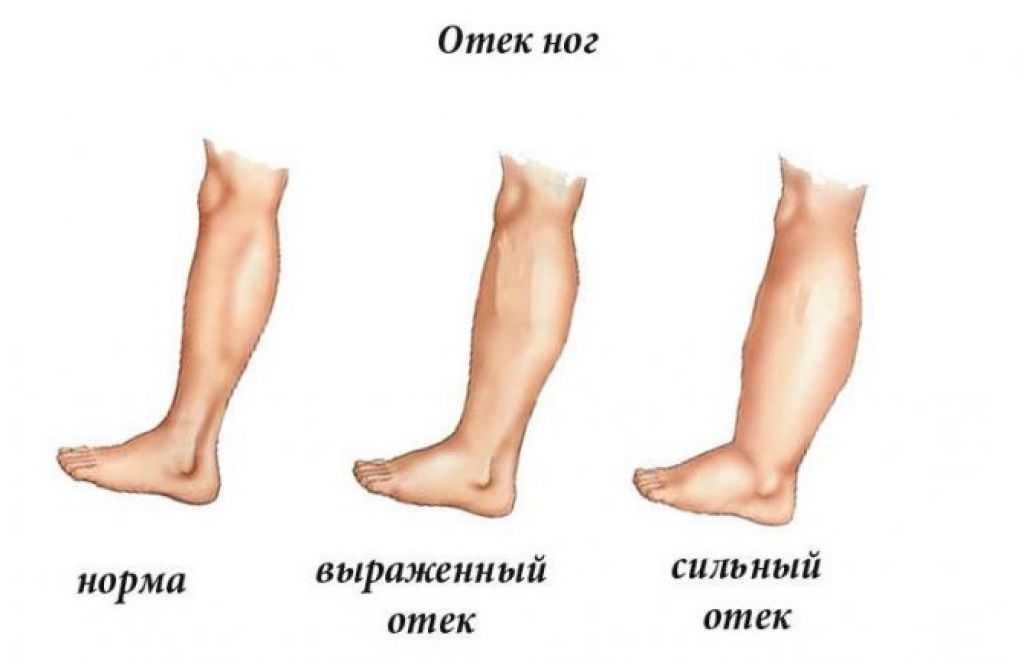
Отеки ног при беременности
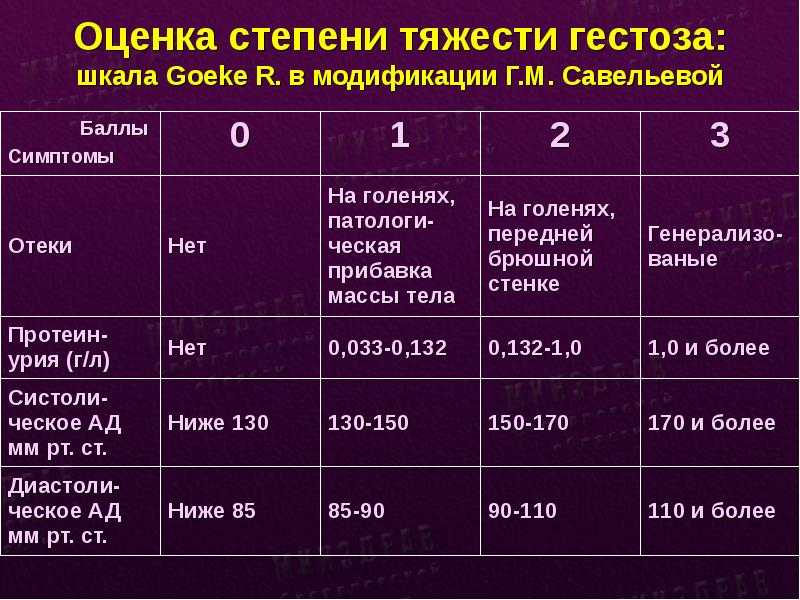
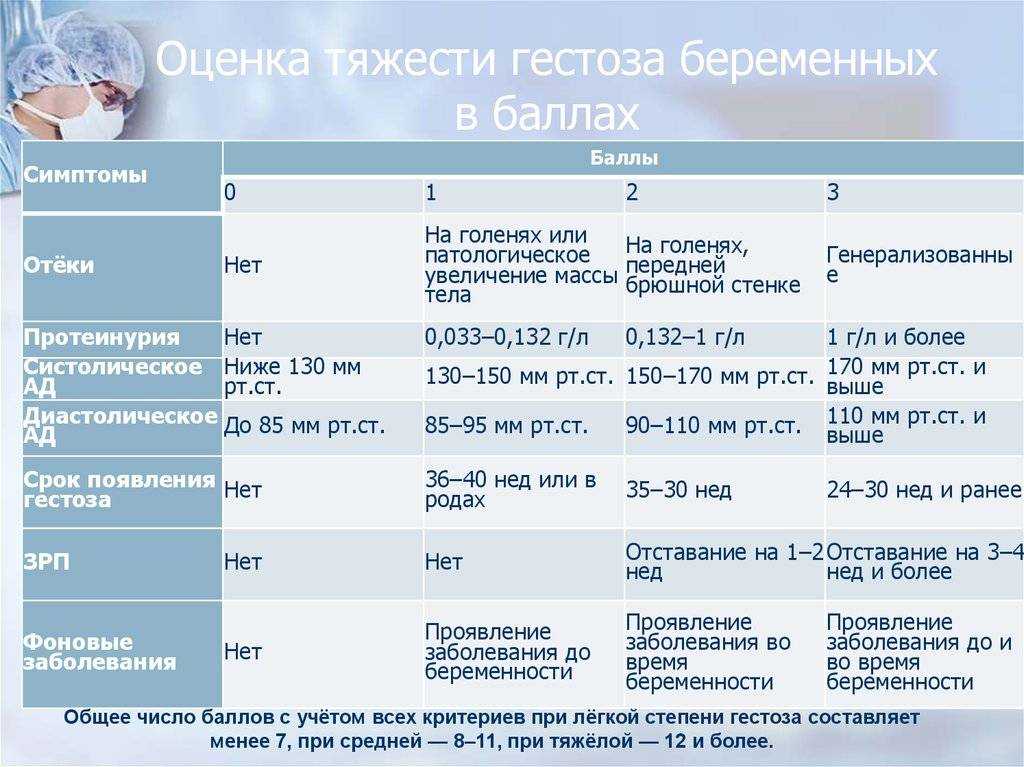
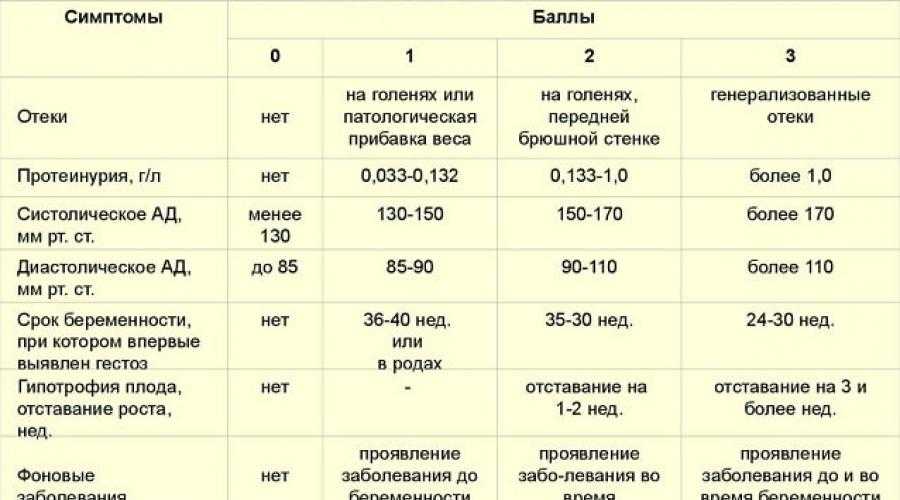
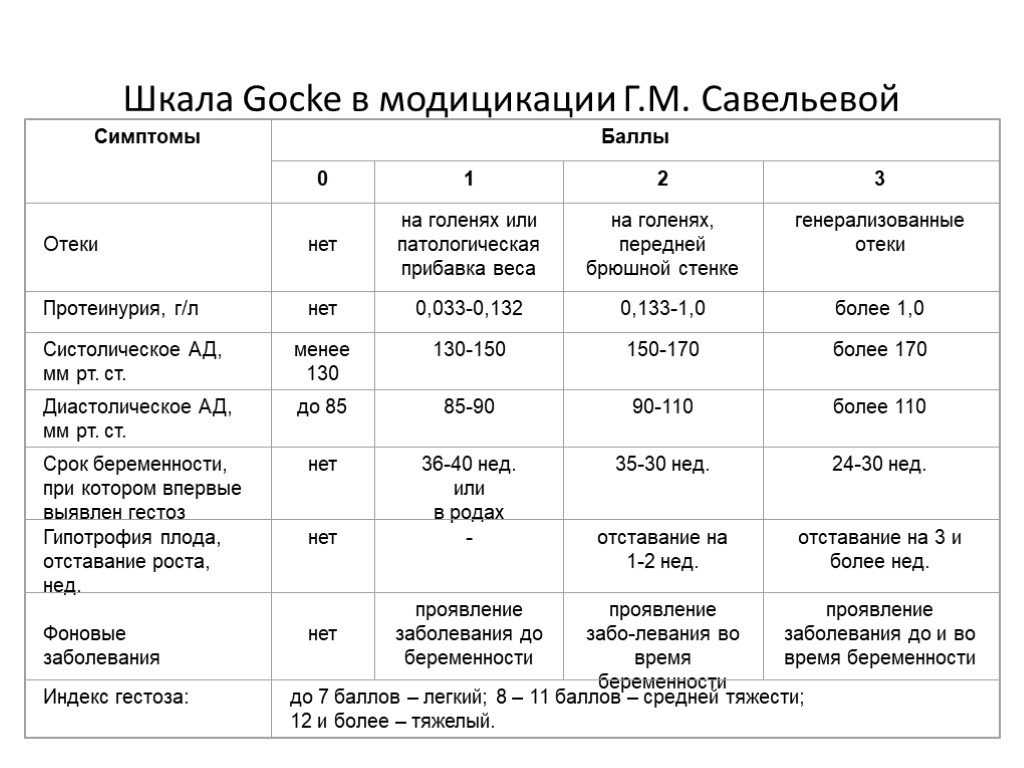
Почему отекают ноги у беременных женщин? Вызвать проблему способны физиологические и патологические причины. К физиологическим факторам принадлежат повышенные нагрузки на ноги в результате набора веса, гормональные изменения (повышение концентрации прогестерона), сдавливания нижней полой вены маткой. Патологическая причина – гестоз (поздний токсикоз). При этом выраженность симптоматики может сильно колебаться – от слабо заметной пастозности до сильного отекания всего тела (нижних и верхних конечностей, лица).

Почему в жару отеки ног усиливаются
В жаркую погоду организм старается восстановить тепловой обмен, расширяя кровеносные сосуды. В результате усиливается приток крови к нижним конечностям, и, если имеется патология венозной или лимфатической системы, появления отеков повышается.
Виды отеков ног
В зависимости от причины различают несколько видов отеков:
- застойные – развиваются вследствие застоя венозной крови и повышения проницаемости сосудов у людей с варикозным поражением вен и тромбофлебитом;
- гидермические – сопровождают заболевания почек;
- нейропатические – характерны для людей, страдающих сахарным диабетом и алкоголизмом;
- кахексические – возникают при алиментарной недостаточности, вызванной хронической анемией, недостатком белков в пище, присутствием злокачественных опухолей;
- аллергические – реакция организма на воздействие аллергенов;
- механические – результат сдавливания кровеносных сосудов, травмирования костных или мягкотканых структур/
Почему отекает одна нога?
Нередко можно слышать жалобу на то, что в щиколотке отекает только одна нога. Причин для этого может быть несколько.
Травма.Иногда человек может получить травму голеностопного сустава и даже не обратить на это внимания (то, что мы в обиходе называем «подвернул ногу»). И только когда щиколотка в районе поврежденного начинает опухать, вспоминаем, что травма действительно была.
Повреждение сустава, в том числе артроз. При серьезном заболевании голеностопного сустава, таком как артроз, может нарушаться кровообращение, что приводит к отеку стопы и щиколотки.
Укус насекомого или аллергическая реакция. Отек одной лодыжки нередко, особенно в теплое время года, может быть связан именно с аллергической реакцией.
Инфекция. Если вы поранили ногу и не обработали рану, то возможно ее инфицирование и последующее формирование одностороннего отека.
Тромбоз. Это очень опасное состояние, и при обнаружении его признаков рекомендуем немедленно обратиться к врачу. Односторонний отек может свидетельствовать о закупорке сосуда тромбом. Самостоятельное лечение в данном случае невозможно, справиться с этим состоянием могут только специалисты. Также при тромбозе на коже может отмечаться покраснение, которое распространяется по ходу сосуда.
Варикоз.Помимо перечисленных состояний, жалобы на то, отекает правая или левая нога в щиколотке, могут быть связаны с развитием варикоза. Именно отеки являются одним из первых признаков этого заболевания. На ранних стадиях это не постоянные отеки, которые уходят после ночного сна, отдыха или некоторых физических упражнений. На поздней стадии они начинают распространяться от щиколотки выше и приобретают постоянный характер.
Лимфедема. Другое опасное для организма заболевание, при котором может отекать только одна щиколотка, — это лимфедема, нарушение оттока лимфы. Когда заболевание только начинается, лимфатические отеки мягкие. По мере прогрессирования лимфедемы отеки становятся плотными, и вы уже не можете надавить на область отека пальцем
Если вы обратили внимание на то, что характер отека меняется, обязательно обратитесь к врачу — лимфатические отеки можно убрать только при участии специалиста и при постоянном прохождении лечения.
Возможные причины повышения давления при беременности
- Стресс. Нагрузки при этом так велики, что организм не успевает перестроиться и реагирует повышением или скачками давления.
- Недостаток компенсаторных сил у организма – сердце, вынужденное качать кровь на двоих, не справляется с увеличенным объемом необходимой для этого крови.
- Наследственные факторы. При наличии у кровных родственников проблем с повышенным давлением существует вероятность возникновения подобной проблемы.
- Сахарный диабет не повышает давление, но служит дополнительным неблагоприятным фактором для его возникновения при наличии других причин.
- Невысокая физическая активность, ведь тренированное сердце лучше преодолевает нагрузки.
- Курение. Никотин сужает сосуды и как следствие повышается давление.
- Избыточный вес и быстрое его увеличение. Поэтому врачи строго следят за его прибавлением еженедельно во время беременности.
- Патологии почек. Пиелонефрит, гломерулонефрит вызывают повышенное давление не только при беременности.
- Гормональные нарушения — сбои в работе щитовидной железы, гипофиза, надпочечников.
Диагностика
Обнаружить отек врач может визуально или пальпаторно. При нажимании на боковую часть ступни, на ней остается след, который не сразу выправляется. Это свидетельствует об отеке невоспалительного характера. При травмах же важную роль играет анамнез, внешние признаки (гематомы, ссадины) и внешний вид кожи (натянутая, блестящая, видно покраснение). Также нужно оценить состояние ног (возможное наличие плоскостопия) и обувь, в которой ходит женщина.
Для установления причины отека проводится комплексное обследование пациентки:
- общий анализ мочи — присутствие белка говорит о возможном начале преэклампсии;
- общий анализ крови — установит аллергическую реакцию;
- коагулограмма — покажет нарушение свертывающей системы крови, что может говорить о тромбофлебите, флеботромбозе;
- биохимический анализ крови — позволит установить недостаток белка;
- суточный мониторинг артериального давления — женщине на теле закрепляют аппарат, который круглосуточно проводит измерение давления и пульса.
После установления причины возникновения отеков назначается терапия. Беременным женщинам подбирают только разрешенные и безопасные для ребенка препараты.
Причины отеков во время беременности
Ожидание ребенка – это период, когда многие системы организма перестраивают свою работу. Меняется не только тело женщины, меняется нагрузка на органы и системы и особенности их функционирования. Эти факторы влияют на скопление жидкости в тканях будущей мамы и формирование отеков.
Изменение рациона. Известно, что вкусы беременных меняются: многие начинают употреблять соленую и острую пищу. Соль задерживает воду, поэтому за рационом нужно внимательно следить.
Увеличение веса. Матка растет в размерах и давит на сосуды, что приводит к задержке жидкости.
Варикоз. Это частая причина отеков нижних конечностей при беременности. Будущие мамы, к сожалению, нередко сталкиваются с проблемами вен. Виной тому может быть увеличение веса, увеличение объема кровотока, гормональные изменения, влияющие на сосуды, и т.д. Беременным рекомендуется регулярно проходить осмотры у флеболога, который даст рекомендации не только на время вынашивания малыша, но и на период родов, когда вены испытывают повышенные нагрузки.
Изменение работы почек. Часто они могут не справляться с ростом объема жидкости, циркулирующей в организме. Чтобы проверить работу почек, обязательно обратитесь к врачу.
Обратите внимание: причиной отеков во время беременности могут быть нарушения в работе различных органов и систем. В частности, сердечно-сосудистой системы и щитовидной железы
Поэтому, если будущая мама обратила внимание на скопление жидкости, ей необходимо сообщить об этом лечащему врачу, чтобы исключить серьезные патологии.
Физиологические отеки
Отеки ног могут вызываться физиологическими причинами, то есть быть следствием особых обстоятельств, воздействующих на здоровый организм, а не проявлением заболевания. К числу таких причин можно отнести:
-
солёная пища. Соль связывает воду. И если съесть много солёного, особенно на ночь, утром вы можете обнаружить отёки;
-
алкоголь. Алкоголь также задерживает воду. Поэтому после злоупотребления алкоголем человек выглядит одутловатым. Проблемы не ограничиваются лишь лицом, могут отекать и ноги;
-
жаркая погода. В жару сосуды расширяются, так как организм пытается нормализовать тепловой обмен. Больший приток крови означает, что риск застойных явлений и образования отёков ног увеличивается;
-
длительное сидение или стояние. Если ноги долгое время находятся в одном положении, кровь в них застаивается, что приводит к отекам. Хуже всего – сидеть со скрещенными ногами. Долго стоять на одном месте тоже не полезно. Отечность ног свойственна людям стоячих профессий – парикмахерам, продавцам, поварам;
-
неудобная обувь. Если обувь нарушает нормальное циркулирование крови в стопе (высокий каблук, узкий свод, перетягивающие ремешки), её ношение будет приводить к возникновению отеков.
Отек полового члена и яичек.
Вызвать опухание половых органов могут как вполне безобидные факторы (страстный секс, тесное белье, аллергия, несоблюдение правил гигиены), так и серьезные причины. Поэтому, если опухоль не спадает в течение суток либо появляются дополнительные симптомы (зуд, жжение, покраснение, выделения, сыпь, невозможность открыть крайнюю плоть) следует обратиться к специалисту.
Почему опухает половой член и/или яички?
Вызвать опухание полового члена и яичек могут разные причины:
1. Баланит, постит, баланопостит.
Баланит (воспалительное заболевание головки пениса) и постит (воспалительный процесс крайней плоти) обычно нераздельны, из-за чего объединяются общим термином –«баланопостит». У мужчины на головке пениса и в области крайней плоти образуются эрозии, возможны боли, опухание, затвердение паховых лимфоузлов.
3. Фимоз.
Вследствие сужения крайней плоти неполностью высвобождается головка члена, что приводит к воспалению и отечности.
4. Парафимоз.
Ущемление головки пениса крайней плотью вызывает покраснение и опухание органа, боли при мочеиспускании. При отсутствии своевременной медицинской помощи возможен некроз тканей.
5. Тромбофлебит.
В результате воспаления дорсальной вены пенис опухает, резко поднимается температура. Физические нагрузки и движения вызывают боль.
6. Аллергия.
Зуд и опухание полового члена могут вызвать синтетическое белье, некачественная смазка, презервативы, длительный прием антибиотиков.
7. Микротравмы.
Малейший ушиб способен спровоцировать отечность пениса и появление гематомы, что объясняется повышенной чувствительностью органа. Иногда причиной микротравмы могут стать сильное воздействие на пенис при половом акте или при мастурбации, ношение слишком тесного белья.
8. Инфекции.
Венерические заболевания (трихомониаз, хламидиоз, гонорея, сифилис) нередко вызывают опухание половых органов. При сифилисе также становится заметным разрастающееся уплотнение, ухудшается общее состояние. Отек пениса возможен и при системных инфекциях (туберкулезе).
9. Опухоль.
Причиной отечности может стать злокачественное новообразование, но опухание всего ствола наблюдается крайне редко.
10. Гангрена.
При осложнении инфекционного заболевания может нарушиться поступление питательных веществ к тканям пениса. В результате половой орган опухает, развивается некроз – кожа окрашивается в синий, а затем в черный цвет.
Методы лечения.
Прежде всего врач проведет диагностическое обследование, чтобы определить причину проблемы, и на основании полученного результата назначит лечение. При необходимости он посоветует обратиться к венерологу, инфекционисту, аллергологу, эндокринологу, кардиологу, нефрологу.
При баланопостите используют противогрибковые и антибактериальные препараты, промывают пенис раствором перекиси водорода. При остром течении болезни иссекают крайнюю плоть.
При аллергических реакциях прибегают к помощи антигистаминов, при необходимости терапию дополняют стероидными спреями и деконгестантами. При микротравмах назначают нестероидные анальгетики, в тяжелых случаях делают операцию. Лечение сифилиса включает прием антибиотиков и иммуномодуляторов, а также физиотерапевтические процедуры.
Парафимоз, фимоз и тромбофлебит лечат хирургическим путем. При парафимозе рассекают пораженный участок, при фимозе обрезают крайнюю плоть (если не удается вправить головку), а при тромбофлебите удаляют воспаленную вену. Операция понадобится и при запущенном баланопостите. В случае гангрены потребуется ампутировать половой орган.
Чтобы избежать серьезных осложнений, не стоит заниматься самолечением. Следует обратиться к врачу при малейших проблемах со здоровьем.
К какому врачу обратиться?
В первую очередь запишитесь на приём к своему гинекологу. Во время беременности именно этот врач обычно проводит осмотр в первую очередь. При необходимости он направит вас к другому специалисту.
Как избавиться от отёков ног при беременности?
Зависит от природы припухлостей. Если отёчность вызвана заболеваниями, то лечением займётся врач. А вот с физиологическими отёками вы сможете расправиться и сами — просто следуйте нашим советам:
Употребляйте меньше натрия
Ешьте меньше солёной пищи, поскольку из-за неё жидкость задерживается в тканях. Временно замените соль на другие специи. Например, розмарин и тимьян добавят вашей пище вкуса, но не увеличат отёки.
Используйте больше калия
Недостаток этого минерала усиливает отёчность. А вот оптимальный баланс калия и натрия позволит избежать скопления жидкости в тканях. Много калия содержится в бананах, шпинате, картофеле и йогурте.
Пейте меньше кофеина
В небольших дозах это вещество не вредит организму беременных, но чрезмерное употребление кофеина опасно для ребёнка. А ещё он усиливает отёчность.
Пейте кофе с молоком, а ещё лучше чай с травами.
Употребляйте больше воды
Да, странно продолжать пить, когда в тканях и так полно жидкости. Но это работает. Без регулярного приёма воды организм начнёт ещё сильнее накапливать жидкость.
Пейте хотя бы по 10 стаканов воды ежедневно. Так вы защититесь от обезвоживания и поможете почкам удалить опасные вещества из организма.
Поднимайте ноги выше уровня сердца
Долгая неподвижность ухудшает кровообращение и увеличивает риск отёков. Однако отдых с поднятыми ногами снижает опасность, ведь в таком положении кровь свободно течёт к сердцу. Словно река с обрыва.
Прислоняйте ноги к стене несколько раз в день по 15 минут — так вы создадите в сосудах личную кровяную Ниагару и предотвратите застой крови.
Носите свободную, комфортную одежду
Обтягивающая одежда может усилить отёчность на поясе и лодыжках. Свободные вещи не мешают кровообращению. Одежда для беременных помогает дождаться рождения ребёнка и не вызовет тяжёлые отёки.
Защищайтесь от перегрева
В жаркие летние месяцы реже выходите из дома, и не загорайте. Охлаждайте ноги холодными компрессами. Или воздухом от вентилятора. Это предотвратит появление новых отёков и уменьшит существующие.
Носите компрессионный трикотаж
Специальное эластичное бельё оказывает на вены полезное давление, что останавливает отток жидкости в ткани и снижает отёчность. Трикотаж должен выбрать врач.
Гуляйте каждый день
Несколько ежедневных прогулок по пять или десять минут улучшат кровообращение. Это уменьшит отёки.
Носите удобную обувь
Выбирайте свободные туфли на низких каблуках. В такой обуви комфортно даже распухшим ногам, что позволим вам не пропускать регулярные прогулки.
Плавайте в бассейне
Пока что не доказано, что купание снижает отёчность, но оно помогает многим женщинам избавиться от дискомфорта. Кроме того, плавание полезно для вен. От него уменьшается давление на венозные стенки, а кровообращение улучшается.
Спите на левом боку
В таком положении кровь легче движется по сосудам, поскольку матка меньше давит на них.
Эти рекомендации помогут уменьшить отёчность. Однако порой их недостаточно.
В этих случаях обязательно сходите на осмотр к врачу.
Чем опасно повышенное давление при беременности
Стоит понимать, что постоянное повышенное давление при беременности очень тревожный сигнал, потому что возможно развитие гестоза, и не стоит медлить с обращением в медицинский центр или женскую консультацию. Это очень опасное и коварное состояние, которое сопровождается расстройством в работе жизненно важных органов – сердечнососудистой и кровеносной системы. Считается, что гестоз возникает от того, что плацента старается снабдить плод всем необходимым, невзирая на потребности организма матери, и ей вырабатываются вещества, способствующие образованию в сосудах микроотверстий, сквозь которые жидкость и белок плазмы попадают в окружающие ткани и получаются отеки. Самое опасное, когда отекают не только ноги или руки, а и сама плацента, при этом плод страдает нехваткой кислорода.
В ситуации, когда повышенное давление не является симптомом гестоза, не обращать внимания на него все равно нельзя, потому что изменения в сосудах плаценты и плода все равно происходят – они сужаются. При этом уменьшается обращение крови между мамой и плодом, такое состояние называют фетоплацентральной недостаточностью. Если плоду не хватает питательных веществ и кислорода, то вероятна задержка его внутриутробного формирования.
Также вполне вероятно при повышенном давлении при беременности может произойти преждевременная отслойка плаценты — это очень опасное осложнение для нормального протекания беременности, то есть гипертония может стать причиной преждевременного прерывания беременности или возникновения преждевременных родов.
Повышенное давление при беременности в сочетании с белком в моче может привести к преэклампсии – поражению почек, сосудов и головного мозга, и далее к эклампсии, так называемому судорожному синдрому, потере сознания, что очень опасно и для мамочки, и для ребенка.
Как избавиться от отеков
При обнаружении у беременной хронического или острого заболевания, врач назначает терапию согласно состоянию женщины. Если причиной отеков стало пережатие маткой сосудов, девушке рекомендуется гимнастика: принятие коленно-локтевой позы на 3–10 до 6 раз в сутки. Также стоит ограничить потребление жидкости и соленых продуктов.
Нарушение работы почек у беременных и накопление жидкости в организме корректируется растительными мочегонными препаратами. Женщинам назначается Канефрон или Бруснивер в индивидуальной дозировке. Также от отеков эффективны внутримышечные инъекции сульфата магния. При наличии гипертонии и состояние преэклампсии назначается допегит, нифедипин и метопролол. Дозировки подбираются индивидуально лечащим врачом в зависимости от тяжести течения.