Кровь на анализ для определения беременности
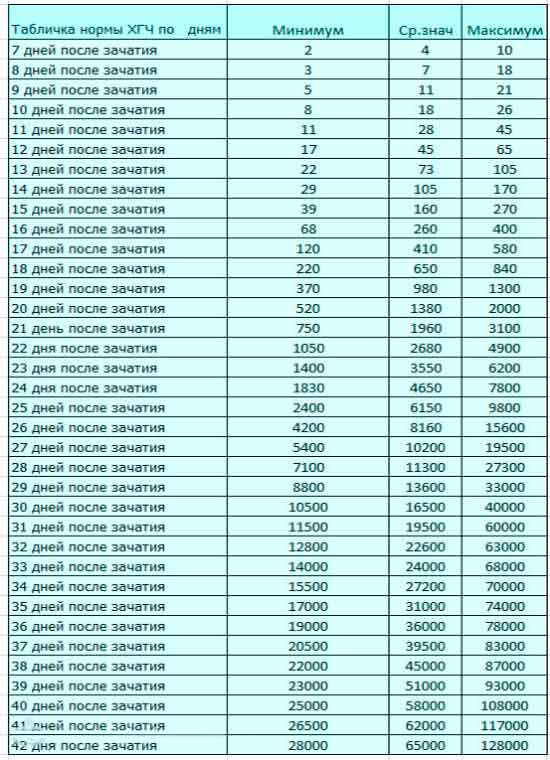
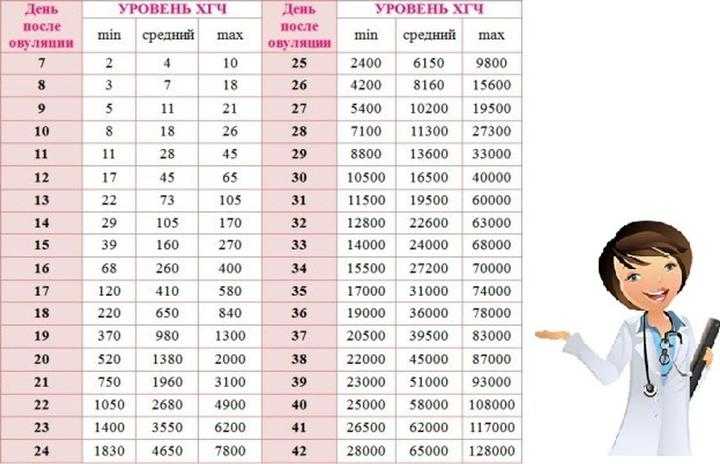
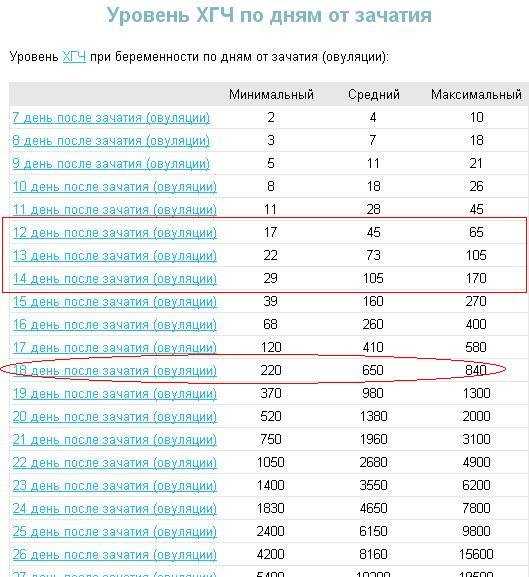
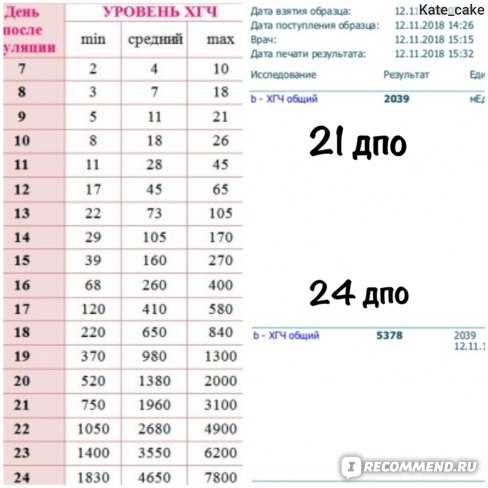
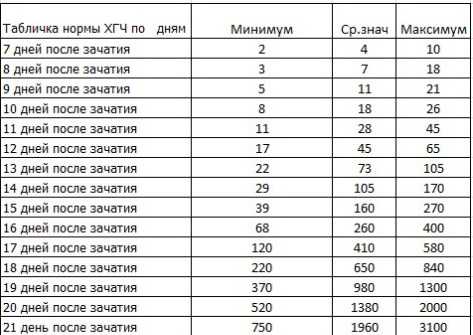
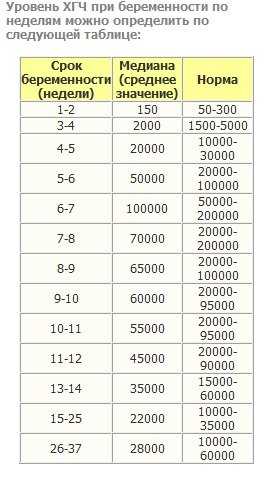
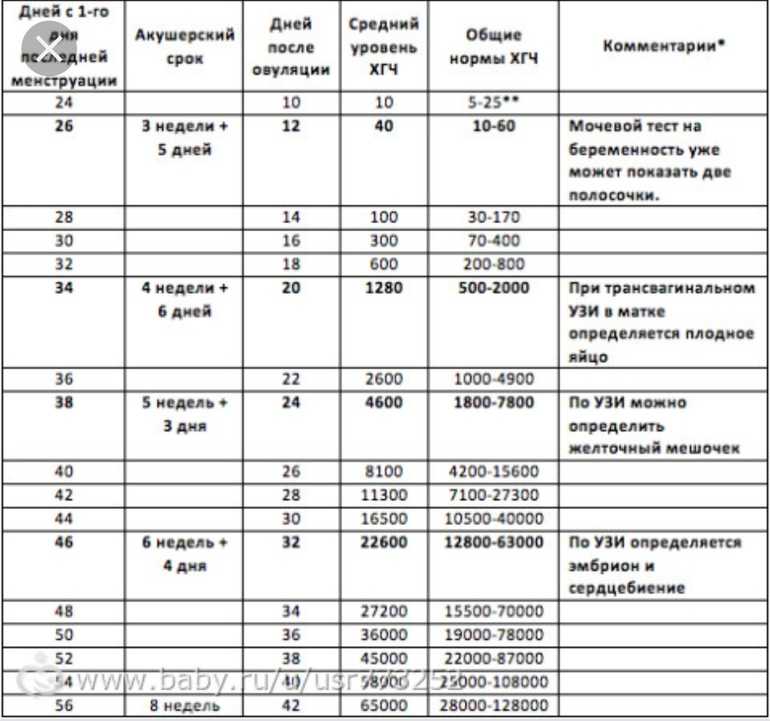
Именно по методу ХГЧ работают экспресс-тесты. Однако не стоит забывать, что в моче уровень гормона поднимется позже, таким образом беременность тестом можно диагностировать только при задержке месячных. Сдать кровь для обнаружения гормона ХГЧ — самый предпочтительный способ определения беременности, начиная уже с 8-го дня после зачатия.
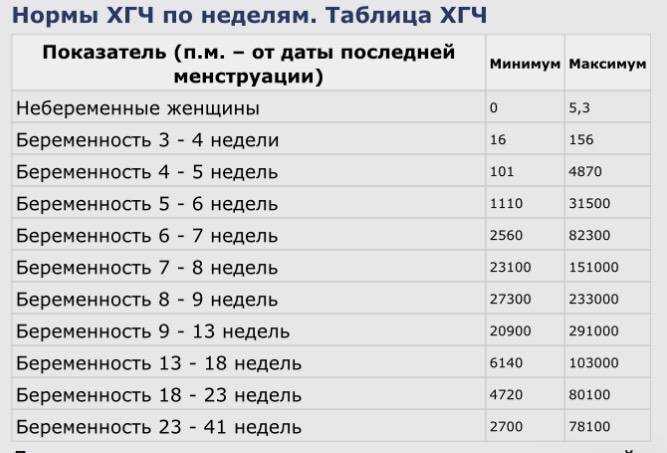
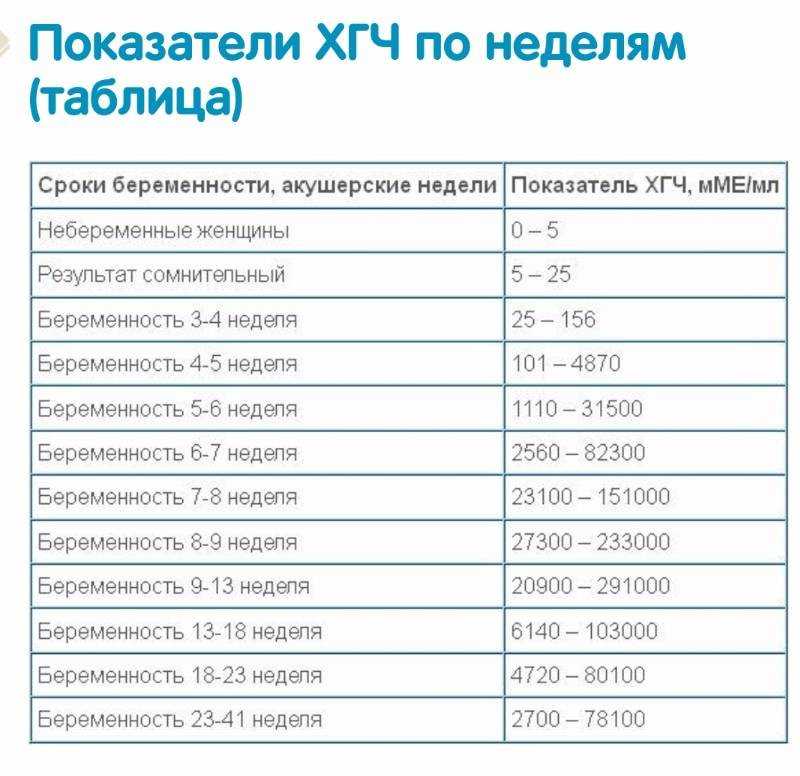
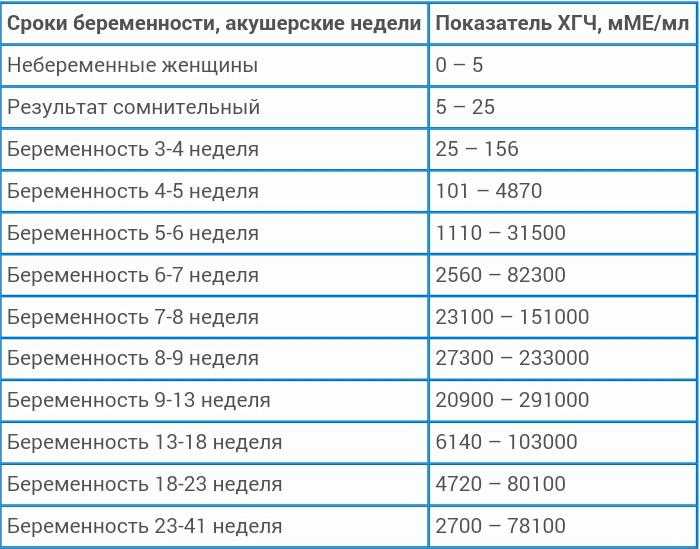
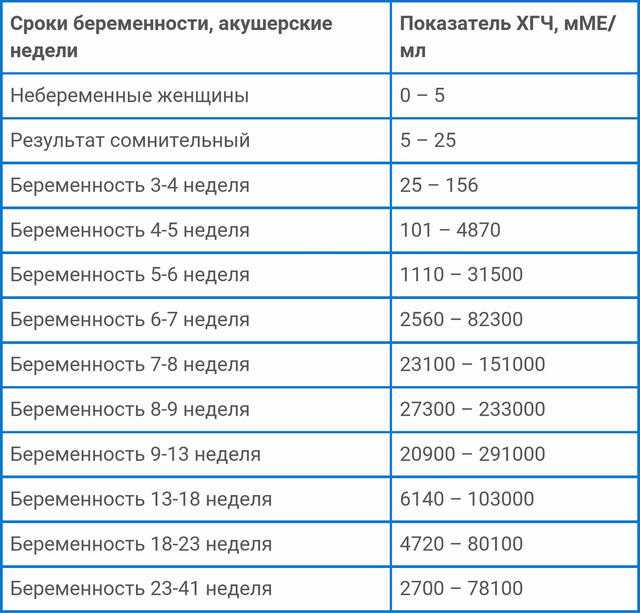
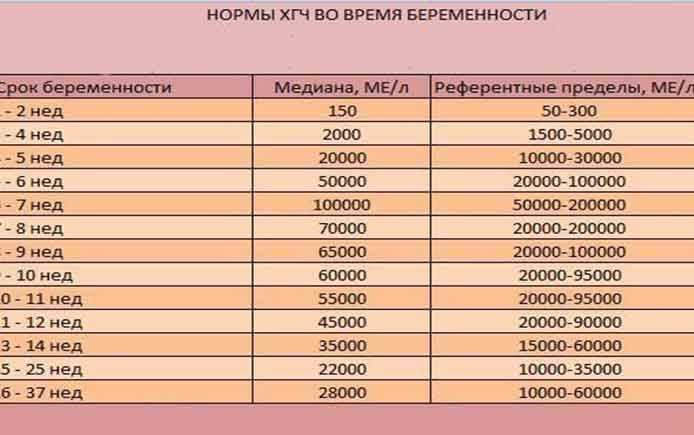
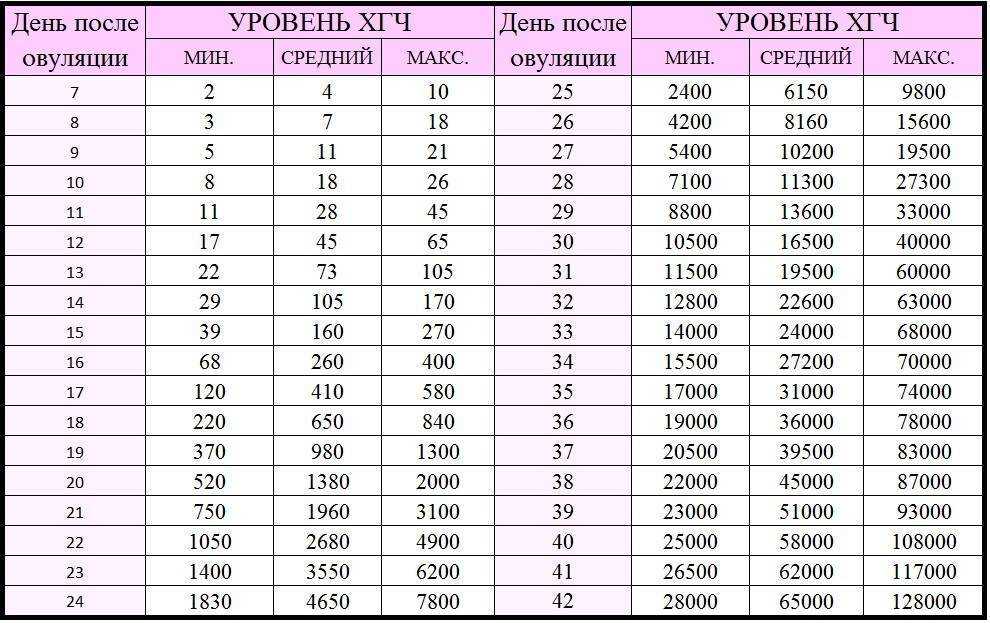
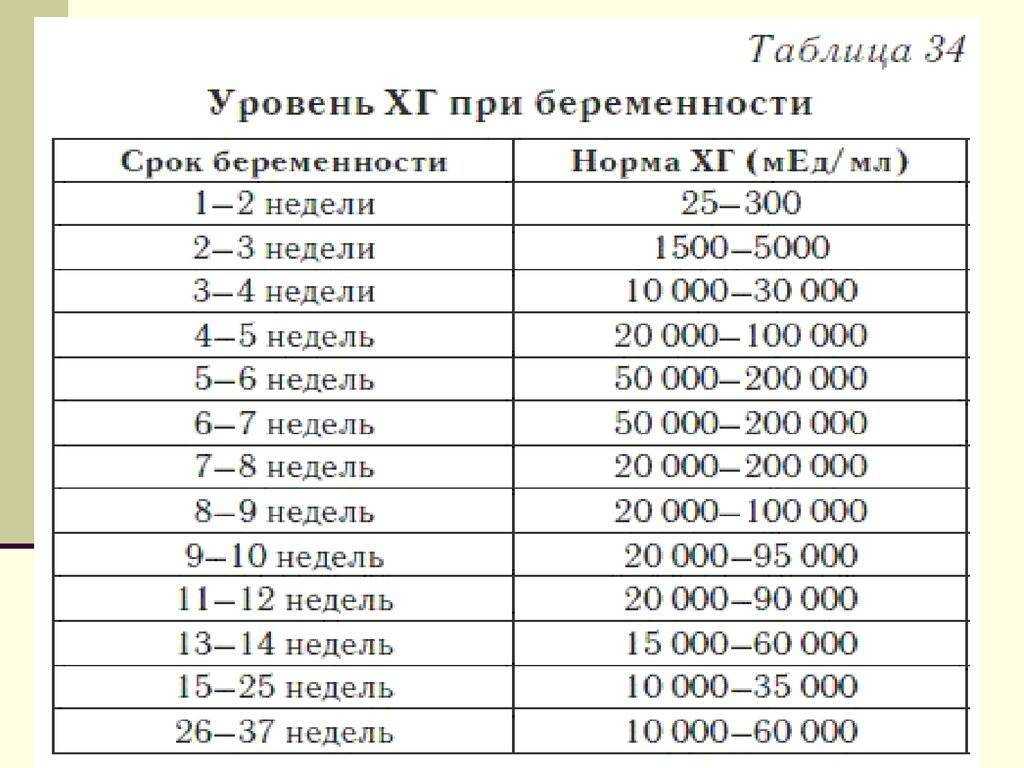
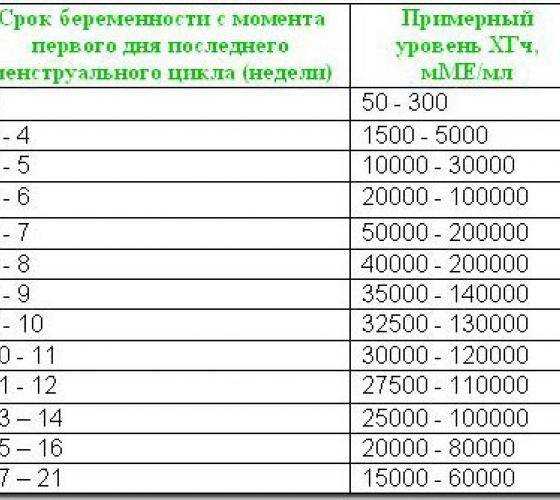
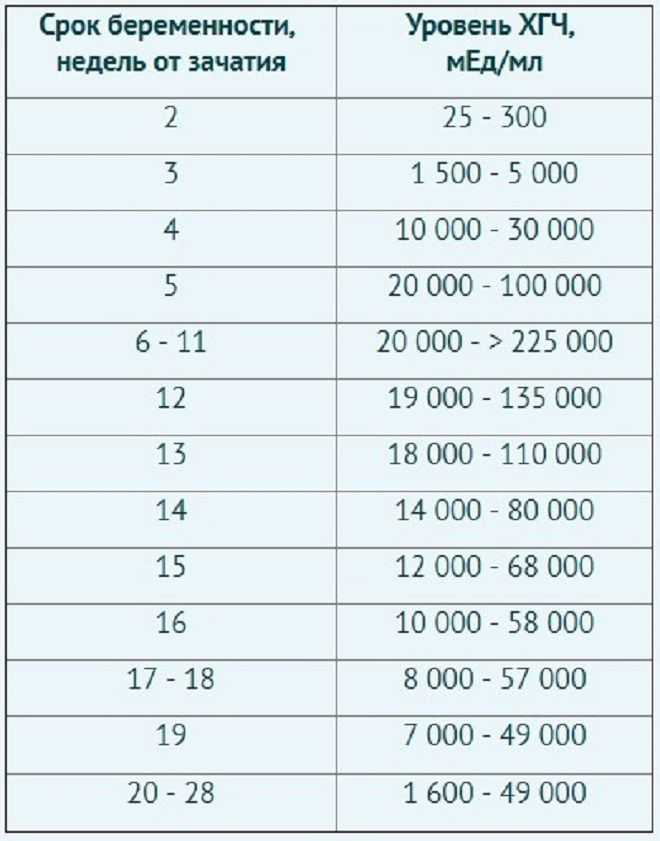
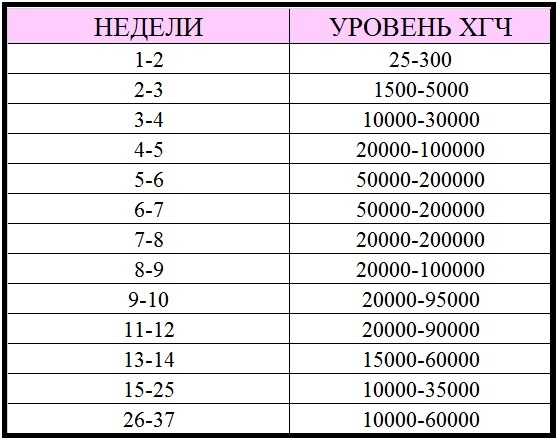
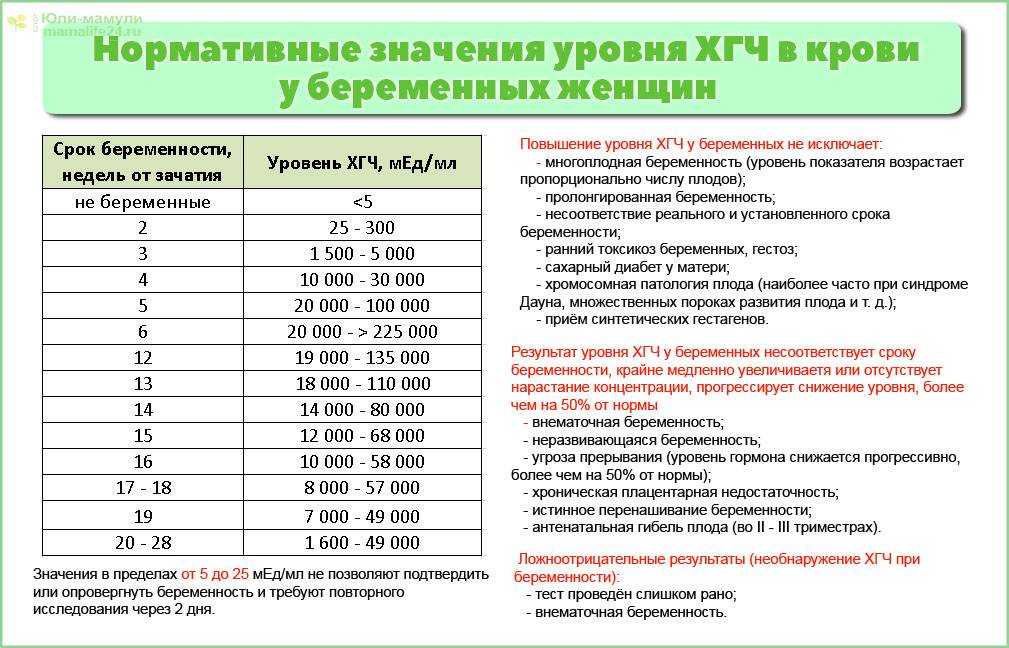
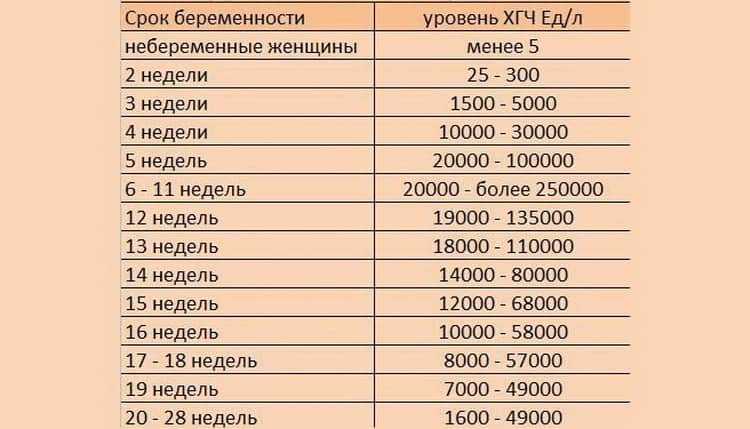
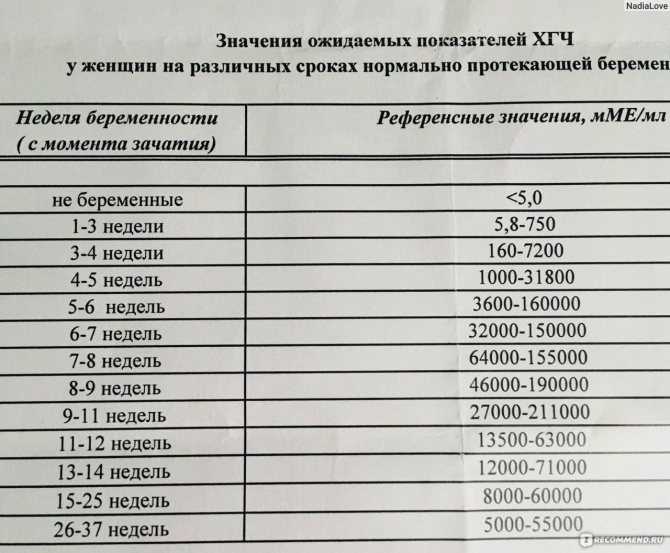
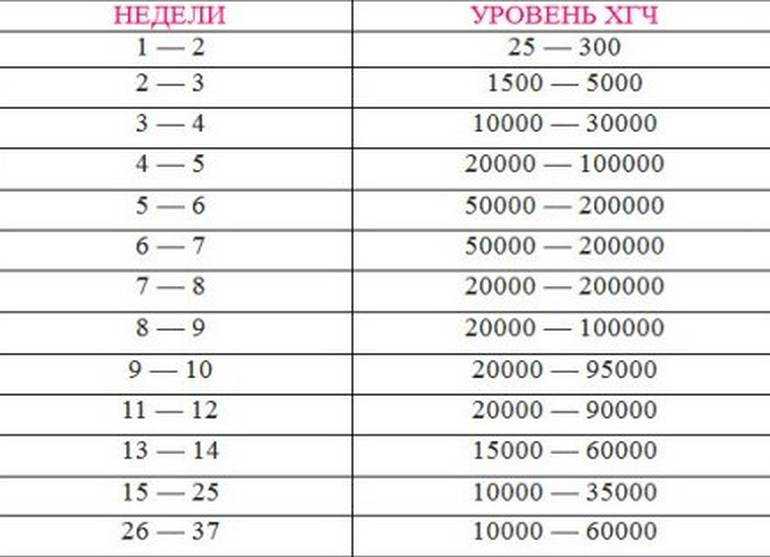
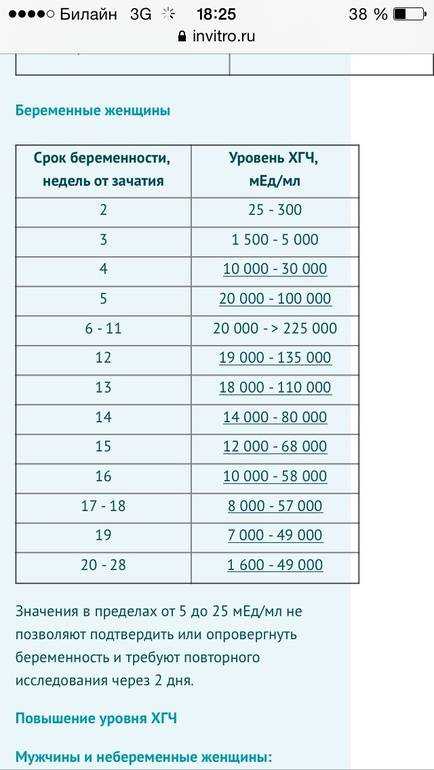
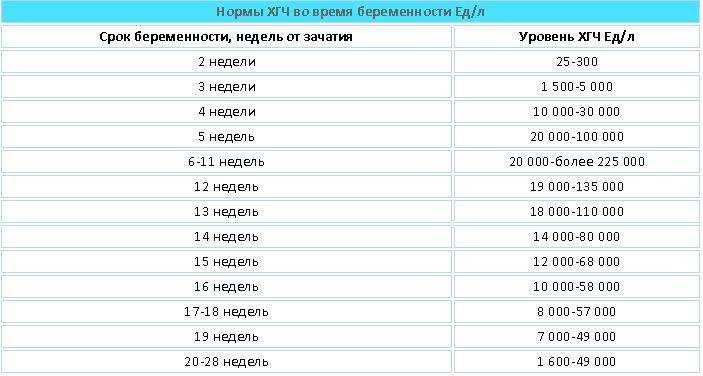
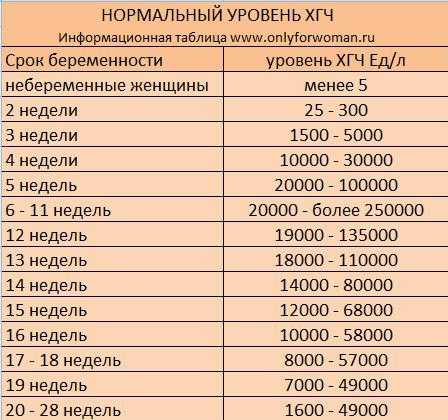
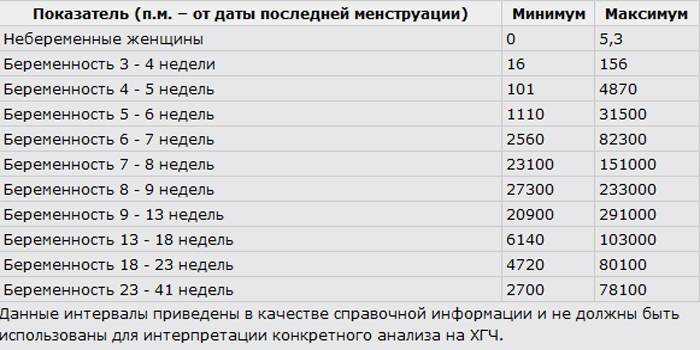
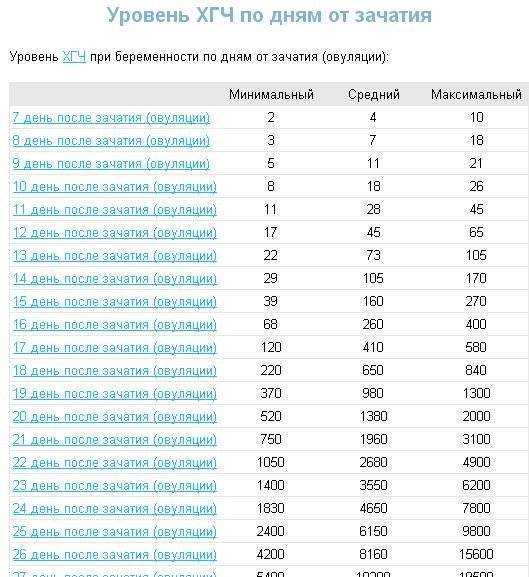
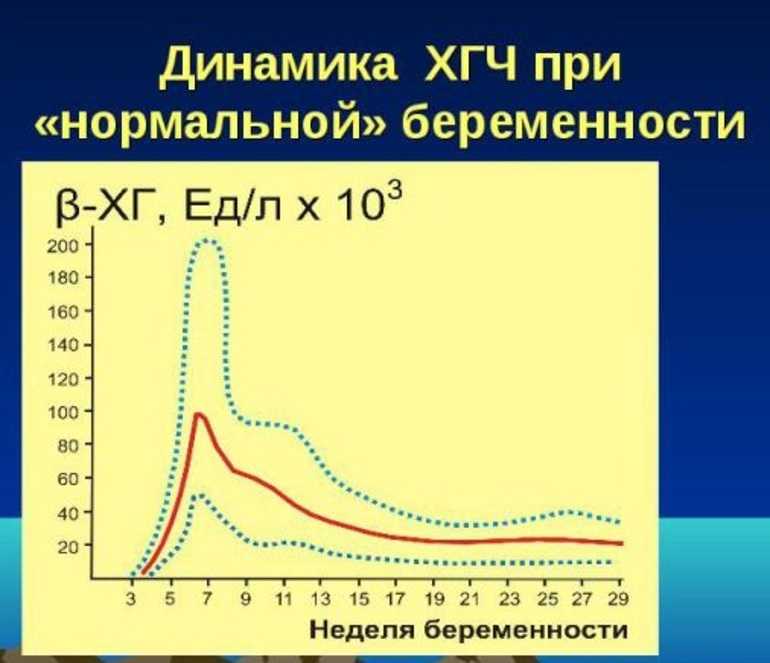
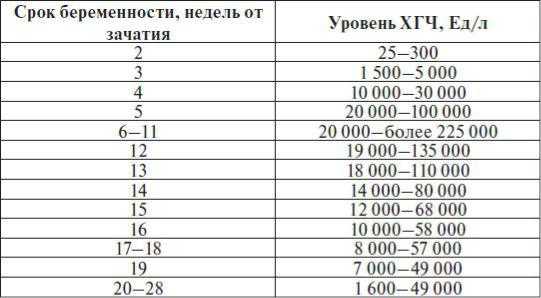
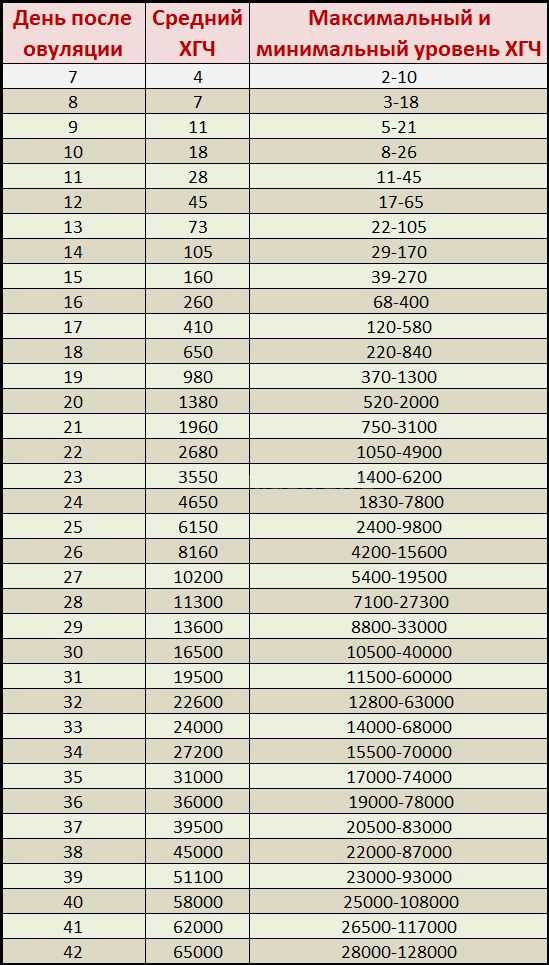
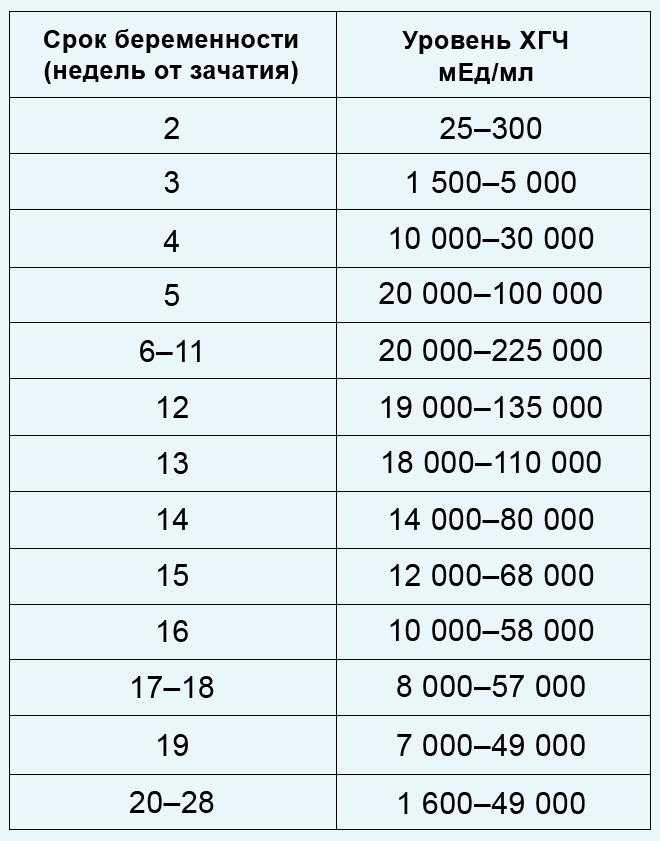
Содержащийся в крови хорионический гонадотропин имеет две составляющие — альфа и бета. По содержанию частиц бета определяют беременность. Их процент заметно возрастает уже за сутки до имплантации плодного яйца. А на следующий день после имплантации уровень гормона вырастает вдвое. Концентрация бета частиц постепенно растет до 13 недели беременности, а затем постепенно уменьшается. Эти изменения помогают определить срок беременности.
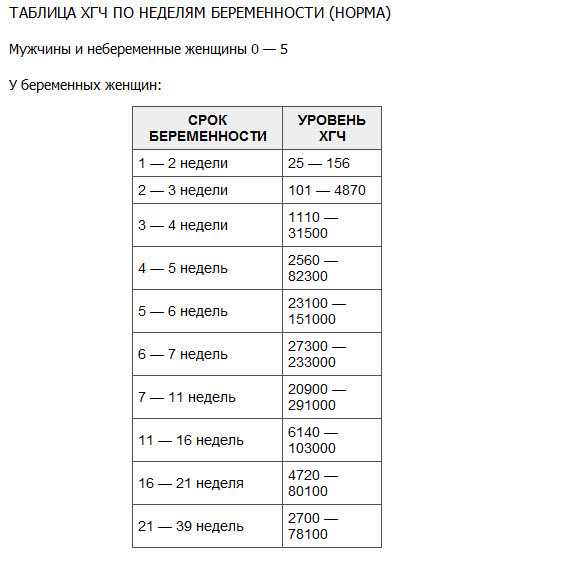
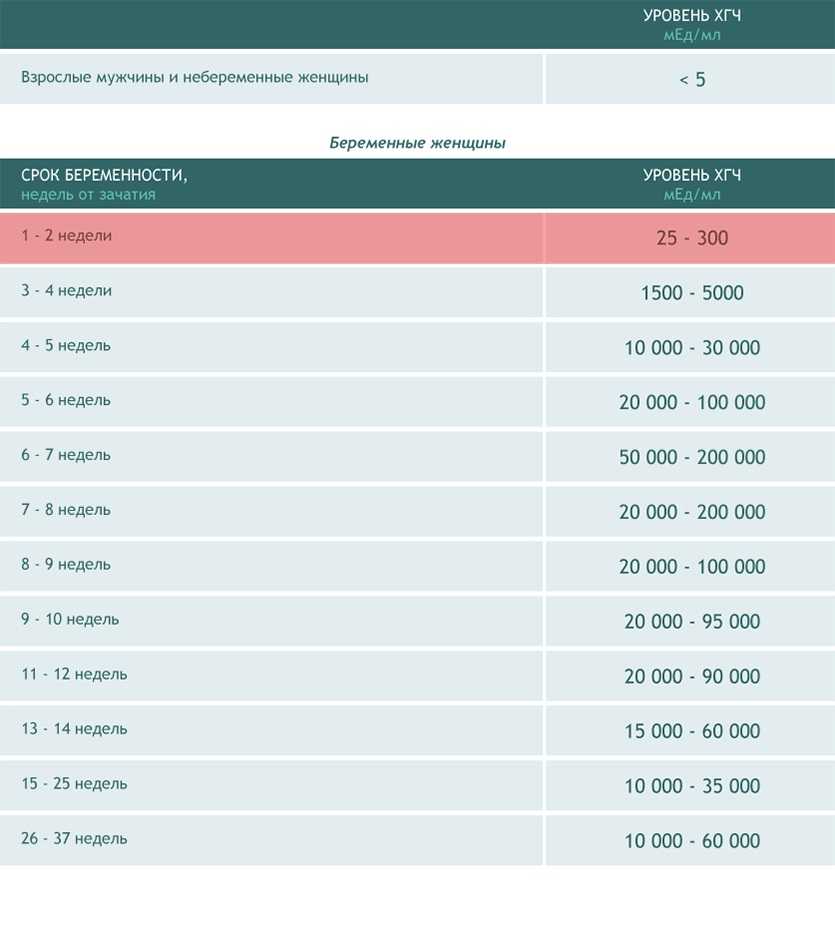
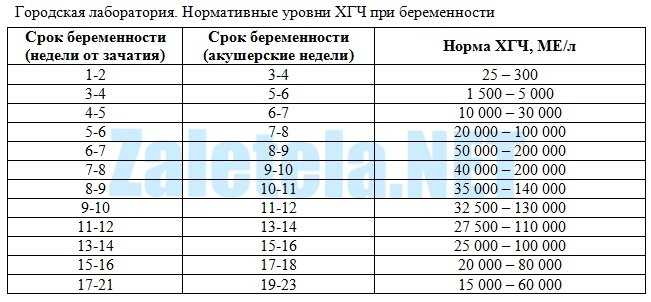
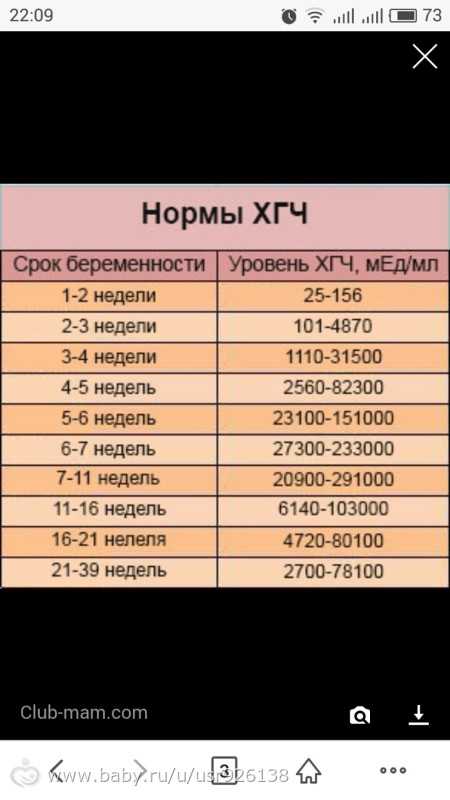
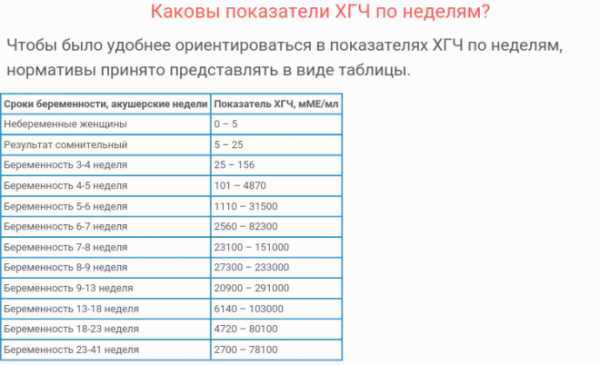
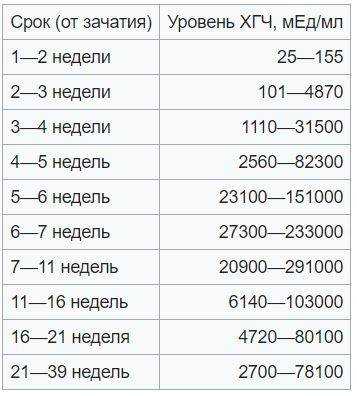
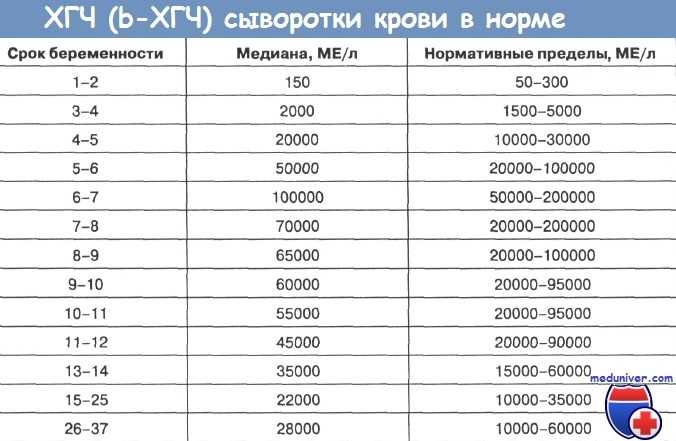
В результатах анализа на ХГЧ это может выглядеть так. Например, ХГЧ в 1-2 недели составит от 25 до 156 мЕд/мл, а в 3-4 недели будет уже в пределах 1110-315000 мЕд/мл. Это позволяет гинекологу контролировать ход беременности и развитие плода, а также назначить дополнительное обследование, если полученные при анализе цифры будут значительно отклоняться от нормы.
Внутриутробное развитие ребёнка
Развитие младенца внутри утробы матери, с момента зачатия и до момента рождения, принято называть чудом, и для этого есть все основания
К счастью, медицина довольно хорошо изучила все этапы самого важного события в жизни женщины – беременности. Каждая будущая мама может точно представить, что будет происходить с ней и её малышом на протяжении всех девяти месяцев
Существует три периода внутриутробного развития малыша:
- бластогенез – начинается с оплодотворения и длится 15 суток;
- эмбриональный период – начинается с 16-ого дня и заканчивается к 13 неделе беременности;
- фетальный период – с 13 недели и длится до самых родов.
Каждому из периодов соответствует своя хронология событий. Формирование органов ребенка, систем жизнедеятельности в его организме и его непосредственный рост закономерно движутся в каждый период внутриутробного развития. О том, как это происходит, узнать, что и когда формируется, можно узнать в таблице-резюме. Она будет познавательной для будущих мам, которым интересна и важна информация о развитии ребенка на всех этапах протекающей беременности.
Когда тесты могут определить ХГЧ при беременности
Аптечные тесты на беременность работают немного по-разному, поэтому внимательно читайте инструкцию. Имейте в виду, что уровень ХГЧ при беременности растет с развитием беременности, поэтому точность тестов со временем увеличивается.
Вы можете попробовать сделать тест на беременность примерно через три-четыре недели после первого дня последней менструации. Если вы беременны, к этому моменту уровень ХГЧ в моче достаточно повысится, чтобы его можно было обнаружить. Можно подождать до момента, пока вы не заметите задержку менструации, и уже тогда сделать тест.
Если сделать тест слишком рано, можно получить ложноотрицательный результат, то есть тест будет отрицательным, хотя вы беременны. На очень ранних сроках беременности уровень ХГЧ бывает настолько низким, что домашний тест на беременность может оказаться недостаточно чувствительным, чтобы его определить.
Анализ крови — это самый точный способ определить уровень ХГЧ при беременности, поскольку в крови концентрация гормона выше, чем в моче. Анализы крови могут определять ХГЧ при его содержании от 5 до 10 мМЕ/мл по сравнению с 20 мМЕ/мл, которые выявляют большинство домашних тестов на беременность.
При положительном домашнем тесте врач может предложить вам сдать анализ крови, чтобы проверить уровень ХГЧ. Результаты позволят подтвердить беременность и определить срок.
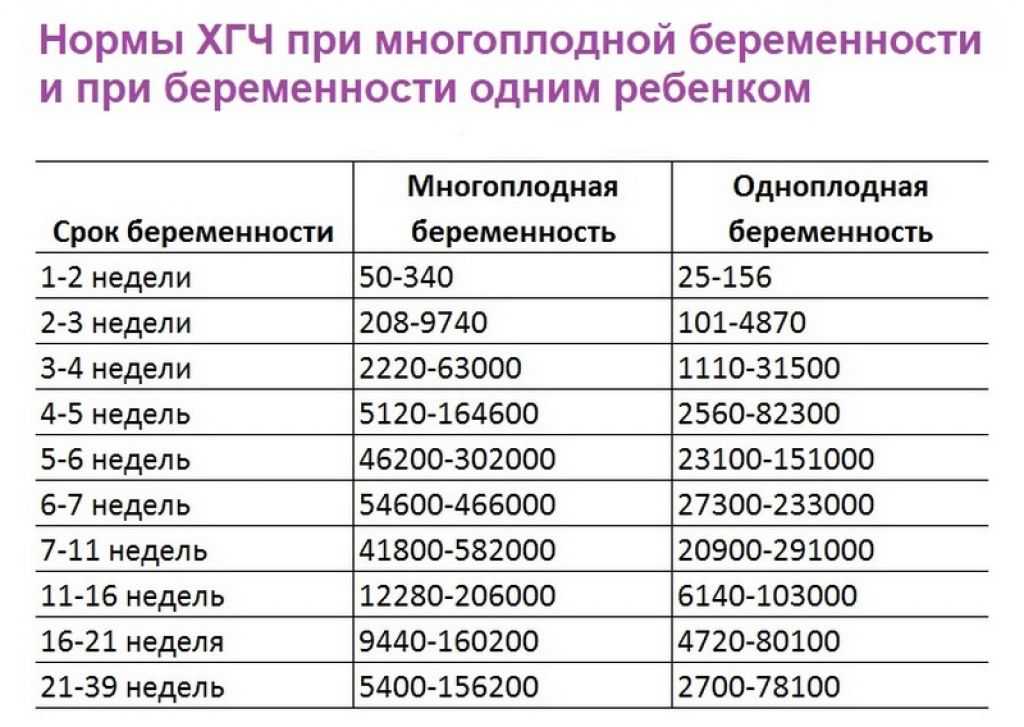
Если уровень ХГЧ при беременности выше нормы, возможно, вы ждете двойню или тройню.
ПОДХОДЯЩЕЕ ПРИЛОЖЕНИЕ ДЛЯ БЕРЕМЕННЫХ
Калькулятор беременности
Приготовьтесь к рождению ребенка лучше, узнав приблизительную дату родов
Выберите метод рассчета:
Расскажите нам чуть больше:
Зарегистрируйтесь и рассчитайте
Калькулятор беременности
Предполагаемая дата рождения* вашего малыша:
Рассчитать еще раз
Поздравляем! Вы на
Если вы недавно узнали, что беременны, вы можете рассчитать планируемую дату родов с помощью нашего калькулятора. Для расчета укажите дату первого дня последней менструации или дату зачатия.
По первому шевелению плода
Определение срока беременности по первому шевелению плода – это не совсем точный метод, поэтому в современной гинекологии применяется редко. И для этого есть множество причин.
Женщина по-разному чувствуют плод и это зависит от:
-
Веса женщины (худые, ощущают шевеление на 16-й неделе, с лишним весом – на 18-20-й);
-
Последовательности беременности (первородящие позже чувствуют шевеление — на 20-й неделе, повторнородящие – раньше, на 18-й неделе);
-
Индивидуальной чувствительности (иногда первые шевеления плода могут ощущаться женщиной даже на 15-й неделе беременности, тогда как другая женщина отметит их только с 20-й).
Беременные, которые работают, также будут ощущать первые шевеления ребенка несколько позже.
|
Иногда женщины, особенно первородящие, могут воспринять усиленную перистальтику кишечника (вздутие живота) за «шевеления» плода. Поэтому, данный метод очень часто бывает ошибочным. |
Все вышеперечисленные способы определения срока беременности, актуальны в первом триместре гестационного периода и позволяют установить срок беременности с минимальной погрешностью – до 1 недели. При позднем определении сроков беременности — вероятность грубой ошибки возрастает.
Несвоевременное определение срока беременности допустить никак нельзя, ведь гинеколог, не просто должен вовремя “отпустить” женщину в декрет, специалист, в первую очередь должен рассчитать точную дату родов, назначить правильное время для УЗИ, скрининга и т.д. И от этого, в первую очередь, зависит здоровье и самочувствие плода.
Поэтому, доверить столь ответственную процедуру можно только компетентному гинекологу.
Каждая женщина должна понимать, что свой выбор, в пользу того или другого, частного роддома, она делает всего один раз. На чаше «весов» лежит многое: правильно установленный срок беременности, своевременное назначение анализов, определение даты родов, подготовка к ним и многое другое.
|
Роддом «Лелека» специализируется на комплексной поддержке женщин в период беременности, квалифицированной организации, сопровождении родов, высококвалифицированной медицинской помощи с индивидуальным подходом врачей. |
Поэтому, именно у нас вам будет спокойно и надежно, а малышу – легко и приятно появиться на свет.
Точка отсчёта: как узнать, когда началась беременность
Дату начала ожидания малыша у женщины врач-акушер рассчитывает во время первого визита в женскую консультацию.
- Доктор проводит осмотр вручную, чтобы определить размер матки. Это поможет ему понять, какому сроку беременности матка соответствует.
- Также участковый врач обязательно уточняет дату первого дня последней менструации. Этот момент учитывается, т.к. слизистая матки начинает готовиться к беременности именно с данного периода времени.
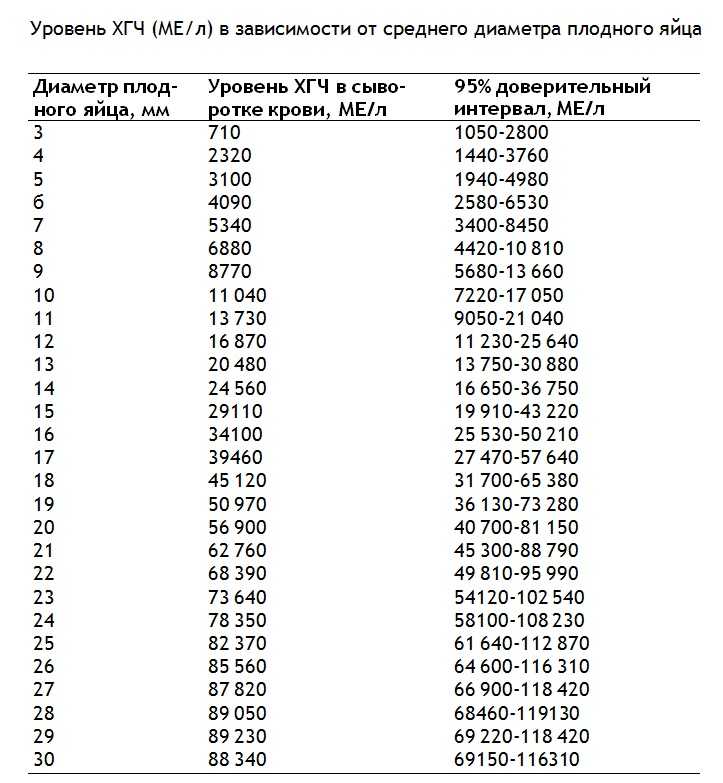
- Узнать самую достоверную информацию о сроке беременности можно с помощью ультразвукового исследования. УЗ-исследование может с точностью до дня сказать, когда зародилась маленькая жизнь. Обследование даже на самых ранних сроках (начиная с 4-5 недели) оценивает размеры эмбриона, что позволяет акушеру-гинекологу высчитать точную дату начала беременности.
В первую неделю после зачатия зародыш активно продвигается по маточной трубе. После шести дней активного “путешествия” он попадает в полость матки. Под действием прогестерона (его еще иначе называют гормоном беременности) будущий малыш прикрепляется к слизистой оболочке матки, этот процесс называется имплантацией.
Если прикрепление зародыша благополучно состоялось, то следующей менструации не случится, – беременность началась.
По уровню ХГЧ в крови
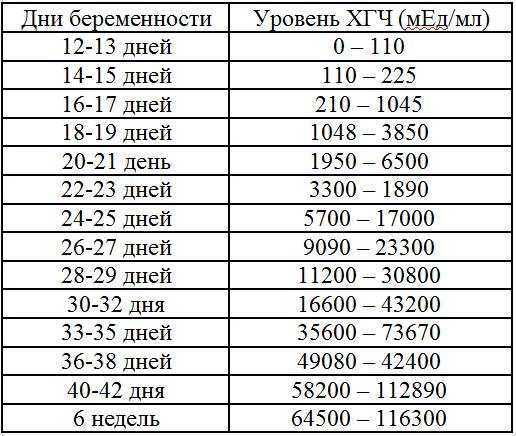
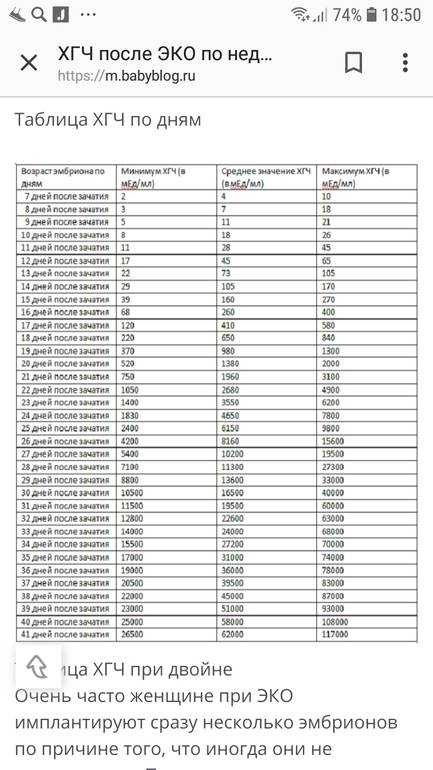
ХГЧ – это первый гормон беременности, который вырабатывается эмбрионом в первые 14 дней своего развития. До 12-й недели уровень ХГЧ увеличивается каждые вторые сутки, после – снижается, но продолжает удерживаться всю беременность.
Срок беременности по концентрации ХГЧ в крови определяется максимально точно. Более того, по результатам анализа крови женщина узнает именно эмбриональную фазу развития плода, но так как все расчеты в гинекологии ведутся по акушерскому сроку, к полученному результату следует добавить 2 недели.
|
Сегодня есть тесты на беременность, которые не только указывают на ее наличие/отсутствие, но и определяют срок. Подобные мочевые ХГЧ тесты, как и анализ крови, указывают на эмбриональный срок беременности, и это обязательно нужно учитывать при расчетах. |
Почему беременность после ЭКО требует повышенного внимания?
Беременность после ЭКО имеет свои специфические моменты. В первую очередь, они связаны с причинами, по которым женщине пришлось прибегнуть к этой процедуре для того, чтобы стать мамой:
- Клеточный фактор (возраст женщины старше 35 лет, малое количество яйцеклеток) — в этом случае у женщины как правило уже бывают какие-то «болячки» (давление, «почки», «вены», «спина», мигрени и т. д.), которые во время беременности активируются и мешают ее нормальному течению. Так, например, при склонности к повышенному давлению (гипертонической болезни) или заболеваниях почек у женщин существенно возрастает риск развития во время беременности такого ее осложнения, как ГЕСТОЗ — (повышение артериального давления, отеков на ногах, нарушения работы почек (выделения белка с мочой). В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
- Мужской фактор (неудовлетворительное качество спермы, требующее ее специальной обработки, выбора сперматозоида для оплодотворения клетки, а иногда — операции, чтобы получить сперматозоиды из яичек). Этот фактор повышает риск формирования эмбриона с генетическими мутациями, в результате которых он может остановится в развитии на ранних сроках беременности.
- Аутоиммунный фактор (по-простому — аллергическая реакция организма на клетки эмбриона или несовместимость с партнером, когда женский организм вырабатывает агрессивные антитела против клеток супруга). Это один из самых сложных факторов невынашивания беременности. Его труднее всего преодолеть, требуется лечение гормональными препаратами, иммунокорректорами, сеансами плазмафереза.
- Нарушение проходимости маточных труб (возможно даже у молодой, в остальном здоровой пары). В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
- Многоплодная беременность (двойня, редко — тройня) частая ситуация после ЭКО, достаточно непростая для матери, все риски и проблемы в этом случае возрастают в два и более раз. Особенно это касается риска невынашивания беременности, преждевременных родов, и таких проблем, как гестоз. Но все это вовсе не значит, что нужно впадать в уныние, паниковать, нервничать, перелопачивать тонны малопонятной и от этого еще более страшной литературы, бояться выпить любую таблетку, особенно гормоны и замирать на кровати, сложив руки на груди на весь период беременности, чтобы, не дай Бог, лишний раз не пошевелиться, и не спровоцировать «чего-либо такого». Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Сохранить и благополучно доносить «экошную» беременность поможет правильное обследование, проведенное до протокола ЭКО, и адекватное выполнение рекомендаций врача после программы.

После ЭКО: тщательное наблюдение
Существуют особенности ведения беременных после применения ЭКО.
Важный момент — так называемая поддержка, которая начинается сразу после переноса эмбрионов в матку женщины. В нее входят, как правило, несколько гормональных препаратов, препараты, препятствующие свертыванию крови (антикоагулянты), в обязательном порядке курс индивидуально подобранной витаминотерапии. В некоторых случаях в поддержку приходится добавлять препараты женских гормонов (эстрадиола), для более адекватного роста эндометрия и повышения шансов на имплантацию, в некоторых случаях необходим прием препаратов преднизолона (метипред), небходимых, чтобы загасить возможную иммунную агрессию организма; применяются усиленные дозы прогестерона, чтобы оптимизировать изменения слизистой оболочки матки и помочь ей удержать малыша.
Из витаминов для беременности особенно важна фолиевая кислота, ее дефицит может не только привести к потере плода, но и вызвать пороки его развития. Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поддержку, назначенную после переноса, нужно отменять постепенно под контролем врача, тогда это будет безопасно. При появлении любых жалоб во время беременности, особенно если речь идет о наличии болей или кровянистых выделений из половых путей — нужно немедленно обращаться к доктору для коррекции терапии. Иногда лечение должно проводиться в условиях стационара, об этом доктор немедленно поставит Вас в известность. Учитывая возможные риски осложнений, связанных с нарушениями со стороны свертывающей системы крови после гормональной стимуляции, осуществляется регулярный контроль факторов свертываемости крови и при необходимости проводится лечение.
Бояться препаратов, которые врач назначает после переноса эмбрионов, не стоит: абсолютно все доктора в лечении своих пациентов в первую очередь руководствуются принципами «не навреди». Часто женщины пугаются, прочитав в инструкции к лекарствам о том, что они противопоказаны при беременности. Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
Через 10-14 дней после положительного анализа крови на ХГЧ нужно сделать УЗИ органов малого таза, чтобы подтвердить наличие беременности.
Как правило, с 5-6 недель акушерского срока беременности в полости матки возможно определить наличие плодного яйца с эмбрионом. При этом отмечается и его сердечная деятельность, что является признаком развивающейся беременности. После того, как было зафиксировано сердцебиение у плода, можно вставать на учет по беременности, т. е. наблюдаться в условиях женской консультации или иного лицензированного медицинского учреждения, чтобы своевременно проводить необходимое обследование, составить индивидуальный план ведения беременности.
Что такое ХГЧ — “бета”?
ХГЧ — гормон, который вырабатывает сам плод, вернее плодная оболочка эмбриона (хорион). Процесс начинается сразу же при имплантации зародыша в матку. В этот момент плод ещё выглядит, как маленький пузырёк с жидкостью, состоящий из эмбриобласта (из него в будущем сформируется плод) и трофобласта (клетки, образующие хорион).
Под влиянием гонадотропина желтое тело производит гормоны, поддерживающие необходимое для нормальной беременности состояние эндометрия (внутренней оболочки матки). Повышение концентрации ХГЧ говорит о том, что оплодотворение состоялось.
В состав ХГЧ входят:
- Альфа-субъединицы. Их не определяют, так как они не имеют диагностического значения при беременности.
- Бета-субъединицы, позволяющие определять факт зачатия и срок развития плода.
Вот почему под понятием хорионический гонадотропин при анализах на беременность подразумевают его бета-компонент.
Эмбрион 20 недель -30 недель
Почувствовали пинок? Теперь малыш так общается с мамой. Если маме грустно, она чем-то расстроена или вокруг громкая музыка, накурено, душно, малыш бурно выражает своё мнение. Сначала несмело, но к концу беременности этот способ общения уже не будет вызывать умиление. Постоянные пинки изнутри могут быть довольно болезненны. Внезапный шум или испуг матери приводит к аналогичному ответу ребёнка. Возникают охранительные рефлексы.
В легких завершается формирование дыхательных альвеол. На руках образуются отпечатки пальцев. Быстрее всего идёт развитие мозга. Образуются нейронные связи. Малыш может моргать. Образуется иммунная система. Органы дыхания развиты достаточно, чтобы обеспечить дыхание в случае преждевременных родов, но иногда только с медицинской помощью и специальной аппаратурой. Появляется жировая ткань. К 30 неделям рост достигает 40-43 см, вес до 1,5 кг.
Девятый
Женщина и ее ребенок выходят на финишную прямую. Это заключительный месяц беременности и третьего триместра. Роды могут случиться в любое время. Девятым месяцем считают срок от 35,5 недель и вплоть до родов. С 37 недель роды перестают считаться преждевременными, а малыш – недоношенным.
Готовится к родам не только женщина, но и ее кроха. Он «оттачивает» адаптационные навыки, поскольку ему предстоит скоро кардинально сменить среду обитания. На 35 неделе обычно происходит опущение живота у первородящих, позднее – у рожающих повторно. Малыши занимают теперь место в нижней части матки и головкой давят на внутренний зев шейки матки, приближая тем самым ее созревание и раскрытие.
Кости скелета малыша окрепли, стали твердыми, исключение составляют лишь кости черепа, которым положено оставаться подвижными и относительно мягкими для успешного прохождения малыша по родовым путям. Активно растут волосы и ногти малютки. С 37 недели настраиваются органы чувств, которые начнут в полной мере трудиться сразу после появления ребенка на свет. Выработка сурфактанта практически завершена.
На 38 неделю приходится около трети всех родов, но больше всего малышей рождается на 39-40 неделе. Если этого не происходит, то с 40 полных недель малыш начинает страдать от тесноты в матке, у него начинает вырабатываться гормон стресса адреналин. До 42 недели беременность не считается переношенной, она – пролонгированная.
Матка почти не растет – пика своего роста она достигла в 36 недель. Ближе к родам могут появиться слизистые выделения с кровянистыми примесями – так отходит из цервикального канала так называемая слизистая пробка. После этого события, а также при подтекании вод женщине не рекомендуется заниматься сексом и принимать ванну, чтобы инфекция не проникла в полость матки.
Наблюдаются самые разнообразные болевые ощущения – ломота в спине и пояснице, боль в лобке, копчике. Меняется настроение, эмоциональное состояние. Часто обостряются цистит и геморрой, а также варикозное расширение вен. У всех беременных появляется молозиво, незадолго до родов оно становится более светлым, более жидким. Молоко появляется только через 2-3 дня после родов.
Также противопоказаны, как и в любом другом месяце, алкоголь, кофе, курение. Волосы лучше не красить, ведь плацента стала более тонкой, ее ресурсы исчерпаны.
Знание особенностей беременности по месяцам поможет женщине лучше ориентироваться в том, что происходит, и выстраивать свою повседневную жизнь так, чтобы и для нее, и для малыша было как можно больше пользы.
Далее, смотрите короткое видео – беременность: от зачатия до родов.
Как определить срок беременности
Проводить любые тесты на первой неделе нет никакого смысла: они не покажут положительного результата, даже если в организме уже начались определенные изменения. Однако со второй недели женщина уже может узнать о своем положении. Для того чтобы выявить беременность, можно воспользоваться несколькими вариантами анализа.
С помощью современных экспресс-тестов.
Некоторые полоски очень чувствительны к уровню ХГЧ: на второй неделе беременности подойдут только такие экспресс-тесты. Купить их можно в любой аптеке, а для проведения анализа достаточно следовать инструкции на упаковке. Самые современные варианты тестовых полосок могут не только подтвердить или опровергнуть факт беременности, но даже указать ее примерные сроки.
При сдаче теста на ХГЧ.
Хорионический гонадотропин – это «гормон беременности». Именно изменение его уровня показывает, что в организме будущей матери началась гормональная перестройка. Во время беременности он повышается каждые два дня, так что к началу второй недели его уровень может достигать 100–150 единиц.
На УЗИ.
Ультразвуковое исследование на этом сроке не проводится, если речь идет о здоровой женщине: рассмотреть оплодотворенную яйцеклетку еще невозможно. Если же будущая мама уже сталкивалась с проблемами зачатия или самопроизвольным прерыванием беременности, УЗИ поможет определить, готов ли эндометрий к зачатию. Кроме того, дополнительная диагностика показана женщинам, прибегнувшим к ЭКО.
Эмбрион 12 недель — 13 недель
Эмбрион 12 недель. Фото
В этот период можно посетить доктора, сделать УЗИ исследование в режиме 3D реконструкции. Вот первый портрет вашего малыша. УЗИ с почти 100% точностью может определить пол ребёнка. Во время УЗИ проводится скриннинг на патологии развития. Пальчик теперь можно посасывать – появился сосательный рефлекс. Печень и поджелудочная железа продуцируют секреты. В кишечнике образуется меконий – первородный кал. Завершается формирование половых органов. Рост малыша около 15 см, вес 40-50 гр. Несмотря на то, что ребёнок так мал, это уже человек. Все органы на своих местах, теперь его организм будет более устойчив к негативным воздействиям. Остаётся только расти. Первый триместр закончился.
Второе плановое УЗИ: на 20-24 неделе
Обследование во втором триместре – крайне важное мероприятие. К 22 неделе беременности все внутренние системы и органы ребенка практически сформированы и наблюдается его активная двигательная активность, поэтому можно оценить состояние ребенка и детально рассмотреть его со всех сторон
Кроме того, именно тогда будущие родители могут узнать пол ребенка.
Основные цели второго исследования:
- проведение фетометрии – определение биометрических показателей (длина трубчатых костей, окружность головы, живота, бипариетальный и лобно-затылочный размер). По полученным данным вычисляется вес ребенка;
- выявление возможных патологий развития плода;
- оценка размеров, зрелости, структуры и расположения плаценты;
- проведение допплерометрии – исследования маточно-плацентарного кровообращения и кровотока в аорте и среднемозговой артерии плода;
- оценка пуповины – возможно обнаружение обвития вокруг шеи плода, однако на этом сроке это не опасно, поскольку ребенок активно двигается и ситуация может разрешиться сама собой;
- оценка шейки матки. Нормальный размер – не менее 3 см. С приближением родов она укорачивается и сглаживается. Внутренний зев должен быть полностью закрыт. Нарушение этих параметров указывает на истмико-цервикальную недостаточность, требующую наложения швов на шейку матки или введения акушерского пессария.
Тест на беременность
Сегодня его можно купить в каждой аптеке, причем нужно это сделать уже в 1 день после задержки месячных.
Конечно, он обойдется дороже, но ведь смысл проведения процедуры как раз и заключается в том, чтобы подтвердить или опровергнуть первые подозрения о развитии эмбриона
Важно также выполнить несколько условий:
- Четко следовать требованиям, прописанным в инструкции;
- Проводить тестирование в утренние часы – во-первых, в это время имеющийся в организме гормон ХГЧ достигает высшей концентрации, во-вторых, выдерживается рекомендуемое промежуточное время между мочеиспусканием (оно должно составлять до 5-6 часов);
- Повторить тестирование при появлении второй размытой полоски.
К преимуществам такого способа определения беременности относят то, что его можно провести в домашних условиях без какого-либо вреда здоровью. Недостатки: результаты часто оказываются ложными при неправильном использовании теста, при наличии у женщины новообразований или приеме ею гормоносодержащих средств.
УЗИ на ранних сроках беременности
Положительный результат крови подтверждает УЗ-диагностика. Гинеколог обычно дает направление на УЗИ уже с 5-го дня задержки месячных, что, как правило, может соответствовать 3-недельному развитию эмбриона. Плюсы такого способа определения беременности несомненны: можно выявить не только обычную, но также внематочную и многоплодную беременность.
УЗИ на определение беременности проводится трансвагинально или абдоминально. При трансвагинальном УЗИ – он считается в данном случае более эффективным – во влагалище женщины вводится датчик с надетым на него презервативом. Это дает специалисту возможность рассмотреть содержимое матки и обнаружить околоплодное яйцо. УЗИ проводится при пустом мочевом пузыре, пациентка лежит на кушетке.
Для абдоминального УЗИ женщине, напротив, понадобится выпить 2-3 стакана чистой воды за час до процедуры или не мочиться в течение предшествующих 3-х часов. При таком способе специалист водит датчиком по животу женщины, поэтому обнаружить эмбрион на раннем сроке сложнее – ультразвуковым лучам, которым необходимо преодолеть стенку брюшной полости, может мешать подкожная клетчатка.
В заключение нужно отметить, что анализ крови на наличие ХГЧ и УЗИ важны не только при определении наличия беременности, но и во время контроля за развитием плода. Они позволяют уточнить срок беременности и предполагаемых родов, вовремя распознать любую патологию и в случае необходимости назначить лечение или даже прервать ее еще на раннем сроке.
Заключение
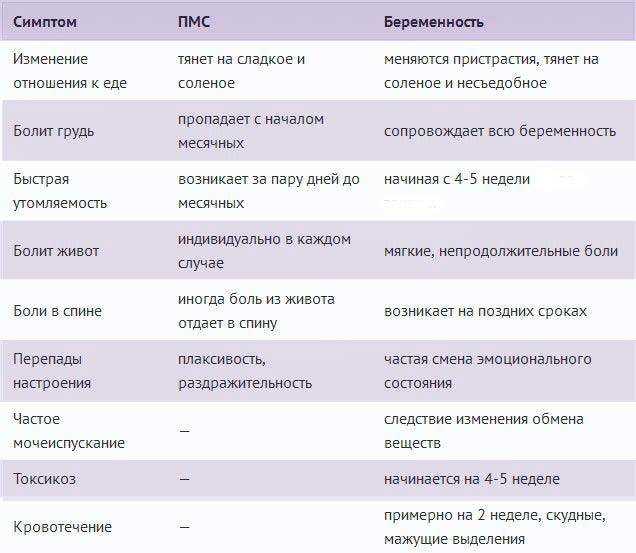
Вторая неделя беременности часто проходит незамеченной, так как у большинства женщин не наблюдается никаких симптомов. Однако уже на этом этапе вы можете сделать экспресс-тест, который покажет положительный результат. При запланированной беременности рекомендуется скорректировать питание, вместе с акушером-гинекологом подобрав подходящие добавки. Не забывайте о том, что вторая неделя критическая. Это значит, что на этом этапе стоит по возможности избегать стрессов, чрезмерной физической активности и при наличии противопоказаний не вести активную половую жизнь. Все показания определяются только врачом. В случае соблюдения медицинских показаний снизятся все возможные риски, и Вы станете счастливой мамой здорового малыша.
* Рекомендации ВОЗ по оказанию дородовой помощи для формирования положительного опыта беременности.
** «Как родить здорового ребенка» (Методические рекомендации Департамента здравоохранения г. Москвы для будущих родителей).
*** Ю. Э. Доброхотова, Е. И. Боровкова «Питание во время беременности».
(
оценок; рейтинг статьи )