Общее описание
 Не менее чем за три месяца до предполагаемого срока зачатия рекомендуется сдать следующие анализы.
Не менее чем за три месяца до предполагаемого срока зачатия рекомендуется сдать следующие анализы.
1. Группа крови, резус-фактор у обоих супругов: если у женщины положительный резус-фактор, проблем нет. Если будущая мама имеет отрицательный резус-фактор и у нее первая группа крови, а у отца — отличная от первой, необходим анализ на антитела к резус-фактору или на АВ0-антитела.
2. Анализ на инфекции, передающиеся половым путем: общий мазок.
3. Анализ на скрытые инфекции методом ПЦР у обоих супругов:
- хламидии;
- микоплазмы;
- уреаплазмы;
- гонококки;
- вирус простого герпеса;
- вирус папилломы человека;
- гарднереллы;
- цитомегаловирус;
- кандидоз;
- стрептококки группы Б;
- золотистый стафилококк;
- энтерококки;
- кишечную палочку.
4. Определение антител к вирусам, бактериям, простейшим в крови (ИФА). Наличие антител IgG означает инфицирование теми или иными бактериями или вирусами еще до беременности. Наличие IgM означает острую стадию инфекционного заболевания.
- IgG, IgM к герпесу (ВПГ);
- IgG, IgM к цитомегаловирусу (ЦМВ) ;
- IgG, IgM к токсоплазмам;
- IgG, IgM к краснухе;
- IgG, IgM к хламидиям;
- IgG, IgM к листериям.
5. Бактериологический посев: определение состояние нормальной микрофлоры влагалища и наличие условно-патогенной флоры.
6. Гормональное обследование репродуктивной системы (у кого проблемы с зачатием были ранее; если попыток забеременеть не было, эти анализы сдаются по желанию):
- ЛГ;
- ФСГ;
- пролактин;
- эстрадиол;
- прогестерон;
- тестостерон;
- 17-ОПК;
- ДГЭА-С;
- кортизол.
7. Определение функции щитовидной железы (обязательно провериться тем, у кого с ней проблемы, остальным — по желанию):
- тиреотропный гормон (ТТГ);
- трийодтиронин (Т3) общий;
- трийодтиронин (Т3) свободный;
- тироксин (Т4) общий;
- тироксин (Т4) свободный;
- тиреоглобулин (ТГ);
- тироксин-связывающий белок (ТСГ);
- антитела к рецепторам ТТГ.
8. Определение волчаночного антикоагулянта, антител к хорионическому гонадотропину, антител к фосфолипидам — факторы раннего невынашивания.
9. Общий клинический анализ крови (гемоглобин, эритроциты, лейкоциты, тромбоциты, СОЭ, цветовой показатель, лейкоцитарная формула).
10. Гемостазиограмма — основные показатели свертывания крови.
11. Биохимический анализ крови.
12. Общий анализ мочи.
13. УЗИ органов малого таза.
14. График базальной температуры.
Чем опасны инфекции для плода?
Если инфицирование женщины произошло задолго до зачатия малыша, то на момент беременности в её организме уже выработались антитела к вирусу, и риск внутриутробного инфицирования плода достаточно мал, но из-за токсического действия любого из перечисленных вирусов наблюдаются изменения в плаценте, которые могут привести к гипоксии плода, задержке в развитии.
Если инфицирование женщины произошло во время беременности, то плод заражается от матери внутриутробно. Инфицирование незадолго до беременности или на ранних сроках чаще всего приводит к выкидышу.
Внутриутробное инфицирование может как сразу проявляться врожденными пороками плода, так и протекать бессимптомно (скрыто), но в какой-то момент вылиться в хроническую форму с отягощающими последствиями для маленького организма.
Женщине наличие инфекционного заболевания приносит дискомфорт и другие малоприятные ощущения. К тому же инфекция, протекающая в организме будущей мамы, отягощает течение беременности (может наблюдаться эндометрит, миометрит, отслойка плаценты, подтекание или преждевременное отхождение околоплодных вод, мало- или многоводие), а это, в свою очередь, негативно сказывается на состоянии здоровья плода.
Поэтому лечение всех имеющихся заболеваний рекомендуется провести ещё до беременности, но если женщина узнала о своём положении внезапно, то медикаментозную терапию необходимо провести незамедлительно, как только стало известно о недуге или же сразу после родов, чтобы не заразить кроху, если это не произошло ранее.
Другие обследования
Одни лишь результаты анализов не позволяют сформировать полное представление о состоянии здоровья женщины и ребенка. Поэтому беременным назначают и другие обследования:
- УЗИ. Женщине предстоит три ультразвуковых скрининга: в 10–14, 20–24, 32–36 недель.
- ЭКГ. Нужно сделать, когда женщина становится на учет.
- КТГ (кардиотокограмму) проводят еженедельно с 32 недель. КТГ показывает сердцебиение и шевеление плода, сокращения матки.
- Допплер-исследование. Проводят на 30–32-й неделе. Позволяет понять, достаточно ли кислорода и питательных веществ ребенок получает через плаценту.
Не менее важен и осмотр профильных специалистов. В первом триместре нужно посетить отоларинголога, стоматолога, офтальмолога, эндокринолога, а также терапевта
В третьем триместре предстоит повторная консультация терапевта и офтальмолога – их заключение важно, например, при определении способа родоразрешения (естественные роды или кесарево сечение)
На протяжении всей беременности необходимо посещать гинеколога: один раз в 3 недели в первом триместре, один раз в 2 недели – во втором, один раз в неделю – в третьем.
Помните, что при вынашивании ребенка важно не только своевременно проходить назначенные исследования и тесты, но и внимательно следовать рекомендациям врачей
Так, женщинам рекомендуют обратить внимание на питание, избегать стрессов, чаще гулять на свежем воздухе
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
ToRCH-инфекции и беременность: как обрести уверенность и безопасность?
Заботиться о защите своего будущего ребенка от ToRCH-инфекций надо начинать еще на этапе планирования беременности. Прежде всего, следует пройти диагностику ToRCH-инфекций и выяснить, подверглись ли вы уже инфицированию или нет.
Если в Вашей крови будут выявлены антитела к какой-либо ToRCH-инфекции, это значит, что Ваш организм уже боролся с данной болезнью и выработал к ней специфический иммунитет.
Если вы уже переболели токсоплазмозом или краснухой (в организме присутствуют антитела к возбудителям этих болезней), повторное заболевание вам не грозит.
Если антител к токсоплазме не обнаружится, от вас потребуется повышенная бдительность: надо будет тщательно соблюдать правила гигиены, следить за тем, чтобы мясо, которое вы собираетесь есть, прошло должную термическую обработку, держаться от кошек подальше.
При отсутствии антител к краснухе вам могут порекомендовать сделать прививку. Прививка от краснухи обеспечивает иммунитет на длительный срок (до 20 лет). Однако, если вы уже забеременели, прививку делать нельзя.
Если анализы показали, что в организме присутствуют цитомегаловирус или вирус герпеса, но они находятся в «спящем» состоянии, прямой угрозы для будущего ребенка нет. Если вы являетесь носителем этих инфекций и вынашиваете ребенка, вам, прежде всего, надо заботиться о поддержании и укреплении иммунитета, что позволит избежать обострений заболевания. Если обострение всё же произошло, назначается лечение антивирусными препаратами и иммуномодуляторами.
Отсутствие антител к цитомегаловирусу и вирусу герпеса означает, что во время беременности возможно первичное заражение, а значит, в этот период надо особенно внимательно относиться к своему здоровью и контактам с окружающими людьми.
С чего начать подготовку к беременности
Программа подготовки к беременности будет зависеть от общего уровня здоровья женщины, наличия/отсутствия беременностей и характера их исходов. Анализы являются неотъемлемым атрибутом для первичной оценки функционального состояния женского организма. Однако не только исследования, но и изменение образа жизни позволяют достичь желаемого результата.
На этапе подготовки к беременности важно исключить вредные привычки. Особенно негативно на состоянии репродуктивной системы сказывается курение
Стоит знать, что полностью устранить те неблагоприятные последствия, которые спровоцированы никотином и продуктами горения, удастся только в том случае, если от момента отказа от сигарет и до момента зачатия пройдет не менее 3 лет. Такая подготовка к беременности будет считаться правильной, однако не всегда у пары есть время на ожидание — биологическое часы все-таки бегут вперед. Гинекологи дают простой совет — бросайте курить и начинайте полноценную подготовку к беременности с приемом витаминов и полезных веществ в адекватной (как правило, повышенной) дозировке.
Помимо этого, следуйте простым правилам:
- полноценно высыпайтесь — ночной сон должен продолжаться не менее 8 часов;
- сбалансированно питайтесь — для насыщения женского организма витаминами и минералами следует употреблять жирную морскую рыбу, творог, нежирные сорта мяса, овощи, зелень и фрукты;
- занимайтесь сексом регулярно и с любовью — половая близость должна быть 3-4 раза в неделю и происходить на благоприятном психоэмоциональном фоне.
Понятие пренатального ухода (обследования)
Целью пренатального обследования является:
1) профилактика, скрининг и устранение возможных осложнений для матери и плода, включая социально-экономические, эмоциональные, общие медицинские и акушерские факторы;
2) образованность пациентов по физиологии и патологии беременности, родов, послеродового и раннего неонатального периода; рекомендации для улучшения здоровья матери и ребенка;
3) обеспечение адекватной психологической поддержки со стороны врача, партнера и семьи, особенно в случае первой беременности.
Итак, пренатальный уход должен начинаться в преконцепционном периоде (преконцепционный уход) и заканчиваться через год после родов.
Пренатальный уход включает систематическое амбулаторное обследование беременной, которое осуществляется по четко определенному плану и предусматривает скрининговые тесты, позволяющие выявить любые отклонения от физиологического течения беременности.
Пренатальный уход включает:
- Детальное выяснение жалоб беременной и тщательный сбор анамнеза, выявление существующих до беременности факторов высокого риска заболеваний и, в случае необходимости, консультации смежных специалистов;
- Общее объективное клинико-лабораторное обследование беременных; контроль за массой тела;
- Наружное акушерское обследование;
- Внутреннее акушерское обследование;
- Пренатальное исследование состояния плода, выявления возможных осложнений;
- Рекомендации по гигиене, режиме, диете во время беременности;
- Подготовку к родам.
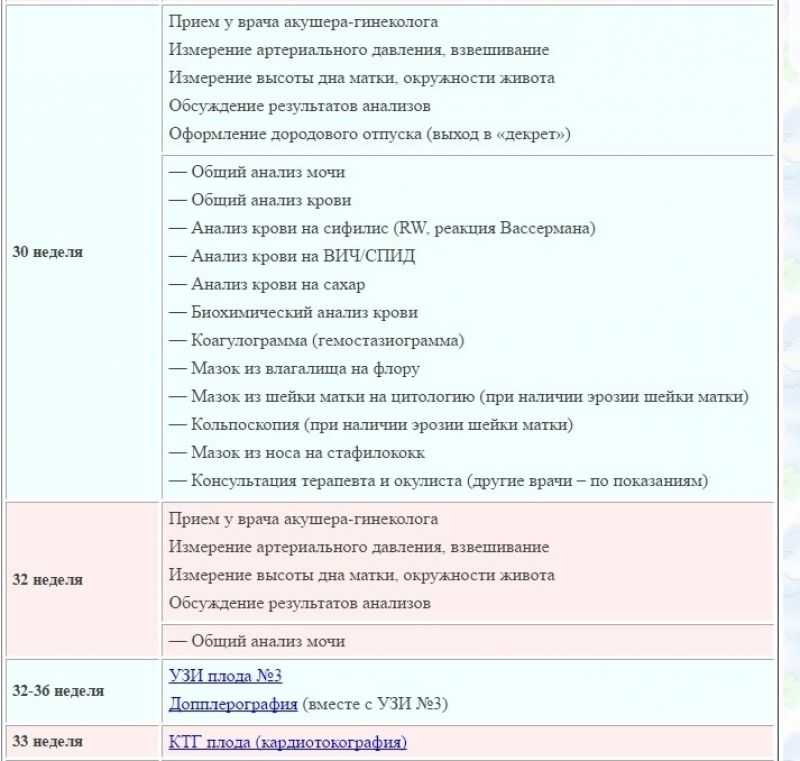
Третий триместр беременности: анализы после 28 недели
С 32 недели беременности работающие женщины имеют право уходить в декретный отпуск. Для его оформления им
понадобится посетить женскую консультацию и собрать необходимые документы. Именно на этом сроке гестации
рекомендуется пройти третье по счету и последнее при нормальном течении беременности УЗИ с доплерометрией,
которое позволяет оценить:
- состояние здоровья плода с определением патологий, которые невозможно было диагностировать в первом и
втором триместре; - рост и развитие ребенка, а также наличие задержки внутриутробного развития (если имеется);
- точное месторасположения плаценты, пуповины и малыша;
- количество околоплодных вод.
Доплерометрия дает возможность оценить кровоток по сосудам пуповины и плаценты. Для чего необходим допплер?
Все очень просто. По состоянию кровотока можно судить о качестве внутриутробного питания малыша и
предположить его гипоксию (недостаток кислорода). Кроме того, врач может дополнительно назначить
кардиотокографию.
Ближе к 36 неделе беременная женщина еще раз сдает анализы крови на ВИЧ, гепатиты и сифилис, а также мазок из
влагалища и биохимический тест крови. Если все эти анализы окажутся в норме, тогда женщина может спокойно
ожидать наступления родов, посещая своего врача каждую неделю. В случае наличия отклонений по результатам
тестов, пациентку берут под контроль или госпитализируют для дальнейшего обследования и лечения
(сохранение).
Не стоит забывать, что своевременные обследования помогают предупредить развитие сложных вариантов течения
беременности и позволяют диагностировать заболевания на ранних сроках, когда они легче поддаются коррекции.
Это особенно важно в период беременности, поскольку дает возможность сохранить здоровье будущего малыша и
исключить риск осложнений у матери
Этапы подготовки к беременности

Условно программа подготовки к беременности складывается из следующих этапов:
- обследование обоих супругов — стандартный или расширенный скрининг;
- отказ от вредных привычек и нормализация образа жизни;
- начало приема нутрицевтиков — препаратов, которые насыщают организм полезными витаминами (фолиевая кислота и др.), минералами (йод, железо) и другими веществами, способствующими зачатию;
- медикаментозная коррекция выявленных нарушений — гинеколог назначает консервативное или даже оперативное лечение с учетом установленного диагноза;
- лабораторное, инструментальное и объективное подтверждение того, что проблема устранена.
После прохождения всех этих этапов и констатации полного здоровья или стойкой ремиссии можно приступать к процессу зачатия.
Что и зачем рекомендуется принимать, женщинам планирующим беременность?
Фолаты — обязательное назначение! Неуклонно растущая частота врождённых дефектов — плата за достижения цивилизации. Внутриутробные аномалии плода занимают немалую долю в структуре младенческой смертности и инвалидности с детства. Недостаток фолатов приводит к таким порокам, как врождённые дефекты нервной трубки, анэнцефалия (отсутсвие головного мозга), spina bifida- обнажаются оболочки спинного мозга, а при выраженном дефекте содержимое спинного мозга (оболочки и нервная ткань) через костный дефект выходит за пределы спинномозгового канала.
Для профилактики дефекта нервной трубки (ДНТ), других пороков развития и осложнённого течения беременности всем без исключения женщинам, готовящимся к зачатию, необходимо в течение 3 месяцев предгравидарной подготовки и как минимум на протяжении I триместра гестации принимать фолаты. Фолаты это фолиевая кислота. Дозировка подбирается индивидуально, в зависимости от группы риска.
Прием препаратов железа при наличии показаний. Подтвержден удивительный факт: адекватное содержание железа в организме, особенно во время внутриутробного развития и первых 2 лет постнатальной жизни, определяет становление интеллекта.
Установлено, что анемия во время беременности ассоциирована со значительно более высокими рисками: низкой массы тела при рождении, преждевременных родов, перинатальной смерти, неонатальной смерти. Следует заметить, что компенсаторно-приспособительные механизмы со стороны фетоплацентарного комплекса нивелируют начальные патологические процессы: «оборону» удаётся держать благодаря увеличению массы плаценты, возрастанию ёмкости капиллярной сети с образованием большей площади газообмена, ускорению кровотока за счёт увеличения частоты сердечных сокращений и минутного объёма сердца матери и плода, способности фетального гемоглобина быстро присоединять и легко отдавать кислород тканям, а также благодаря тому, что для плода большой удельный вес имеет анаэробный обмен, повышающий его устойчивость к гипоксии
Однако всё это работает лишь до поры до времени, пока не наступит истощение компенсаторных механизмов.
Важно определить железодефицитную анемию и латентный дефицит железа.
Чем восполнять железодефицит? Профилактику и лечение железодефицита целесообразно начинать с пероральных препаратов железа (конечно, если к таковым нет противопоказаний, например заболеваний желудочно-кишечного тракта): они просты в использовании, наиболее дёшевы, доступны. Препараты железа назначаются не всем женщинам, а только по показаниям.
Прием препаратов полиненасыщенные жирных кислот (ПНЖК). Оптимальный способ увеличения поступления ПНЖК — расширение диеты, при невозможности — медикаментозно»
Необходимость приема препаратов решается строго лечащим врачом.
Обязательный прием препаратов йода. Гормоны щитовидной железы выполняют множество жизненно важных функций, в том числе регулируют обмен белков, жиров, углеводов и энергии в организме, деятельность головного мозга, нервной и сердечно-сосудистой систем, половых и молочных желез, а также рост и развитие ребенка. В последние годы распространенность заболеваний ЩЖ у беременных растет, что, несомненно, определяет состояние физического и психического здоровья подрастающего поколения, так как установлено, что даже субклинические формы тиреоидной патологии у матери могут крайне неблагоприятно отразиться на состоянии плода и новорожденного.
Оптимальным временем начала йодопрофилактики является 3–6 месяцев до зачатия, весь период беременности и в дальнейшем при кормлении грудью. При наступлении беременности и при лактации количество потребляемого женщиной йода должно быть увеличено.
Желательный прием витамина D.
Всем женщинам, готовящимся к зачатию, желательно получать витамин D в профилактических дозах. Решение вопроса о назначении более высоких доз витамина D необходимо принимать на основании определения его концентрации в крови. Гиповитаминоз D подлежит обязательной коррекции.
Всем, кто решил стать счастливыми папами и мамами, нужно готовиться к зачатию своевременно!
В нашем центре охраны здоровья семьи и репродукции «Красная горка» проводится обследование и консультирование квалифицированными акушер-гинекологами, урологами, лабораторная диагностика, правильная оценка результатов ваших обследований и назначение правильной подготовки к беременности.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
Список обязательных обследований
Даже самые современные лабораторные методы не позволяют получить максимально полную картину здоровья беременной и особенностей развития малыша. Поэтому в дополнение к ним применяются и другие направления диагностики.
УЗИ. Ультразвуковое исследование назначается трижды: на 10-12-й, 20-22-й и 30-32-й неделях беременности. Оно помогает оценить различные аспекты развития плода, его положение, качество кровообращения в плаценте, а также выявить ряд отклонений, которые требуют медикаментозной или иной коррекции и индивидуального планирования родов.
Измерение массы тела. При постановке беременной на учет в женской консультации измеряется и фиксируется масса тела. При каждом последующем визите врач будет сравнивать предыдущие результаты с нынешними и на основании этого делать выводы о необходимости дополнительных исследований, коррекции питания и пр. Это необходимо, так как слишком быстрый или недостаточный набор веса у будущей мамы может сигнализировать как о неправильном питании, так и о развитии ряда осложнений – много- или маловодия, отеках и нарушениях работы почек и др.
Определение ВДМ. ВДМ, или высота дна матки, – это важный показатель, помогающий оценить качество протекания беременности, ее срок и некоторые критерии развития плода. Матка увеличивается в соответствии со сроком беременности: в норме – примерно на 1 см в течение каждой недели. Но если результаты измерения отклоняются более чем на 2 см, это может указывать:
- на особенности строения таза: при слишком узком матка быстрее растет вверх, а при широком – медленнее;
- неправильно установленный срок беременности;
- очень крупный либо маленький плод или многоплодную беременность;
- многоводие и др.
Аускультация плода. С помощью акушерского стетоскопа или специального портативного устройства врач может услышать сердцебиение малыша. Это исследование начинает проводиться со второй половины беременности при каждом осмотре и продолжается вплоть до родов. Это важный показатель, который дает информацию не только о сердечном ритме и частоте сокращений сердца малыша, но даже о его положении. В зависимости от того, какую позицию плод занял в матке, его сердце наиболее отчетливо звучит с левой или с правой стороны живота матери, ниже или выше пупка. А если малышей двое или трое, то их сердцебиения прослушиваются в разных отделах матки.
Нормы
- Группа крови, резус-фактор у обоих супругов — в норме резус-конфликта быть не должно.
- Анализ на инфекции, передающиеся половым путем: общий мазок — в норме результат отрицательный.
- Анализ на скрытые инфекции методом ПЦР у обоих супругов — в норме результат отрицательный.
- Определение антител к вирусам, бактериям, простейшим в крови (ИФА) — в норме результат отрицательный.
- Бактериологический посев — в норме результат отрицательный.
- Гормональное обследование репродуктивной системы — в норме показатели должны быть в пределах референсных значений.
- Определение функции щитовидной железы — в норме показатели должны быть в пределах референсных значений.
- Определение волчаночного антикоагулянта, антител к хорионическому гонадотропину, антител к фосфолипидам — в норме результат отрицательный.
- Общий клинический анализ крови — в норме показатели должны быть в пределах референсных значений.
- Гемостазиограмма — в норме показатели должны быть в пределах референсных значений.
- Биохимический анализ крови — в норме показатели должны быть в пределах референсных значений.
- Общий анализ мочи — в норме показатели должны быть в пределах референсных значений.
- УЗИ органов малого таза — в норме без патологических изменений.
- График базальной температуры — должен быть без отклонений от нормы.
Анализы и обследования по триместрам
Хотя многие анализы и методы аппаратной диагностики дублируются на протяжении всей беременности, они предназначены для оценки разных критериев и показателей.
Первый триместр
В этот период важно точно определить срок беременности, ее одно- или многоплодность и исключить ее внематочное расположение. Кроме того, именно в первом триместре надо выявить возможные отклонения в развитии плода (например, хромосомные нарушения) и в состоянии здоровья матери
Это позволяет принять необходимые и своевременные меры для рождения крепкого малыша и сохранения здоровья матери.
Второй триместр. На этом сроке оцениваются более подробные критерии развития плода – работа его внутренних органов, размеры и строение головного мозга и др. Также во втором триместре могут особенно активно проявляться ранее не выявленные заболевания у будущей мамы, а также нарушения протекания беременности – многоводие, гестоз и другие состояния, требующие специального лечения.
Третий триместр. В этот период наибольшее значение имеет подготовка к родам. Оцениваются положение плода в матке, готовность родовых путей, здоровье родового канала (в том числе – касательно урогенитальных инфекций), и проводится планирование родов.
Методы диагностики ToRCH-инфекций
Для диагностики ToRCH-инфекций Вы можете обратиться в АО «Семейный доктор». Наиболее удобной формой диагностики является лабораторный профиль «Диагностика комплекса ToRCH-инфекций», который включает в себя серологические исследования на предмет выявления антител ко всем возбудителям, входящим в комплекс ToRCH-инфекций.
Тесты на авидность позволят определить, как давно в организме присутствует та или иная инфекция.
Врачи-гинекологи «Семейного доктора» проконсультируют по результатам анализов и дадут рекомендации, как обеспечить безопасность плода, выносить и родить здорового ребенка.
Серологический анализ крови
Серологический анализ позволяет выявить антитела к возбудителю конкретного заболевания. Для того, чтобы убедиться в отсутствии ToRCH-инфекций, необходимо провести анализы на антитела к каждому из четырёх заболеваний, входящих в данную группу.
Определение авидности к антителам возбудителей ToRCH
Наиболее опасно заражение ToRCH-инфекциями непосредственно в период беременности. ToRCH-инфекции широко распространены, поэтому, если присутствие соответствующих антител в крови обнаружено, это ещё не означает, что заражение произошло уже во время беременности. Для того, чтобы узнать, не было ли инфицирования именно в этот период, проводится определение авидности (оценки прочности связи между антителом и антигеном). В начале заболевания связь эта довольно слабая. Со временем иммунная система вырабатывает антитела с более высокой авидностью. Поэтому обнаружение низкоавидных антител может свидетельствовать о сравнительно недавнем инфицировании.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Оцените, насколько был полезен материал
Спасибо за оценку
Второй триместр беременности и необходимые анализы и исследования
С 14 по 28 неделю беременности женщина пребывает во втором триместре. В это время врач назначает ей
обследования, которые помогают оценить состояние будущего ребенка, определить наличие отклонений в развитии.
На 16-18 неделе специалисты могут порекомендовать (особенно беременным старше 35 лет, женщинам с
неблагоприятным акушерским анамнезом и т.п.) пройти тест с исследованием уровней альфа-фетопротеина (АФП),
хорионического гонадотропина (ХГ) и неконъюгированного эстриола (НЭ), которые являются маркерами хромосомных
аномалий. Повышенные концентрации этих веществ могут указывать на риск наличия генетических отклоненийй у
ребенка. В случае если эти показатели повышены, после проведения УЗИ женщина будет направлена на
медико-генетическое консультирование.
После 18 недели гестации (беременности) женщине необходимо пройти второе плановое ультразвуковое
исследование. Эта процедура дает возможность:
- с уверенностью определить пол будущего крохи;
- оценить развитие органов и систем ребенка и диагностировать аномалии внутриутробного развития плода;
- оценить качество околоплодных вод и измерить их количество;
- выявить предлежание плаценты.
Помимо всего, женщине необходимо каждые две-три недели посещать врача с консультативным визитом, и каждый раз
сдавать анализ крови и мочи. Это следует делать для своевременной диагностики развития анемии или нарушения
работы почек. На каждом визите врач будет оценивать ваш вес, объем живота, высоту стояния дна матки и ряд
других важных показателей. Кроме того, для исключения диабета беременных во втором триместре может быть
выполнен тест на толерантность к глюкозе.
Подводим итоги
Медицинское обследование, которое нужно проходить беременным, может показаться утомительным. Особенно если будущая мама прекрасно себя чувствует, а ее ребенок развивается в соответствии с нормами
Но важно помнить, что регулярное посещение врача и выполнение его предписаний – это возможность предусмотреть проблемы и дать жизнь здоровому и крепкому малышу.
*Клинические рекомендации Министерства Здравоохранения Российской Федерации «Нормальная беременность»
** Рекомендации ВОЗ по оказанию дородовой помощи для формирования положительного опыта беременности
*** Клинические протоколы МЗ РК «Ведение физиологической беременности»
(2
оценок; рейтинг статьи 5.0)