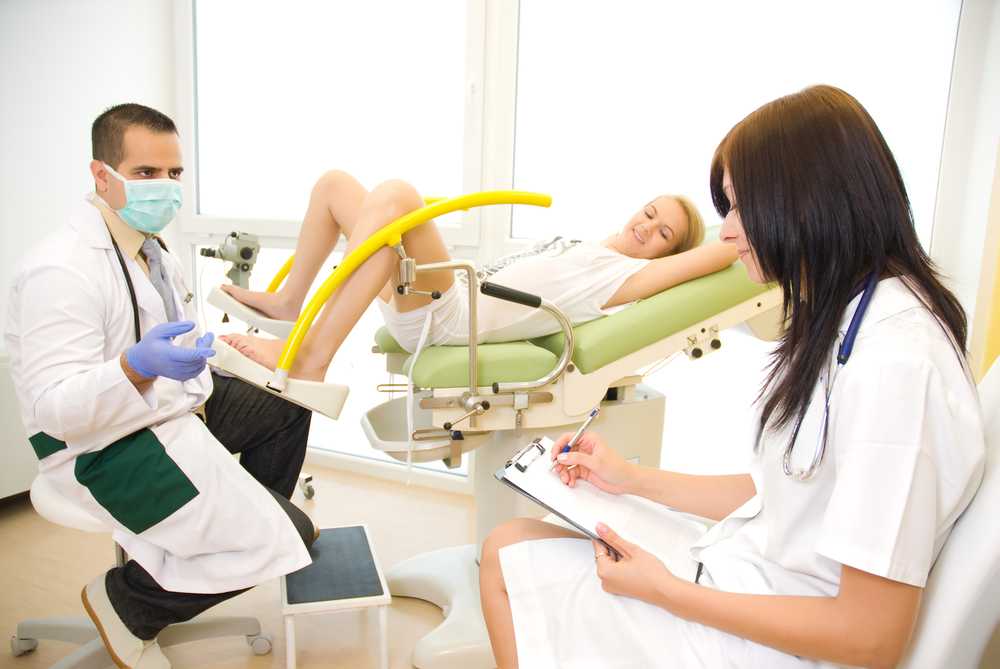
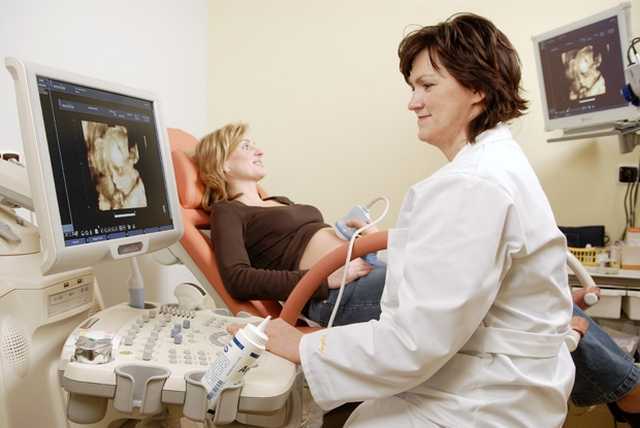
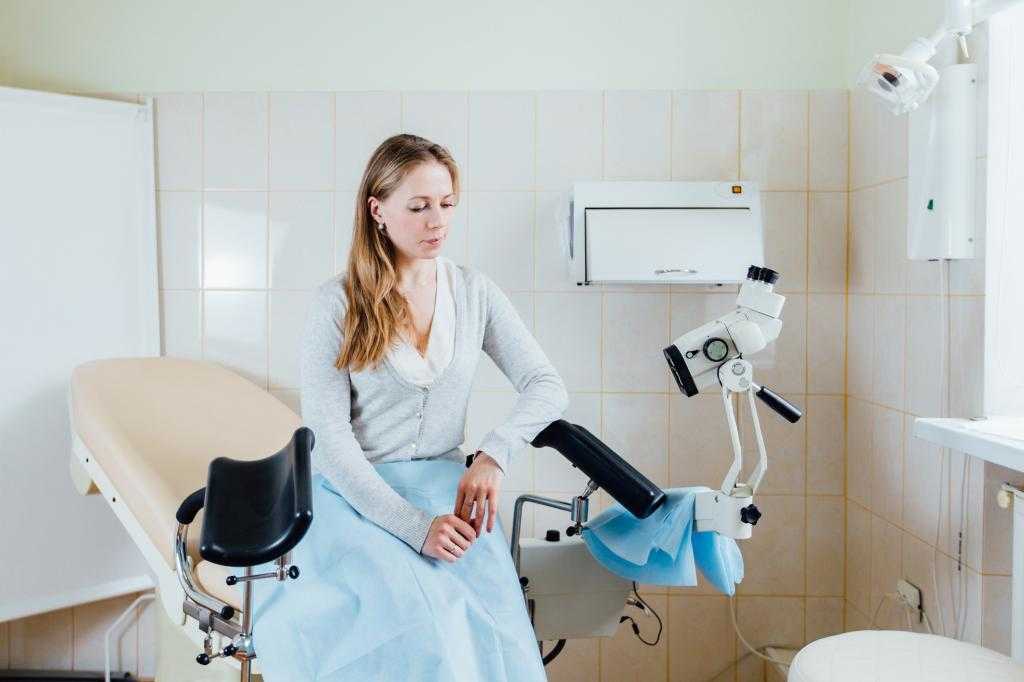
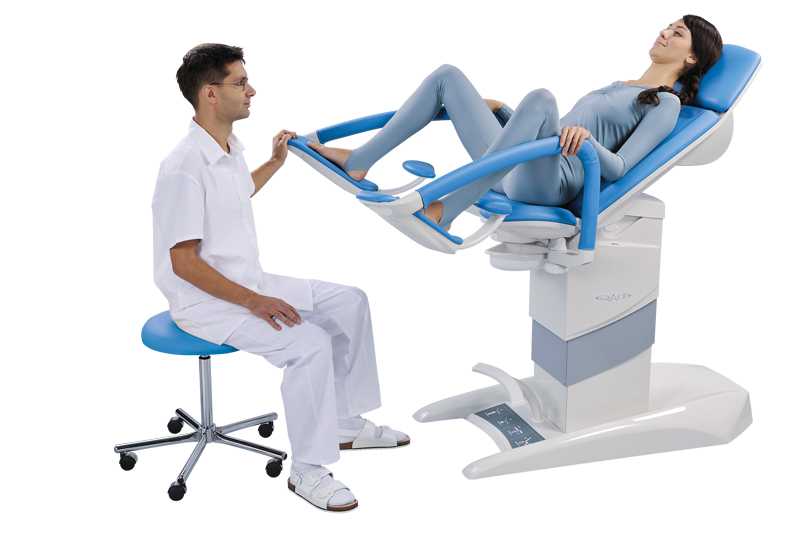
Врач не соблюдает приватность
Соблюдение приватности — это не прихоть пациентов, а часть работы медиков. Это записано в российских законах. Факт обращения за медпомощью, а также состояние здоровья, диагноз, обследование, лечение считаются врачебной тайной и подпадают под статью 13 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации».
У российских врачей есть кодекс профессиональной этики, согласно которому не допускается разглашать врачебную тайну без согласия пациента или его представителя, если того не требует закон. Это подкреплено Конституцией: в статье 23 говорится «о праве на личную тайну», а в статье 24 «о запрете распространения информации о частной жизни лица без его согласия». Так что если врач через весь коридор кричит: «У нас тут девственница с молочницей», он нарушает каждый из этих документов.
С конфиденциальностью подростков от 15 до 18 лет с августа 2020 года стало сложнее — теперь медцентры должны сообщать родителям или опекунам о полученной у них помощи. Это ставит под угрозу здоровье многих девочек, которые не пойдут гинекологу, чтобы родители не узнали о половых партнёрах, ЗППП или аборте. Хотя авторы этой поправки предполагают, что так взрослые помогут подростку принимать более взвешенные решения о здоровье.
Врач запугивает заболеваниями
Прогнозы вроде «Осталось жить пару лет, срочно рожай» очень пугают, особенно из уст человека, которого считаешь специалистом. Одна из причин этого гадания — незнание современных рекомендаций и протоколов лечения. Минздравы стран регулярно собирают актуальную и проверенную информацию в разных областях медицины и составляют руководства для врачей. Российские рекомендации в гинекологии близки к международным, и доктора должны ориентироваться на них.
Но этому следуют не все врачи. Например, в российской практике часто диагностируют эрозию шейки матки, или эктопию, а потом предлагают прижигание и пугают возможным развитием раковой опухоли. На самом деле эктопия требует лечения, только если вызывает сильный дискомфорт. Она не связана с раком или другими состояниями, которые могут к нему привести.
Читайте другие тексты проекта «Раздевайтесь»
Если диагноз или лечение вызывает сомнение, можно их проверить в рекомендациях на русском и английском языках. К тому же можно обратиться за вторым мнением другого врача или настоять на сборе врачебного консилиума, на котором диагностикой будут заниматься сразу несколько специалистов.
Появление сильной боли в животе
Сильная боль в нижней части живота является симптомом многих гинекологических заболеваний. Болевые ощущения могут быть ноющими, режущими, колющими. Особую опасность представляет собой боль, которая сопровождается повышением температуры, тошнотой, потерей сознания или кровотечением.
Иногда такое состояние может свидетельствовать о серьезной патологии, требующей срочной операции:
- Огромную опасность представляет выкидыш при внематочной беременности, т.к. при этом происходит разрыв фаллопиевой трубы. Кровотечение в таком случае является опасным для жизни, а также может привести к большой потере крови;
- Разрыв яичника или кисты. Самое частое осложнение после разрыва яичника или его кисты – большая потеря крови. Если женщина вовремя обратилась за медицинской помощью, есть возможность избежать операции.
- Повышение температуры является признаком воспалительного процесса, протекающего в органах репродуктивной системы. Поводом для срочного обращения к гинекологу является высокая температура в сочетании с болевыми ощущениями, которые возникли при следующих ситуациях:
- После прерывания беременности или гинекологической операции. В таком случае есть вероятность воспаления матки, что требует лечения антибиотиками. Иногда после аборта в матке могут остаться части плодного яйца, что и приводит к воспалению, поэтому нужно срочно обратиться к врачу для их удаления;
- При использовании внутриматочной спирали. Иногда использование спирали на протяжении долгого времени (более двух лет) может стать причиной развития воспалительного процесса в матке. В некоторых случаях, если женщина игнорирует симптомы и не обращается к врачу, воспаление может развиться настолько сильно, что потребуется удаление матки. Своевременное посещение врача позволяет избежать этого при помощи удаления спирали и проведения антибактериальной терапии;
- После полового акта. Незащищенный половой акт может стать причиной воспаления придатков. При своевременном обращении к гинекологу воспаление можно вылечить при помощи специально подобранного лечения.
- При возникновении сильной боли в животе в сочетании с другими опасными симптомами следует вызвать скорую помощь.
Иногда женщину может беспокоить не сильно выраженная боль, которая периодически исчезает и появляется снова. Такое состояние также является поводом для срочного обращения к гинекологу, т.к. периодическая боль в животе может указывать на миому, эндометриоз, спайки, разрыв яичника без излияния крови в брюшную полость, хроническое воспаление придатков.
22) Можно ли рожать самой, если до этого было кесарево сечение?
Если у вас было только одно кесарево, рожать можно. Но решение врач принимает в момент родов, потому что у вас должен быть «состоятельный» рубец (эластичный, способный выдержать давление). Это определяется по результатам ультразвука (его делают до схваток) и личным ощущениям женщины (рубец не должен болеть).
После кесарева сечения врачи рекомендуют планировать беременность в промежутке от трех до пяти лет. В этот момент ткани максимально плотные и эластичные.
Это касается и того случая, если вы не планируете рожать самостоятельно. Нужно три года, чтобы матка восстановилась. Если кесарева сечения не было, планируйте беременность через два года после родов.
Если позволяет ситуация, я за естественные роды, потому что полосная операция – это гораздо большая нагрузка на организм. Сейчас многие врачи выступают за естественные роды после кесарева сечения. В этом плане я от души советую 29 роддом. Процент кесарева здесь небольшой.
Если у вас было два кесарева, то родить самостоятельно не получится, потому что рубцовая ткань слабая и велик риск, что она не выдержит нагрузку во время беременности и родов.
Врач грубит и оскорбляет

Здесь все просто — унижать людей нельзя. В кодексе Российской федерации об административных нарушениях есть статья 5.61, которая называется «оскорбление», согласно которой унижение чести и достоинства человека, в нашем случае как пациента, так и врача, карается штрафами.
В идеальном мире врачи и пациенты берегут и уважают друг друга. В реальности первые могут быть утомлены переработками, а вторые — разочарованы системой здравоохранения. В этом случае эффективного взаимодействия не получится, пока обе стороны не увидят на другом берегу такую же личность. Лечение — это командное дело врача и пациента. Но если врач грубит, не слушает, выходит из кабинета во время приёма — пришла и ваша пора уйти к другому доктору.
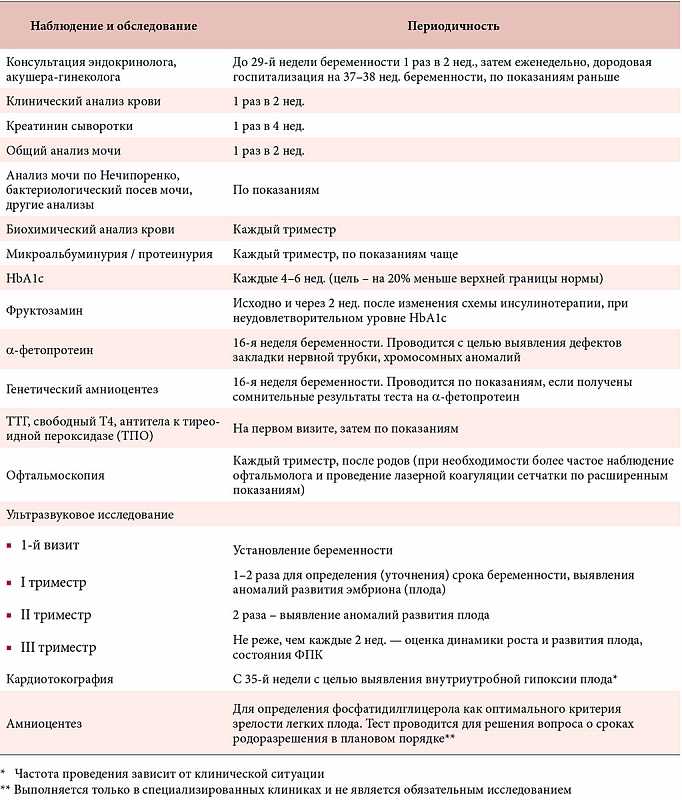
Наружный гинекологический осмотр
Наружный осмотр — простое, но очень важное гинекологическое исследование, которое проводится как в качестве профилактики, так и для непосредственной диагностики патологии (при наличии характерных жалоб или симптомов)
Во время этого осмотра, врач обращает особое внимание на все органы, расположенные в аногенитальной области — лобок, наружные и внутренние половые губы,анальное отверстие. После этого оценивается внутреннее состояние влагалища (осмотр шейки матки)
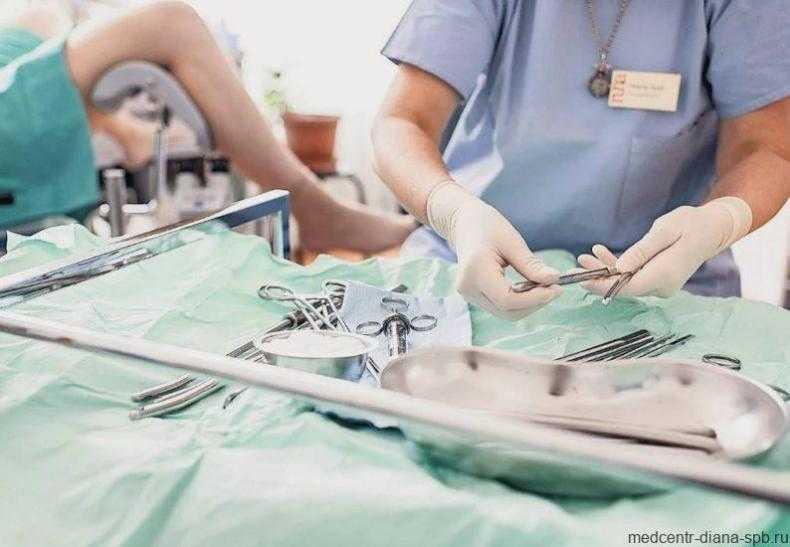
При поверхностном осмотре половых органов, врач, в первую очередь, акцентирует внимание на таких моментах, как:
- состояние кожи (сухая, жирная, засаленная и т.д.);
- характер волосяного покрова (редкое расположение волос или густое, состояние корней волос, наличие лэпа и т.д.);
- наличие выпуклостей или любых опухолей, на поверхности половых органов;
- краснота, отек участков кожи или всего органа.
При более детальном осмотре, врач раздвигает внешние половые губы, и проводит визуальный анализ состояния половых анатомических структур, оценивая:
- клитор;
- внутренние половые губы;
- отверстие мочевого канала;
- влагалище (снаружи);
- девственную плеву (у подростков).
Во время такого обследования, врач может заметить патологические выделения, что уже будет свидетельствовать о каких-либо нарушениях, в организме женщины. В такой ситуации обязательно дополнительно назначается анализ бактериального посева или микроскопия мазка. Это позволит точно определить наличие заболевания, и узнать его возбудитель.
Когда идти к гинекологу после родов?

Через 6 недель после родов молодой маме рекомендовано пройти осмотр у гинеколога. Примерно такой же период советуют удерживаться от интимной близости. Нарушения сроков в обоих случаях может вызвать негативные последствия для здоровья женщины. Поэтому не оттягивайте визит к врачу и найдите возможность попасть к специалисту. Ребенку нужна здоровая мама, тогда она сможет дать крохе океан любви и опеки. Если женщина чувствует себя нормально после естественных родов, на осмотр к нужно идти, когда прекратятся послеродовые выделения, которые могут длиться до 40 дней. Вначале они напоминают обильные месячные, примерно на 7-10-й день становятся коричневатыми и постепенно проходят совсем. Но вы можете занести в женскую консультацию выписку из роддома раньше, чтобы гинеколог зафиксировал в карточке данные о разрешении родов. После кесарева сечения к гинекологу нужно попасть через несколько дней от момента выписки из роддома.
Время
Нет каких-то жестких рамок, когда нужно идти к гинекологу после беременности. Обычно акушеры рекомендуют своим пациенткам прийти на прием через 6-8 недель после родоразрешения. На то, чтобы выждать такой срок, есть несколько причин:
- Матка и влагалище в этот период — очень чувствительные органы. В первые пару месяцев заживают мини-разрывы, восстанавливается форма и размеры матки, вульва восстанавливает слизистую. Идти на прием к гинекологу после рождения малыша, не дав организму достаточно времени для того, чтобы восстановиться и заживить раны — пустая трата времени. Ведь все дефекты, которые обнаружит акушер могут сами исчезнуть в процессе нормальной регенерации. А вот если через 6-8 недель доктор во время визита заметит отклонения от нормы, тогда говорят о возможных болезнях.
- В первые 40 дней у женщины присутствуют обильные выделения из матки через лоно. Первую неделю это кровавые сгустки и остатки плаценты, а еще 30 — сукровица и прозрачные обильные выделения. Первый осмотр после родов у гинеколога невозможен до тех пор, пока есть выделения. Это негигиенично и мешает пальпации и осмотру с помощью зеркала.
- На промежности или во влагалище могут быть наложены швы. До тех пор, пока раны полностью не заживут, опасно любое проникновение внутрь лона и напряжение, которое испытывает женщина, когда сидит в кресле врача.
- Если отложить осмотр гинеколога после родов на более поздний срок (70-80 дней после рождения малыша), у девушки могут начаться месячные, а потом она начнет жить половой жизнью. А в случае наличия заболевания или патологии секс лучше минимизировать. Но об этом может сказать только акушер. Поэтому если затянуть, то вы можете навредить себе (и здоровью своего мужа в случае инфекции), сами того не подозревая.

Когда назначают кольпоскопию, противопоказания
Как правило, осмотр кольпоскопом рекомендуется проходить раз в полгода, но он не является обязательным для здоровых женщин. Обязательно кольпоскопия проводится если в результате анализа БАК-мазка или ПАП-теста обнаруживаются значимые отклонения.
Также кольпоскопия назначается, если присутствуют:
- бородавки в области гениталий;
- эрозия шейки матки;
- воспаление шейки в любой стадии;
- подозрение на наличие рака во влагалище;
- рак матки;
- значительные изменения в форме и размерах вульвы;
- раковая опухоль на вульве;
- предрак, рак влагалища.
Противопоказаний для проведения этого исследования не существует, но доктор не будет делать обследование в критические дни и во время беременности, если нет серьезных показаний для этого.
Гинеколог назначит осмотр с кольпоскопом во время беременности, если процедуру невозможно перенести до момента появления малыша на свет, в связи с серьезной угрозой здоровью будущей мамы. Естественно, что обследование у гинеколога будет проводиться с особой аккуратностью, чтобы не спровоцировать выкидыш.
Подготовка к кольпоскопическому осмотру
Перед проведением кольпоскопии, гинеколог даст следующие рекомендации:
- Воздержание от половой жизни, даже с постоянным партнером, не менее, чем на три дня, до исследования;
- В случае наличия на половых органах, каких-либо заболеваний или воспалительных процессов, женщине строго рекомендуется воздержаться от их лечения свечами и другими вагинальными средствами. Лечение можно будет продолжить после гинекологического осмотра.
- При повышенной чувствительности к боли, перед обследованием можно принять таблетку обезболивающего. Обезболивающее лекарство выпишет врач.
Что касается даты назначения кольпоскопии, она определяется исключительно гинекологом.
Как проводится осмотр гинеколога с кольпоскопом
Кольпоскопия — это обычный гинекологический осмотр с улучшенной визуализацией. Он проводится полностью бесконтактным способом, с помощью современного аппарата, имеющего встроенный микроскоп и статичное освещение, с линзами. Обследование у гинеколога в современной клинике с применением кольпоскопа — норма в Европе!
Прибор устанавливается на специальный штатив, перед входом во влагалище женщины. Далее, врач-гинеколог, с помощью встроенного микроскопа, рассматривает ткани влагалища, под очень крупным увеличением, что позволяет отмечать даже самые мельчайшие изменения в них. Помогает гинекологу и освещение. Гинеколог, меняя угол наклона источника света, может рассмотреть рубцы или складки на оболочке влагалища со всех ракурсов.
Обычно колькоскопия проводится с детальным осмотром шейки матки и вульвы. Чтобы лучше рассмотреть поверхности, гинеколог предварительно удаляет выделения с помощью тампона. Затем, для исключения последующих выделений поверхность шейки матки смазывается 3% раствором уксусной кислоты. Если же подобную подготовку не провести, то и точных результатов, увы, получить не удастся. Бояться этого момента не нужно — максимум что чувствует женщина во время гинекологического осмотра — легкое жжение во влагалище.
Возможные последствия пренебрежения визитом к гинекологу
Здоровье человека напрямую зависит от действий самого человека. Только что родившемуся малышу нужна здоровая и сильная мать, поэтому игнорировать плановые осмотры нельзя.
Существует ряд заболеваний, с которыми женщина может столкнуться после родов (например, инфекционный эндометрит). После рождения ребенка и отделения плаценты от стенки матки, на мышечном органе может образоваться ранка, в которую легко проникнет инфекция, после чего начнется воспалительный процесс. Если вовремя не обратиться к врачу, начнется заражение крови.
Об инфекции в организме также могут свидетельствовать повышение температуры и буровато-красные выделения. В норме к 6 неделе после родов лохии должны стать практически бесцветными. Если это не произошло, нужно в обязательном порядке обратиться к врачу.
Также после родов женщина может столкнуться с такой проблемой, как мастит. Это заболевание возникает в результате застоя молока в груди и трещин на сосках. В ранки попадает инфекция, в результате чего грудь становится тяжелой и плотной, у женщины повышается температура.
Боль, возникающая во время мочеиспускания, может являться симптомом развития инфекционных заболеваний. Точный диагноз сможет поставить только врач. В частности болевой синдром может являться признаком развивающегося цистита. Для восстановления микрофлоры влагалища врачи могут назначить прием антибиотиков и уросептиков. Выбрать тот или иной препарат имеет право только специалист. Кормящая мать не должна заниматься самолечением.
Рекомендованные сроки посещения врача
Сроки посещения гинеколога устанавливаются после родов в зависимости от способа родоразрешения. Обычно врачи рекомендуют обследоваться через 1-1,5 месяца после рождения ребенка. Однако если женщину что-то беспокоит, нужно незамедлительно обращаться к специалисту. Выделения из влагалища, кровотечение, нагноение шва, боли – тревожные сигналы, которые игнорировать нельзя.
При естественных родах
В первые дни появления на свет малыша цвет выделений должен быть ярко-красным. Через 7-14 дней они светлеют. К концу месяца лохии приобретают оранжевый оттенок. К 6-8 неделе период восстановления в большинстве случаев заканчивается, выделения становятся бесцветными и слизистыми. В это время женщине надо обратиться к врачу, если ребенок появился на свет без хирургического вмешательства.
При операции кесарева сечения
После кесарева сечения женщина восстанавливается дольше. Швы на матке и брюшине – идеальное место для размножения микробов. Рубец может воспалиться и загноиться. Чтобы этого не произошло, необходимо вовремя обращаться к врачу.
За состоянием шва нужно постоянно наблюдать, поэтому гинеколог должен осмотреть женщину уже на 2-3 день после выписки. Врач может дополнительно назначить анализы и УЗИ. После обследования будет озвучена дата следующего посещения.
При осложнениях в родовом процессе

Если роды были тяжелыми, после выписки женщина должна обратиться к гинекологу в течение недели. Врач оценит общее состояние, прощупает матку и осмотрит швы.
Чтобы предотвратить воспалительные процессы или неправильное заживление слизистой, важно вовремя посетить врача. Если проигнорировать плановый осмотр, женщина после родов может столкнуться с рядом серьезных проблем
В частности с воспалением, которое со временем может привести к бесплодию.
Гинекологический осмотр женщин и девушек различается!
На прием гинеколога записываются и девушки. Внешнее гинекологическое обследование для девушек, не начавших половую жизнь и женщин, потерявших девственность будет различаться. Существует 3 варианта осмотра: ректо-вагинальное, влагалищное и ректальное. Что касается первых двух, то они способны дать в разы больше информации, чем последнее, но, как вы понимаете не подходят для подростков.
Для опытного гинеколога внешнее обследование половых органов может дать объемную информацию, касающуюся строения и развития половых органов, заболеваний, связанных с изменениями кожи и слизистой, выделениями и т.д.
- При внешнем гинекологическом осмотре легко выявляется гипоэстрогения. При ее возникновении у женщины, врач сможет наблюдать явное побледнение больших и малых половых губ, которое, чаще всего, сопровождается и повышенной сухостью слизистой оболочки влагалища и матки.
- Еще одна распространенная патология, которую можно выявить с помощью наружного обследования — значительное повышение количества эстрогенов, в организме женщины. При протекании такого заболевания, как правило, наблюдается повышение влажности влагалища и вульвы. Иногда слизистая меняет цвет.
- Цвет слизистой может говорить и о беременности — чем больше срок, тем ярче выглядит слизистая влагалища. Это связано с притоком крови и гормональными изменениями в организме.
- Редкое заболевание, которое можно выявить при внешнем осмотре половых органов – гиперандрогения. Оно, как правило, характеризуется значительным увеличением размеров клитора, и его заметным отдалением от мочевого канала (более чем на 2 см, от прежнего местоположения). Эта патология может сопровождаться ярко выраженной гипоплазией внутренних половых губ. Такие клинические проявления болезни, очень схожи с проявлениями вирилизирующей опухоли, которая может нести, куда большую опасность для здоровья женщины.
- Хорошо заметны при внешнем гинекологическом осмотре кондиломы, экзаметозные воспаления, травмы слизистой и половых органов, язвы и т.д.
Особенности обследования у гинеколога после родов
Если же пациентка проходит внешний генитальный осмотр половых органов, непосредственно после родов, то врач, в первую очередь, обращает внимание на строение и состояние ее промежности. После родов часто наблюдаются повреждение мышц тазового дна или значительное растяжение стенок влагалища
При таких отклонениях в организме женщины, врач будет наблюдать стабильное разомкнутое состояние половой щели. Как результат, такая особенность может привести к выпадению матки из влагалища при ее напряжении. Нарушение целостности тазовых мышц, приводит и к периодическому непроизвольному опорожнению мочевого пузыря у женщины — недержанию мочи. В данном случае своевременное обследование у гинеколога может уберечь от больших проблем в будущем.
23) Что такое вертикальные роды? Кому они подходят?
На самом деле, прошло всего 200 лет, как женщины стали рожать лежа. До этого более популярными были вертикальные роды. Но сейчас такая практика вернулась в Россию. Вертикальные роды более физиологичны и комфортны для малыша.
Рожать вертикально – не значит стоять и ждать, когда акушер словит вашего ребенка. Существуют специальные кровати, которые позволяют женщине во время потуг находиться в положении полусидя под углом почти 90°, ноги при этом так же, как в классической схеме, ставятся на специальные подставки. Такие приспособления для вертикальных родов есть в большинстве родильных домов Москвы.
Я не могу сказать, что такие роды проходят быстрее (хотя такие исследования есть). Но последствий (разрывов, осложнений) реально меньше. В таком положении и кости расходятся легче.
Особенности первого осмотра после родов
После родов обязательно нужна консультация врача. Если ребенок родился естественным путем, врач первым делом собирает анамнез, измеряет вес и давление женщины. После проводит гинекологический осмотр, прощупает матку и придатки. Кроме этого, гинеколог обязательно обследует грудь. После этого врач проводит ПАП-тест для выявления возможных воспалительных процессов.
Осмотр женщины, чей ребенок появился на свет посредством кесарева сечения, будет проведен аналогичным образом. Однако в некоторых случаях, когда она испытывает боли внизу живота, врачи дополнительно назначают УЗИ для выявления причины возникновения неприятных ощущений. Часто такая боль может сигнализировать о нарушении проходимости цервикального канала, возникшего из-за сгустков или остатков плаценты. Если вовремя не обратиться к врачу, может развиться сепсис.
После окончания осмотра врач определяет следующую дату посещения. Если у женщины будут обнаружены проблемы со здоровьем, назначается дополнительное обследование (флюорография, анализ крови и мочи, ЭКГ, анализ на гормоны FT3, FT4, ТТГ и пр.).
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Поделиться
Заказать обратный звонок
Записаться на прием
Оставить благодарность
Написать директору
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
График работы:
Пн.-Пт.: 7.30 — 20.00Сб.: 9.00 — 18.00Вс.: 9.00 — 14.00
Вся представленная на сайте информация, касающаяся стоимости, носит информационный характер и ни при каких условиях не является публичной офертой.
Точную стоимость можно уточнить у наших менеджеров по телефону +7 (843) 207-04-40
О возможных противопоказаниях необходимо проконсультироваться с врачом
Вопросы, интересующие молодую маму
При первом посещении акушера-гинеколога после родов обычно имеется много вопросов. Разберем самые частые и актуальные из них.
— Когда после родов ожидать восстановления менструального цикла?
Гормональные перестройки, происходящие в женском организме, влияют на восстановление менструального цикла после родов.
Скорость его восстановления у каждой женщины индивидуальна, и связано это с грудным вскармливанием. При естественном вскармливании малыша менструальная функция приходит в норму обычно ближе к году. Возобновления менструации, если крошка находится на смешанном вскармливании, можно ожидать в любое время. Если же молодая мама совсем не кормит грудью, это может произойти еще раньше, ориентировочно на 8-10-й неделе после родов.
— Через какое время после родов можно начинать половую жизнь?
— Со временем выделения из половых путей приобретут такой же характер, как до беременности, обычно это происходит на 6-8-й неделе после родов, тогда можно начинать половую жизнь. Не рекомендуется делать это раньше, так как шейка матки до этого времени еще не полностью сформирована и возможно проникновение инфекций и появление такого осложнения, как эндометрит.
— Когда планировать беременность?
Даже, если менструальный цикл нерегулярен, повторная беременность также может случиться.
Каждой женщине нужно знать эту информацию. Чтобы избежать незапланированной беременности, необходимо во время первого визита к акушеру-гинекологу обсудить вопрос контрацепции.
Очень важно, чтобы организм молодой мамы успешно прошел период послеродового восстановления и был готов к новой беременности. Женщине после родов рекомендована контрацепция в течение двух лет
За это время происходит полное восстановление здоровья молодой мамы для следующей беременности
Женщине после родов рекомендована контрацепция в течение двух лет. За это время происходит полное восстановление здоровья молодой мамы для следующей беременности.
Также от того, как протекали роды и послеродовой период, зависит возможный минимальный промежуток времени до нее. Через два года пара уже может планировать следующую беременность. Это возможно в том случае, если роды проходили без каких-либо осложнений и через естественные родовые пути.
Если родоразрешение произошло посредством кесарева сечения, беременность можно запланировать не ранее, чем через 2-3 года. Очень важен такой момент, как состоятельность послеоперационного рубца на матке.
Надо учитывать, что соединительная ткань, образующаяся в рубце, практически не способна к растяжению, поэтому беременность не следует откладывать более чем на пять лет.
С заботой о здоровье мамочек акушеры-гинекологи Клиники «9 месяцев» разработали программу послеродового обследования «Здоровая мама», которая включает самые необходимые обследования. Наши замечательные молодые мамы, желаю вам крепкого здоровья и счастливого материнства!
Визит № 3. Терапевт
Терапевт в первое время после родов нужен далеко не каждой из нас. Однако если вас беспокоит головная боль (а такая неприятность у молодых мам случается), обязательно проконсультируйтесь с ним. Для уточнения причин происхождения боли врач может измерить вам давление (или попросить делать это дома в течение нескольких дней, особенно в то время, когда болит голова), направить к окулисту и неврологу. В любом случае, если вас что-то беспокоит, не стоит терпеть и надеяться, что всё «рассосётся». Если здорова мама, то и ребёнок чувствует себя спокойно и комфортно.
Стоит посетить терапевта и тем, кто во время беременности столкнулся с анемией, гестозом, сахарным диабетом и т. д. Им желательно сдать анализы, чтобы убедиться, что все проблемы остались позади.
Когда нужно срочно обратиться к врачу?
Отметим некоторые симптомы, при появлении которых молодые мамы должны срочно обратиться к гинекологу, даже если их общее самочувствие неплохое:
- Повышение температуры тела. Этот симптом не всегда связан с простудой: прежде всего, нужно исключить послеродовое осложнение – воспаление слизистого слоя матки (эндометрит). Если вовремя не диагностировать и не начать лечение эндометрита, это может привести к серьезным последствиям. Такое осложнение особенно опасно для женщин, перенесших кесарево сечение, потому что воспалительный процесс может очень быстро перейти со слизистого на мышечный слой матки. Кроме того, необходимо исключить воспалительный процесс в области шва (швов), если таковые имеются.
- Изменение характера и качества выделений из половых путей. Женщину после родов должно насторожить появление выделений с неприятным запахом, а также более обильных, кровяных или гнойных выделений – это свидетельствует о воспалительном процессе в матке.
- Появление любых болезненных ощущений внизу живота или в области послеоперационного шва. Это может являться признаком патологических изменений в матке или говорить о воспалении шва.
- Появление выделений из шва после кесарева сечения, а также нагрубание и покраснение вокруг послеоперационного шва свидетельствует о присоединении инфекции и развитии воспаления.