Какие бывают разновидности синдромов ППЦНС?
ППЦНС условно делится на несколько периодов, в зависимости от того, на какой стадии было выявлено нарушение и как оно проявилось.
– Острый период длится от 7 до 10 дней, крайне редко, но он может растянуться и до месяца.
– Период, в которым происходит восстановление (восстановительный период), может длиться до 6 мес. Если организм ребенка восстанавливается медленно, то данный период может занять до 2 лет.
Детские неврологи выделяют следующие разновидности перинатальных поражений ЦНС в зависимости от сопутствующих симптомов и синдромом:
– Нарушение мышечного тонуса. Этот синдром диагностируется согласно отклонениям от нормы в зависимости от возраста грудного ребенка. В начальный период времени жизни ребенка, достаточно сложно диагностировать данный синдром, так как помимо этого встречается физиологический гипертонус (физиологическая скованность мышц новорожденного).
– Синдром нервно-рефлекторной возбудимости — синдром, связанный с нарушением сна, дрожанием подбородка, вздрагиваниями ребенка на любой шорох или прикосновение. Данный синдром можно диагностировать только в том случае, когда будет исключены соматические заболевания новорожденного (например, кишечные колики). При осмотре такого ребенка невролог определяет повышение сухожильных рефлексов, а также усиление (оживление) автоматизмов новорожденного (рефлекс Моро).
– Синдром угнетения нервной системы. Такой синдром по своим характеристикам противоположен предыдущему. Его диагностируют у детей, которые в первые месяцы своей жизни не активны, они много спят, у них понижен тонус, они не могут удерживать голову, плохо цепляются своими ручками.
– Неблагоприятный прогноз для ребенка, если развился синдром внутричерепной гипертензии. Основными его признаками являются повышенная возбудимость и нервозность, при этом начинает набухать и уплотняться родничок. Появляются частые срыгивания. При осмотре невролог замечает избыточный рост окружности головы, возможно расхождение швов черепа, симптом Грефе (симптом «заходящего солнца»).
– Одним из наиболее опасных и тяжелых состояний при ППЦНС является судорожный синдром, именно он является одним из наиболее серьезных проявлений при перинатальном поражении ЦНС.
Кроме того, любая внимательная мама может заметить отклонения в состоянии здоровья у своего ребенка намного быстрее, чем врач невролог, хотя бы потому, что она наблюдает за ним круглосуточно и не один день.

В любом случае, малыш, живя первый год с любыми (даже минимальными, но не проходящими) отклонениями в состоянии здоровья требует неоднократных консультаций у специалистов медицинского центра, включение его в программу диспансеризации (т.е. пристального наблюдения неврологом и при необходимости — дополнительного обследования, такого как УЗИ головного мозга, электроэнцефалография, исследование крови для определения компенсаторного потенциала нервной системы и т.д.). На основании полученных заключений специалистами центра разрабатывается план развития такого ребенка, подбирается индивидуальная схема профилактических прививок, введения прикормов в рацион питания, а также проведения лечебных мероприятий при необходимости.
Какие симптомы и диагностические критерии у ППЦНС?
– Не каждая мама, которая не имеет медицинского образования, сможет на первый взгляд отличить и определить, что у ее ребенка перинатальное поражение ЦНС. Но, неврологи с точностью определяют заболевание по появлению симптомов, которые не свойственны другим нарушениям.
– при осмотре малыша может быть обнаружен гипертонус или гипотонус мышц;
– ребенок чрезмерно беспокоен, тревожен и возбужден;
– возникновение дрожания в области подбородка и конечностей (тремор);
– появление судорог;
– при осмотре с молоточком заметно нарушение рефлекторной сферы;
– появление неустойчивого стула;
– меняется частота сердечных сокращений; появление неровностей на коже ребенка.
Как правило, после года данные симптомы пропадают, но затем появляются с новой силой, поэтому запускать данную ситуацию просто нельзя. Одним из наиболее опасных проявлений и последствий ППЦНС при отсутствии реакции на симптоматику является приостановка развития психики ребенка. Не развивается речевой аппарат, наблюдается задержка развития моторики. Также одним из проявлений заболевания может стать церебрастенический синдром.
Лечение гипоксии плода
При первых же проявлениях симптомов гипоксии плода беременную женщину незамедлительно госпитализируют. Первое, на что направлено лечение, это стабилизация подачи кислорода к плоду и понижение тонуса матки. Для этого пациентке назначают строгий постельный режим и приём лекарственных препаратов, которые улучшат проходимость кислорода и метаболизм. Часто также назначают оксигенотерапию и гипербарическую оксигенацию (барокамеру), что позволяет повысить оксигенацию крови не только в организме матери, но и плода.
Когда наблюдаются первые улучшения состояния плода, женщина может выполнять гимнастику, различные дыхательные упражнения, посещать аквагимнастику. Если никакие меры для нормализации подачи кислорода к плоду не дали должного эффекта или симптомы гипоксии плода сохраняются более двадцати восьми недель беременности, лучше всего немедленно провести кесарево сечение. В случае острой гипоксии для новорождённого ребёнка необходима помощь реаниматолога.
Психологическая и когнитивная реабилитация
Помимо физической реабилитации, о которой мы уже рассказывали, переболевшим нужна когнитивная и психологическая. ВОЗ сообщает, что курс восстановления показан людям, у которых во время болезни и после выздоровления наблюдаются когнитивные нарушения, включая снижение памяти и концентрации, тревога, депрессия, посттравматическое стрессовое расстройство и хроническая усталость.
Пока еще недостаточно сведений о том, какие методы реабилитации лучше. Сейчас врачи практикуют когнитивно-поведенческую реабилитацию, которая включает:
- тренировку памяти и внимания
- логопедию
- умственные упражнения
- психологическую поддержку
Задача психологической реабилитации — нормализовать эмоциональный фон, избавить от тревоги, напряжения и подавленности. Психотерапия помогает переболевшим снизить стресс, вызванный социальной изоляцией и физическим дистанцированием. Психотерапию можно проходить как онлайн, если человеку нужно соблюдать изоляцию, так и очно, индивидуально или в группе.
Психологическую реабилитацию оказывают детям и взрослым. Для восстановления детей дошкольного возраста психологи и психотерапевты применяют методы игровой и сказкотерапии. Для более старших детей — арт-терапию: песочную терапию, изотерапию и музыкотерапию. Взрослым показана когнитивно-поведенческая терапия, семейная и интерперсональная психотерапия.
Лечение при гипоксии плода
Лечение эффективно, когда патология обнаружена на ранних сроках и поддаётся корректировке. В первую очередь врач должен найти причину, спровоцировавшую развитие гипоксии и подбирает метод для купирования.
Терапия может проходить как дома, так и условиях стационара, в зависимости от формы и характера болезни. При диагнозе гипоксия дополнительно прописывают кислородный курс, что в насытить организм и закрывать дефицит.
Процедура заключается в том, что роженица вдыхает кислородную смесь пару раз в день. Полезно ещё пить кислородные коктейли за час, полтора до приёма пищи.
В некоторых случаях не обойтись без медикаментов, чаще всего назначают:
- Для расширения сосудов (Эуфиллин).
- Для стабилизации тонуса матки (Магне В6).
- Для улучшения кровеносной системы (Пентоксифиллин).
- Профилактика образования тромбов (Курантил).
- Препараты антигипоксанты.
Все лекарственные средства можно употреблять только по назначению врача и соблюдая точную дозировку.
Лечебная тактика гипоксии
При возникновении гипоксии плода в потужном периоде или во время схваток (урежение сердцебиения) принимают решение о скорейшем завершении родов: проведение кесарева сечения или наложение акушерских щипцов (в случае родостимуляции окситоцином введение препарата прекращают). После рождения ребенка приступают к немедленному оказанию медицинской помощи:
- освобождение дыхательных путей от слизи, мекония и вод (отсасывание специальным аспиратором);
- подача смеси кислорода с воздухом или чистого увлажненного кислорода через маску, носовой катетер или аппарата искусственной вентиляции легких (в случае тяжелой гипоксии новорожденного помещают в кувез, интубируют и начинают ИВЛ);
- обогрев ребенка лучистым теплом (на специальном пеленальном столике), а при тяжелой гипоксии помещение малыша в инкубатор;
- введение препаратов, стимулирующих кровообращение и повышающих кровяное давление (камфара, дофамин) и средств, возбуждающих дыхательный центр (этимизол);
- внутривенные инфузии физ. раствора, гидрокарбоната натрия (нейтрализация углекислоты в крови), глюкозы для восстановления сниженного объема сосудистого русла;
- переливание препаратов крови при необходимости (гемолитическая болезнь новорожденного);
- назначение антибиотиков для профилактики легочных инфекций в случае тяжелой гипоксии или внутриутробном инфицировании плода, а также при респираторном дистресс-синдроме при преждевременных родах;
- назначение противосудорожных препаратов (фенобарбитал, феназепам);
- для снижения внутричерепного давления показано введение диакарба, верошпирона (мочегонные с эффектом понижения продукции ликвора).
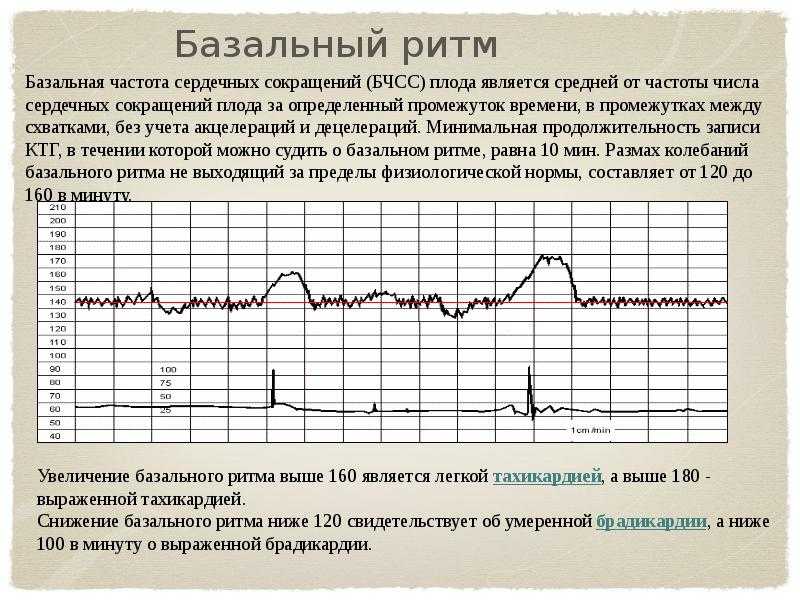
Виды брадикардии у плода
По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
- Базальная – диагностируется при снижении ЧСС эмбриона до менее 120 раз в минуту, при своевременной помощи вреда для ребенка и самой матери можно избежать;
- Децелерантная – такая брадикардия ставится, если частота эмбрионального сердцебиения не более 72 ударов в минуту, при этом женщине назначается лечение в стационаре с постельным режимом;
- Синусовая – при ней пульс плода снижается до 70-90 ударов в минуту, такое состояние является наиболее опасным, поэтому женщине требуется срочная госпитализация и интенсивное лечение вплоть до самых родов.
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
В чем опасность и последствия ППЦНС?
Среди специалистов бытует мнение о том, что в случае, если была поражена центральная нервная система плода, то полностью восстановлена она быть не может. Но неврологи-практики утверждают обратное. Они говорят о том, что если правильно и своевременно лечить заболевание, то можно добиться частичного или полного восстановления функций нервной системы. Но даже несмотря на такой оптимистический прогноз, если смотреть на все возможные заболевания ребенка, связанные с нервной системой, то к инвалидности приводит 50 % от их общего количества, при этом около 80 % от него отведено на перинатальное поражение центральной нервной системы.
Можно ли предупредить гипоксию плода?
* Старайтесь дышать свежим воздухом. Если вы живете в городе, попробуйте гулять рано утром или поздно вечером, когда на улицах не так много транспорта. Постарайтесь периодически выезжать в бор или за город. Регулярно проветривайте помещения. Осваивайте техники правильного дыхания, которые обеспечат дополнительный приток кислорода к клеткам. Старайтесь не носить тесной одежды, которая может затруднить дыхание.

* Проконсультируйтесь со своим гинекологом по поводу назначения препаратов-антигипоксантов. Как правило, врачи рекомендуют некоторые из них (например, актовегин, инстенон) в профилактических целях.
* Нередко гинекологи прописывают и курс кислородных коктейлей, которые являются отличным средством для лечения и профилактики гипоксии. Помните о том, что эти коктейли лучше всего принимать в стационаре, либо приобрести устройство для их изготовления в аптеке. Аналогичные напитки, продающиеся на улице или в торговых центрах, не рекомендуется употреблять во время беременности из-за содержащихся в них химических добавок!
* Заваривайте чай из трав, улучшающих кровообращение: листья черной смородины, липа, мелисса. Список этих растений намного больше, однако далеко не все из них допускается принимать во время беременности. Такой напиток будет вкусным как в горячем виде (с медом, лимоном, имбирем), так и в охлажденном (с кубиком льда, лаймом и свежей мятой).
* Современным, доступным и эффективным средством в борьбе с гипоксией является профилактическая кислородотерапия, в том числе при помощи кислородного коктейля либо домашнего концентратора кислорода.
Компенсировать нехватку кислорода в организме беременной женщины и её будущего ребёнка можно при помощи проведения кислородных процедур. Это эффективный способ, который поможет поддержать крепкое здоровье и отличное самочувствие. Приобретение кислородного концентратора для использования в домашних условиях – это выгодная инвестиция в своё здоровье.
Процедура не требует много времени. Несколько минут в день достаточно для того, чтобы насытить организм кислородом, создать комфортные условия для роста и развития плода (перед проведением процедур необходимо проконсультироваться со специалистом).
Также помимо обычной кислородотерапии, современное оборудование позволяет делать ингаляции с необходимыми для нормального развития организма добавками и лекарствами!
Научные материалы и исследования:
1. Энтеральная оксигенотерапия в акушерской и гинекологической практике, Кубицкая Ю.В., Ипатова М.В. (Русский Медицинский Журнал)
2. Эффективность энтеральной оксигенации в комплексной профилактике и лечении ранней плацентарной недостаточности при невынашивании, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
3. Оксигенотерапия в ранние сроки беременности, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)

Острая форма
Острая форма нехватки кислорода может возникнуть в любой момент и даже во время родоразрешения. При таком диагнозе необходим срочные оперативные действия. Если это происходит на позднем сроке, то скорее всего женщине вызовут роды или проведут кесарево сечение.
Осложнения же зависят от тяжести гипоксии, индивидуальных особенностей здоровья женщины и течения беременности:
- При повышенной густоте крови роженицы, её ткани и ткани ребёнка подвергаются большому дефициту кислорода и питательных элементов. Это провоцирует кровоизлияние и отмирание некоторых клеток у малыша после появления на свет. Чаще всего страдают нервная система и мозг;
- Патология вызывает преждевременное старение и отслоение плаценты, это опасно для ребёнка и матери. Могут начаться преждевременные роды, открыться кровотечение, а у ребёнка может быть геморрагический шок, обескровливание.
Диагностика Кровоизлияния в мозг при родовой травме:
Диагноз субдуральной гематомы устанавливают на основании клинического наблюдения и инструментального обследования. Быстро нарастающие стволовые симптомы позволяют заподозрить гематому задней черепной ямки, возникшую в результате разрыва намета мозжечка или других нарушений. При наличии неврологических симптомов можно предположить конвекситальную субдуральную гематому. Люмбальная пункция в этих случаях не желательна, т.к. она может спровоцировать вклинение миндалин мозжечка в большое затылочное отверстие при субдуральной гематоме задней черепной ямки или височной доли в вырезку намета мозжечка при наличии большой односторонней конвекситальной субдуральной гематомы. Компьютерная томография является наиболее адекватным методом диагностики субдуральных гематом, их можно выявить также с помощью ультразвукового исследования. При трансиллюминации черепа субдуральная гематома в остром периоде контурируется темным пятном на фоне яркого свечения.
Диагноз субарахноидального кровоизлияния устанавливают на основании клинических проявлений, наличия крови и увеличения содержания белка в цереброспинальной жидкости. При трансиллюминации черепа в остром периоде ореол свечения отсутствует, он появляется после рассасывания крови в результате прогрессирования гидроцефалии. Для уточнения локализации патологического процесса проводят компьютерную томографию и ультразвуковое исследование. При компьютерной томографии головного мозга выявляют скопление крови в различных отделах субарахноидального пространства, а также исключают наличие других кровоизлияний (субдурального, внутрижелудочкового) или нетипичных источников кровотечения (опухоли, аномалии сосудов). Метод нейросонографии малоинформативен за исключением массивных кровоизлияний, достигающих сильвиевой борозды (тромб в сильвиевой борозде или ее расширение).
Диагноз интравентрикулярных и перивентрикулярных кровоизлияний устанавливают на основании анализа клинической картины, результатов ультразвукового исследования и компьютерной томографии. Полагают, что существует только 4 патогномоничных клинических симптома: снижение гематокрита без видимой причины, отсутствие прироста гематокрита на фоне инфузионной терапии, выбухание большого родничка, изменение двигательной активности ребенка. Ультразвуковое исследование головного мозга через большой родничок позволяет определить степень выраженности кровоизлияния и ее динамику. При интравентрикулярном кровоизлиянии обнаруживают эхоплотные тени в боковых желудочках — внутрижелудочковые тромбы. Иногда тромбы выявляют в I и IV желудочках. Ультразвуковое исследование дает возможность также проследить распространение кровоизлияния на вещество головного мозга, которое может наблюдаться до 21-го дня жизни ребенка. Разрешение тромба длится 2-3 нед., и на месте эхоплотного образования формируется тонкий эхогенный ободок (кисты).
Кровоизлияние в герминальный матрикс также приводит к деструктивным изменениям с последующим образованием кист, которые формируются чаще всего в перивентрикулярном белом веществе головного мозга — перивентрикулярная кистозная лейкомаляция. После острого периода ультразвуковая картина интравентрикулярного кровоизлияния проявляется вентрикуломегалией, достигающей максимума к 2-4 нед. жизни. Ультразвуковые исследования головного мозга рекомендуют проводить в 1-й и 4-й дни жизни ребенка (в эти сроки выявляют около 90% всех кровоизлияний). Компьютерную томографию с диагностической целью производят в тех случаях, когда имеется подозрение на одновременное наличие субдуральной гематомы или паренхиматозного кровоизлияния. При проникновении крови в субарахноидальное пространство ценную информацию о наличии кровоизлияния дает люмбальная пункция: в цереброспинальной жидкости обнаруживают примесь крови, увеличение содержания белка и эритроцитов (степень повышения концентрации белка, как правило, коррелирует с тяжестью кровоизлияния), давление повышено.
Диагноз кровоизлияния в мозжечок основывается на выявлении стволовых нарушений, признаков повышения внутричерепного давления, данных ультразвукового исследования и компьютерной томографии головного мозга.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Краснуха у беременных |
| Криминальный аборт |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Токсоплазмоз у беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Клиническая картина
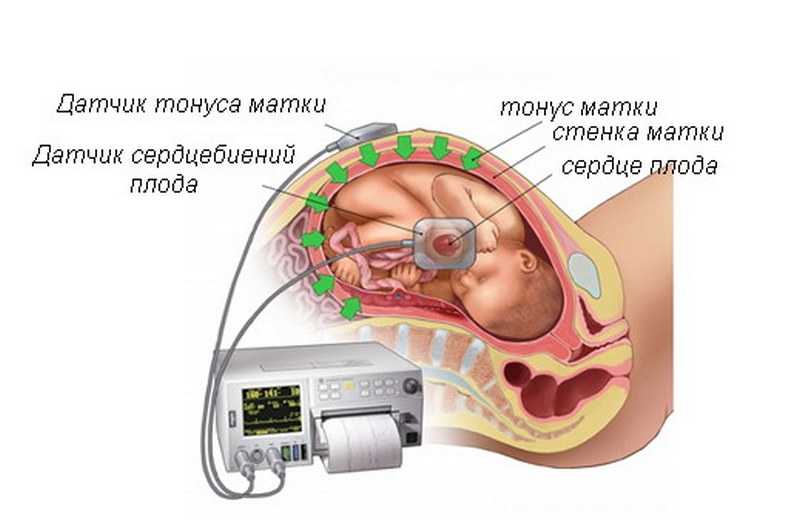
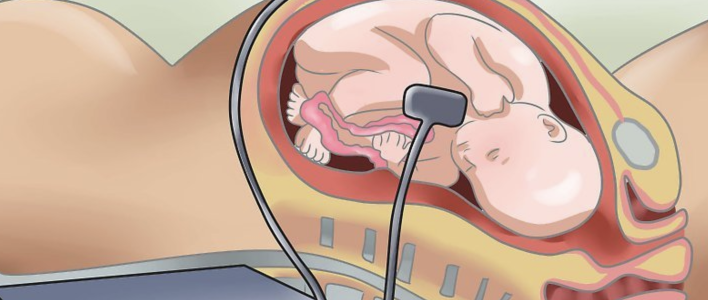
В начале беременности, особенно в первом триместре выявить гипоксию самостоятельно невозможно. Плод только формируется и ещё не может дать знать о неудобствах. Диагностировать патологию можно только с помощью допплерографии, УЗИ и КГТ.
Беременная женщина одна знать, что симптомом может быть частая усталость, дискомфорт общего состояния. Конечно, если у роженицы имеются предпосылки, то нужно сообщить врачу и своевременно пройти обследования.
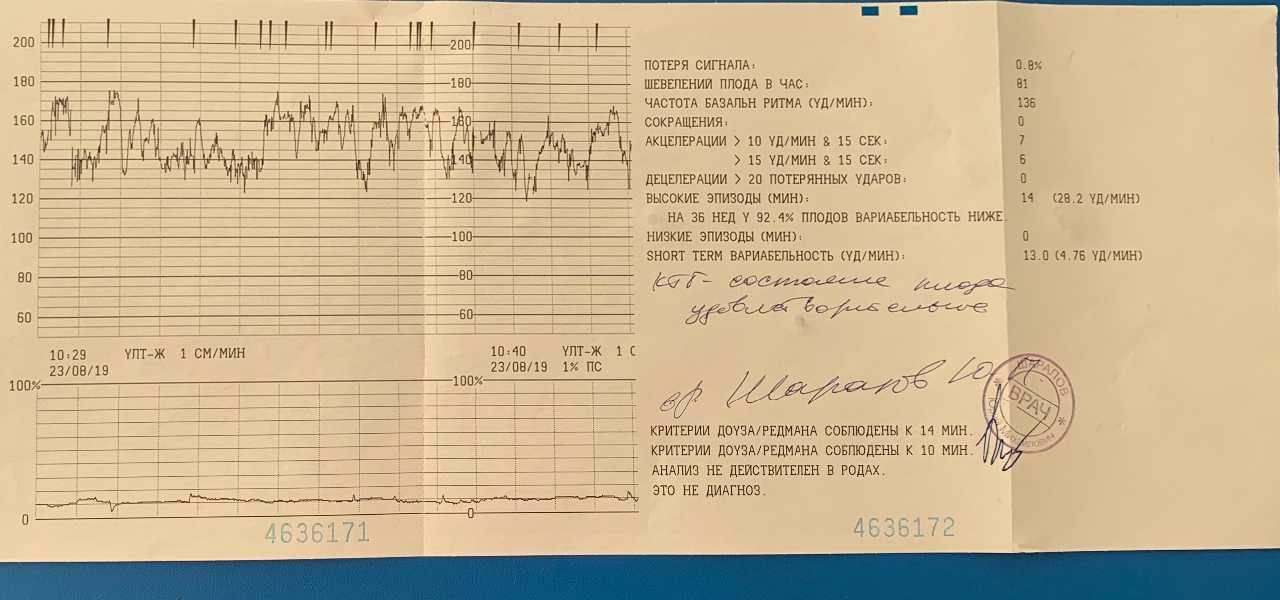
С помощью КГТ медики наблюдают за сердцебиением плода и его активности. Нормальные показатели:
- в спокойном состоянии от 120-160 ударов в минуту;
- увеличивается значение, когда женщина резко меняет позу или же сам плод переворачивается;
- сердечные удары ровные, стабильные и без скачков.
Если имеется патология, то картина абсолютно другая:
- сердечный ритм медленный или наоборот быстрый;
- на движения и смену положения ЧСС не реагирует.
Во втором триместре с помощью допплерографии врач оценивает кровоток в системе мать-плацента-плод. Это тоже позволяет выявить угрозу развития гипоксии и других патологий, связанных с кровообращением.
В это же время, когда малыш уже шевелиться, то он может сообщать матери о дискомфорте. Ведёт себя либо слишком активно, либо же наоборот – абсолютно спокойно. И тот, и тот прямой признак какой-то проблемы исследует обратиться к врачу.
Что такое ППЦНС?
Само словосочетание перинатальный период говорит о том, что перинатальное поражение ЦНС развивается у еще не родившегося или только появившегося на свет ребенка.Перинатальное поражение центральной нервной системы (ППЦНС) — это не один, а несколько диагнозов, которые подразумевают нарушение функций работы в головном мозге новорожденного ребенка и могут привести к стойким неврологическим последствиям в более старшем возрасте (например, ДЦП, ЗПРР).
Весь перинатальный период условно делится на три этапа:
– с 28 недели и до момента родов длится антенательный период;
– сам процесс родов называется интранатальным периодом;
– неонатальный период это промежуток времени с момента рождения до 7 дня жизни включительно.
В современной медицине нет точного названия заболевания при поражении ЦНС плода, есть только сборное, его называют ППЦНС или же перинатальная энцефалопатия. Перинатальное поражение ЦНС у новорожденных, проявляется нарушениями в работе двигательного аппарата, нарушением речи и психики.
С развитием медицины, перестали данный диагноз употреблять для детей старше одного месяца. По истечении месяца врач должен поставить точный диагноз ребенку. Именно в этот период невролог с точностью определяет, насколько сильно повреждена нервная система. Назначает лечение и следит за тем, чтобы оно было подобрано правильно.
Каковы причины и факторы риска ППЦНС?
Причины, по которым может развиться перинатальное поражение центральной нервной системы достаточно разнообразны, среди самых популярных:
– соматическое заболевание матери, которое сопровождается хронической интоксикацией;
– наличие острых инфекционных заболеваний или хронических очагов инфекции, в то время когда будущая мать вынашивала ребенка;
– в случае, если у женщины нарушен процесс питания, или же она не созрела для беременности и родов;
– нарушение маточно-плачцентарного кровотока во время беременности;
– изменения в обмене веществ также влечет за собой расстройство нервной системы у будущего ребенка (повышение уровня биллирубина, неонатальная желтуха);
– в случае сильного токсикоза, как на ранней стадии, так и на поздней, или появление иных проблем с вынашиванием ребенка;
– окружающая среда выступает немаловажным фактором в развитии заболевания;
– появление патологии во время родов — это может быть слабая родовая деятельность, ускоренные роды;
– если ребенок рождается недоношенным, то и его организм не развит полностью, поэтому на данном фоне может появиться нарушение в работе ЦНС;
– наибольшему риску развития поражений ЦНС подвержены малыши, у которых присутствует наследственный фактор.
Все остальные причины возникновения ППЦНС ситуативные и в большей степени предугадать их появление просто нельзя.
Выделяют несколько путей развития перинатального поражения ЦНС у новорожденных детей в зависимости от причины и последующей симптоматики, анализ которых позволяет поставить первоначальный диагноз:
– Если четко зафиксирован недостаток кислорода, во время нахождения малыша внутри организма матери (гипоксия), то диагностируют гипоксическое поражение ЦНС.
– Во время родов у младенца может быть повреждена тканевая структура (это может быть как головной мозг, так и спинной). В этом случае, уже идет речь о травматическом поражении ЦНС, в результате чего появляются изменения в работе головного мозга.
– В случае нарушения обмена веществ могут появиться метаболические и токсико-метаболические поражения. Это может быть связано с употреблением во время беременности алкоголя, лекарственных препаратов, никотина.
– Изменения в ЦНС при наличии инфекционных заболеваний перинатального периода.